Деформирующий спондилез и протрузия дисков шейного отдела позвоночника
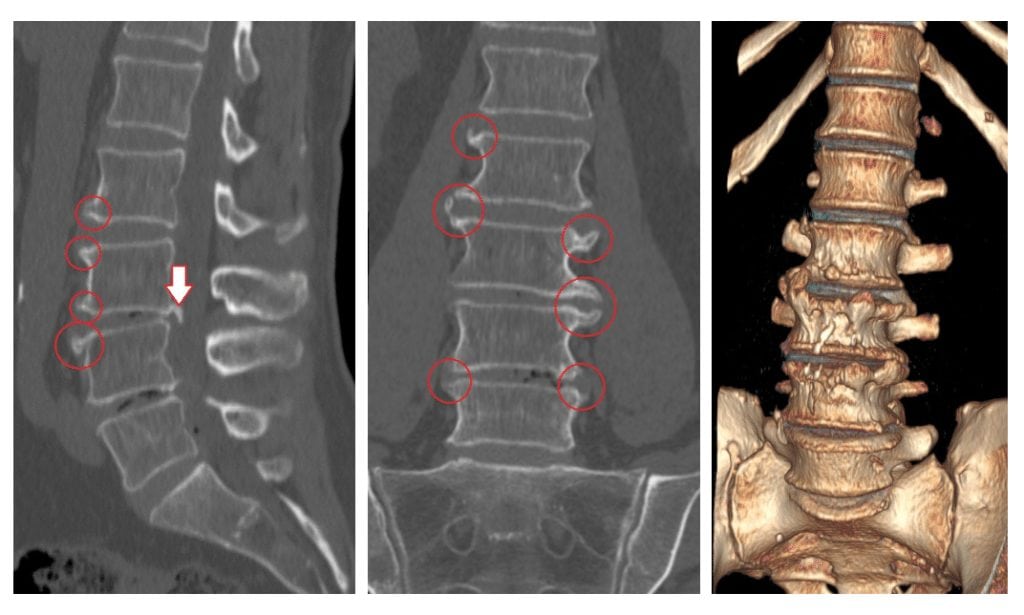
Опасность деформирующего спондилеза позвоночника заключается в его долгом бессимптомном течении. Он часто обнаруживается случайно при проведении рентгенографической диагностики других заболеваний. Поэтому пациенты обычно обращаются к врачам с запущенным спондилезом, когда произошло значительное разрастание костных тканей.
Больным назначается прием препаратов различных групп для снижения мышечного напряжения, устранения болей. Но основные методы лечения — массаж и ЛФК.
Общее описание болезни
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Деформирующий спондилез — хроническая дегенеративно-дистрофическая патология, поражающая шейный, грудной или поясничный отдел позвоночника. Одновременно или последовательно повреждаются передние отделы межпозвонковых дисков и стабилизирующие их передние продольные связки. В отличие от остеохондроза при спондилезе не изменяется расстояние между позвоночными структурами. Поэтому человек даже на конечном этапе развития патологии не испытывает сильных болей в спине или тугоподвижности.
Наиболее часто деформирующий спондилез выявляется у людей среднего возраста (40-50 лет). Он диагностируется и у пожилых пациентов, но обычно в сочетании с остеохондрозом.
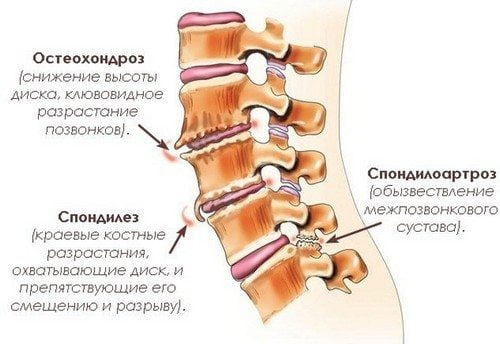
Степени заболевания
Интересная особенность течения спондилеза — интенсивность симптомов часто не соответствует произошедшим в дисках и связках изменениям. Некоторые пациенты жалуются на ограничение движений даже на начальном этапе заболевания. А другие не испытывают выраженных болезненных ощущений при сильном разрастании костных тканей. Поэтому спондилезы классифицируются в зависимости от рентгенографических признаков.
| Степень деформирующего спондилеза | Характерные признаки течения заболевания |
| Первая | Передние отделы дисков начинают медленно разрушаться. Из-за любой повышенной нагрузки пульпозное ядро смещается за пределы фиброзного кольца. Продольная связка не выдерживает нагрузки и полностью или частично отрывается от костного основания. На этом участке формируется гематома, а поблизости — костный нарост (остеофит) |
| Вторая | При повторных микротравмах повреждаются другие связки, образуется все больше остеофитов. Они постоянно раздражают волокна передних продольных связок. Возникают первые признаки ограничения подвижности |
| Третья | Остеофиты медленно, но неуклонно увеличиваются в размерах. Они становятся настолько крупными, что соединяются друг с другом |
Причины появления деформирующего спондилеза
Мнения исследователей на причины развития деформирующего спондилеза разделились. Одни считают его первичным дегенеративно-дистрофическим заболеванием. Спровоцировать его возникновение могут такие внешние и внутренние факторы:
- нарушения обмена веществ, эндокринные патологии, в том числе гипотиреоз, сахарный диабет;
- естественное старение организма — замедление восстановительных реакций, снижение выработки коллагена и, как следствие, ослабление связок;
- неправильное распределение нагрузок на отделы позвоночника из-за сколиоза или кифоза;
- повышенные физические нагрузки, приводящие к постоянному микротравмированию тканей;
- системные заболевания инфекционного и неинфекционного происхождения, например, ревматоидный или реактивный артрит.
Другая группа исследователей придерживается мнения, что спондилез развивается в результате однократной травмы или частых повторных микротравм одной из продольных связок. В таком случае он относится к заболеваниям как травматической, так и дегенеративной этиологии.
Признаки и симптомы болезни
Типичный признак деформирующего спондилеза — ощущение тяжести в пораженном отделе позвоночника. Оно сопровождается тупыми ноющими болями, обычно возникающими к вечеру. Их интенсивность повышается после тяжелой физической нагрузки, переохлаждения, при неловком, резком движении, например, при повороте корпуса. Боли появляются и в состоянии покоя, особенно при длительном нахождении в одном положении тела. Характер и интенсивность симптомов несколько отличаются при поражении различных отделов позвоночника:
У людей с деформирующим спондилезом часто возникают проблемы с поиском удобного положения тела или головы. Длинные мышцы спины у них всегда напряжены, движения в пораженном отделе ограничены.
Принципы диагностики
Первичный диагноз выставляется на основании жалоб больного, данных анамнеза. Вертебролог, ортопед или травматолог может заподозрить спондилез при внешнем осмотре — в отличие от остеохондроза при пальпации остистых отростков не возникает болезненных ощущений. Для подтверждения диагноза проводится рентгенографическое исследование. На полученных изображениях хорошо просматриваются типичные признаки выраженного спондилеза:
- клювовидные или заостренные костные наросты;
- формирование костной скобы, объединяющей между собой расположенные рядом позвонки.
При спондилезе 1 и 2 степени на него указывает образование костных наростов без уменьшения промежутков между позвонками. Обязательно проводится дифференциальная диагностика для исключения болезни Форестье, анкилозирующего спондилоартроза, остеохондроза. МРТ или КТ назначается пациентам при неинформативности рентгенографии или для детальной оценки состояния связок, дисков, кровеносных сосудов, спинномозговых корешков.
Как проводится терапия деформирующего спондилеза
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.
С умеренными болями хорошо справляются мази с согревающим, отвлекающим, местнораздражающим действием. Это Финалгон, Капсикам, Наятокс, Апизартрон, Випросал. Нередко в лечебные схемы включаются системные хондропротекторы (Артра, Дона, Структум, Терафлекс), останавливающие разрушение дисков и связок.
Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Также применяется сегментарный, тайский, соединительнотканный, разогревающий массаж. При спондилезе запрещены любые интенсивные движения — вибрации, удары кулаком или ладонью. Поэтому в лечение этого заболевания не используется мануальная терапия, практикующая глубокую пальпацию, смещение позвоночных структур.
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
При сильных болях пациентам показан электрофорез с Новокаином или Гидрокортизоном. На этапе реабилитации процедура проводится с витаминами группы B, хондропротекторами.
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
При выборе способа проведения операции предпочтение отдается малоинвазивным методам. Инструменты вводятся через небольшие разрезы или проколы мягких тканей. Это позволяет значительно сократить сроки реабилитации и нахождения больного в стационаре.
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.
Осложнения
Соединение между собой остеофитов приводит к сужению межпозвоночных каналов, сращению рядом расположенных позвонков. Это проявляется в тугоподвижности определенного отдела позвоночника, невозможности выполнения человеком ранее привычных движений. А при сдавлении костными наростами спинномозговых корешков наблюдается выпадение рефлексов, снижение чувствительности, появление парестезий.
Прогноз и профилактика
При своевременно выявлении и проведении лечения деформирующего спондилеза прогноз благоприятный. К профилактическим мерам относятся регулярные занятия лечебной физкультурой, плавание, йога. Врачи рекомендуют отказаться от курения, исключить повышенные физические нагрузки, корректировать осанку, не находиться долгое время в одном положении тела.
В достаточно узком шейном отделе позвоночника расположен не только канал, по которому проходят нервные импульсы, но и канал для артерий, по которым кровь поступает в головной мозг. Кроме того, в нем находятся вены, по которой кровь идет обратно к сердцу. Поэтому любые патологические изменения позвоночника в этой области особенно опасны и требуют обязательного лечения. Серьезные осложнения может вызвать шейная протрузия, которая представляет собой выпячивание за пределы позвоночного столба межпозвонкового диска.
Механизм возникновения позвоночной протрузии

Задача межпозвонковых дисков заключается в амортизации движений позвонков.
Но вследствие различных причин, особенно часто из-за остеохондроза, нарушается питание дисков, приводя к усыханию, потере эластичности ядра диска, нарушению целостности фиброзного кольца, которое удерживает ядро диска между позвонками.
Постепенно процесс деформации при отсутствии врачебного вмешательства вызывает боль, происходит защемление нервов, выпадение диска и в результате развивается межпозвоночная грыжа.
Причины, приводящие к развитию шейной протрузии
Нередко развитие протрузии шейного отдела вызывают:
Опухоли позвоночника, чрезмерная масса тела, регулярное ношение тяжестей, беременность также являются факторами, которые могут повлечь за собой возникновение протрузии.
В результате действия этих причин происходит неравномерная либо повышенная нагрузка на межпозвонковые диски, которая вместе с недостатком воды и питательных веществ в ядре диска и его внешней оболочке вызывает дегенеративно-дистрофические изменения.

В самом начале протрузии шейного отдела позвоночника межпозвонковый диск становится менее упругим и более мягким. А так как осевая нагрузка не изменяется, то под давлением стенка диска немного выпячивается за пределы позвоночника. При этом спина быстро устает при нагрузках, хотя боль отсутствует.
Далее изменения продолжаются как в межпозвонковых дисках (они уплощаются), так и в фиброзном кольце вокруг дисков (происходит разволокнение коллагеновых и упругих волокон, из которых оно состоит). Возникающие в вертикальном положении приступы боли, вызванные выпячиванием фиброзного кольца, проходят в положении лежа, так как оно снова возвращается в нормальное положение.
На следующем этапе в фиброзной ткани появляются трещины, а выпячивание межпозвонковых дисков в позвоночный канал может достигать трех миллиметров, приводя к частичному выпадению. Боль на этой стадии локализуется не только в шейном отделе, но может иррадиировать в другие области – в руки, ноги, спину.
На последней стадии заболевания происходит выпадение межпозвонкового диска из-за разрыва фиброзного кольца и формируется грыжа . Вследствие этого сужается позвоночный канал, ущемляются нервные корешки. В случае сильно выступающей протрузии может произойти сдавливание проходящей возле позвоночника артерии, что может послужить причиной инсульта. Боль приобретает постоянный острый иррадиирующий характер.
Позвонки шейного отдела небольшие по размеру, близко расположены, межпозвоночное пространство ограничено, поэтому даже незначительное выпячивание является источником боли и может вызвать осложнения.
Симптоматика при межпозвонковой протрузии в шейном отделе позвоночника разнообразна. Симптомы при протрузии, в зависимости от степени выпячивания диска и сдавливания нервных корешков, могут быть разными по интенсивности и характеру проявления:
Передавливание спинного мозга в шейном отделе приводит к потере способности нормального проведения нервных импульсов от мышц к головному мозгу и наоборот, что может приводить к появлению симптомов, кажущихся не связанными с проблемой межпозвонковых дисков в шейном отделе:
Обострение боли может вызывать продолжительное нахождение в неудобной позе, ношение тяжестей.
Своевременное лечение
При протрузии позвоночника лечение направлено на устранение не только симптомов болезни, но и вызвавших их причин. Раннее начало комплексной терапии способствует излечению и нормализации работы позвоночника без оперативного вмешательства.
Лечение протрузии шейного отдела позвоночника начинается с обеспечения покоя пораженных дисков, для чего используются специальные воротники, фиксирующие шею.

Медикаментозное лечение заключается в применении:
Гимнастику шейного отдела следует проводить аккуратно, так как выполнение наклонов, круговых движений головы и растяжек шейного отдела может травмировать нервные корешки и сдавливать кровеносные сосуды. Упражнения лечебной физкультуры желательно подобрать вместе с врачом. Поддержанию полученного эффекта будет способствовать активный образ жизни, поддержание мышечного корсета шеи и правильная осанка.
Протрузия позвоночника предполагает лечение методами физиотерапии – электротерапией, магнитотерапией, лазеротерапией, ударно-волновой терапией. Данные процедуры не только снимают боль и воспаление с шейного отдела позвоночника, но и нормализуют обмен веществ, что благоприятно сказывается на восстановлении тканей ядра и фиброзного кольца пораженного межпозвонкового диска.
Массаж и методы рефлексотерапии, воздействуя на биологически активные точки, способствуют снятию мышечных спазмов, устранению боли, беспрепятственному прохождению нервных импульсов, улучшению кровоснабжения и нормализации питания тканей. Следовательно, происходит регенерация процессов обмена в межпозвонковых дисках, что ведет к восстановлению функций дисков и уменьшению протрузии.
Воздействие мануального терапевта на пораженный участок позвоночника помогает как убрать боль, так и устранить выпячивание дисков.
Прогревание шейного отдела позвоночника полынными сигарами (моксотерапия), воздействие при помощи вакуумных банок (вакуум-терапия), лечение горячими камнями (стоунтерапия), лечение пиявками (гирудотерапия) способствуют снятию боли, нормализации кровообращения, устранению мышечных блоков, ускорению обменных процессов в организме. Это позволяет улучшить питание межпозвоночных дисков и восстановить их нарушенные функции.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Позвоночный столб является цельной системой, обеспечивающей массу функций при движении тела человека. Помимо опорной функции, он играет амортизационную роль. Внутри него проходит спинномозговой канал, внутри которого располагается важнейший орган центральной нервной системы – спинной мозг. Анатомическое строение позвоночника таково, что зачастую у пациентов наблюдается одновременно несколько заболеваний. Чаще всего это остеохондроз спондилоартроз и протрузия межпозвоночного диска. Это вполне логично, поскольку неблагополучие в одной структурной части влечет за собой патологические изменения в сопряженных с ней отделах.
Начинается разрушение позвоночника со снижения работоспособности мышечного каркаса спины. В нормальном состоянии мышечные волокна обладают способностью с помощью диффузного обмена снабжать хрящевую ткань межпозвонковых дисков жидкостью, питательными веществами и кислородом. Если мышечный каркас не получает регулярных физических нагрузок, то он теряет эту уникальную способность. А собственной капиллярной сети хрящ не имеет. Таким образом, межпозвоночный диск теряет источник получения жидкости. Начинается дегидратация и потеря естественной амортизационной способности.
Хрящевые волокна фиброзного кольца становятся ломкими и на поверхности появляется разветвленная сеточка трещин. Они заполняются отложениями солей кальция. Так начинается процесс деформации и дегенерации фиброзного кольца.
Межпозвоночные диски разделяют тела позвонков. А соединяют их фасеточные суставы, которые создают условия для гибкости и подвижности. Спондилоартроз – это нарушение работоспособности фасеточных суставов. Разрушаются они чаще всего в результате развития остеохондроза и проседания межпозвонковых дисков. Обычно развивается спондилоартроз параллельно с протрузии и усугубляет состояние позвоночника.
Требуется лечение, поскольку сочетание спондилоартроза и протрузии диска очень часто приводит к спондилолистезу и нестабильности положения позвонков. Это чревато серьезными травмами корешковых нервов. При протрузии дисков спондилоартроз быстро прогрессирует, поскольку наблюдается разрушение костной ткани и хрящевых частей одновременно.
Спондилоартроз и протрузия межпозвонкового диска L4-L5
Для того, чтобы понять этиологию этого заболевания, следует рассмотреть некоторые причины его развития. И из этого станет понятно, почему чаще всего встречается спондилоартроз и протрузия диска L4-L5 в поясничном отделе позвоночника. Дело в том, что основные факторы негативного влияния оказывают воздействие именно на эту зону, расположенную в анатомическом центре тяжести человеческого тела.
Все протрузии межпозвонковых дисков и спондилоартроз вызывают следующие причины:
В последнее время спондилоартроз с протрузиями межпозвонковых дисков встречается у сравнительно молодых людей в возрасте от 35 лет. Ранее это заболевание было в основном присуще пожилым пациентам.
Провокационными факторами развития патологических изменений фасеточных позвонковых суставов у молодых людей считаются:
- аномалии внутриутробного развития (часто диагностируется недоразвитие нервной трубки плода у современных беременных женщин в виду плохой экологической обстановки и курения будущей матери);
- компрессионные травмы, например, во время прыжков с высоты, занятий горнолыжным спортом, падений во время борьбы;
- избыточный вес, который увеличивает физическую, механическую и статическую нагрузку на межпозвонковые диски и суставы;
- нестабильность положения тел позвонков в суставных полостях;
- увлечение бодибилдингом и тяжелой атлетикой;
- вредные привычки, такие как курение и алкоголизм.
Все это негативно влияет в первую очередь на пояснично-крестцовый отдел позвоночника. Поэтому протрузии дисков l3 s1 практически всегда сопровождает спондилоартроз l3 s1, что очень важно учитывать при разработке курса лечения.
Симптомы спондилоартроза крестцового отдела позвоночника и протрузия дисков
Спондилоартроз крестцового отдела позвоночника и протрузия дисков может давать специфическую клиническую картину. Важно знать определяющие симптомы, чтобы вовремя диагностировать заболевание и начинать эффективное лечение.
Стоит обратить внимание на следующие проявления и первичные признаки:
- постоянная боль в зоне поражения;
- ощущение щелчков в пояснично-крестцовом отделе при попытке движения тела в положении сидя;
- иногда щелчки могут раздаваться при медленном наклоне вперед, назад или в бок и при выпрямлении тела;
- при пальпации остистых отростков чувствует западание одного из позвонков внутрь или напротив, его выпячивание наружу;
- скованность движений в утренние часы;
- судороги в ногах в ночное время суток;
- боли по передней и задней поверхности бедра.
- Для диагностики достаточно сделать несколько рентгенографических снимков пояснично-крестцового отдела позвоночника. Для уточнения диагноза может применяться компьютерная томограмма и МРТ.
Методы лечения
В официальной медицине используются исключительно симптоматические методы лечения. Когда выжидательная тактика доводит пациента до того момента, когда требуется хирургическая операция, она назначается. В ходе вмешательства удаляется межпозвонковый диск и устраняются деформирующие костные наросты на фасеточных суставах позвоночника. После операции в течение ближайших 5-ти лет развиваются рецидивы этой патологии.
Мануальная терапия использует совершенно другой подход. Здесь все направлено на как можно скорейшее полное выздоровление пациента. Для этого используются методики, направленные на восстановление диффузного питания межпозвонковых дисков, укрепление мышечного каркаса спины и удаления негативных последствий патологических изменений в позвоночном столбе.
Если у вас есть проблемы со спиной, и вы подозреваете у себя присутствие остеохондроза, спондилоартроза и межпозвонковой протрузии диска, то мы предлагаем вам записаться на первичную консультацию к докторам нашей клиники. В ходе приема вам будет поставлен диагноз и порекомендовано эффективное лечение. Консультация абсолютно бесплатная.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Шейный спондилёз – самый распространенный вид заболевания, которым страдает более 80% людей после 50 лет, при этом процент заболеваемости у мужчин выше, чем у женщин. Вызванное дегенеративными изменениями в структуре позвонков это заболевание доставляет немало дискомфорта пожилым людям. Поскольку болезнь не проявляет себя ярко, диагностировать её самостоятельно невозможно без специальных инструментов. Генетика играет малую роль в развитии шейного спондилёза, когда как многое определяет образ жизни человека, поэтому вполне возможно избежать развития этого опасного заболевания. Из статьи вы узнаете, почему развиваются остеофиты в области шеи, как этого избежать.
Что такое спондилез шейного отдела — описание заболевания
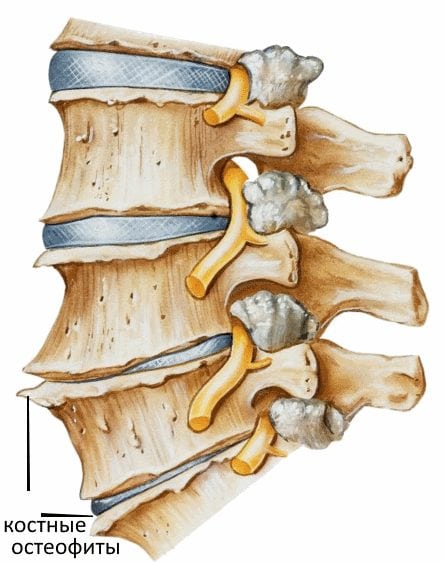
Мышечный корсет шеи развит слабее, чем корсеты других отделов позвоночника. Вместе с тем шея довольно подвижна. Выполняя самые различные задачи дома или на работе, порой мы вынуждены подолгу сохранять шею в положениях, ведущих к перегрузке мышц и межпозвоночных дисков. Развитие спондилёза происходит только в нижней части шейного отдела – с 4 по 7ой позвонок, в связи с тем, что позвонки там обладают высокой подвижностью. С возрастом кости утолщаются, на их поверхности образуются наросты – остеофиты. Остеофиты сдавливают нервы, блокируя свободное поступление крови к шейным сосудам. Этот патологический процесс и называется спондилезом шейного отдела позвоночника.
Анатомические предпосылки
С возрастом структурные элементы позвоночника стареют и изнашиваются, ткани усыхают, межпозвоночные диски истончаются. Уязвимость шеи с возрастом связана со следующими факторами:
- малая прочность шейных позвонков;
- ограниченностью пространства сосудов и нервов шейного отдела;
- слабостью шейных мышц.
Спондилёз редко начинается как самостоятельное заболевание. Его наличие может свидетельствовать и о наличии других болезней позвоночного столба: остеохондроза шейного отдела или спондилоартроза. А наличие такого заболевания как унковертебральный артроз, выступает катализатором дегенерации позвонков, увеличивая скорость появления деформаций и симптомов.
Причины развития
Развитие спондилеза у человека – многофакторный процесс. Выделяют следующие причины появления дегенеративных изменений в позвонках
- естественные возрастные изменения в суставных тканях;
- генетическая предрасположенность к заболеваниям шеи.
- курение и злоупотребление алкоголем;
- длительное сидение за компьютером, неестественные положения головы и шеи в случае выполнения каких-либо работ, перенапряжение;
- хлыстовые травмы шеи и позвоночника;
- частые переохлаждения.
Помимо этого во многом влияет положение шеи во время сна. Неправильно подобранная кровать и подушки могут вызывать различные патологии шейного отдела.
Симптомы и признаки шейного спондилеза
Спондилез является сложным и медленно развивающимся заболеваниям. Признаки патологии появляются постепенно, когда остеофиты занимают все большее пространство. Основные симптомы:
- головная боль, боль в шейном отделе, затылке;
- онемение мышц шеи, слабость в плечах, руках, кистях;
- нарушение координации при движении, слабость в конечностях, вследствие сдавливания нервных структур или недостаточного кровоснабжения;
- спазмы в шее и плечах, ограниченная подвижность после сна;
- покалывание или ползание мурашек;
- тошнота, головокружения и повышение артериального давления;
- хруст при повороте головы
Симптомы становятся более яркими с развитием заболевания. При отсутствии лечения спондилёз прогрессирует и может привести к тяжелым изменениям всего опорно-двигательного комплекса, в том числе суставов, связок и мышц-стабилизаторов.
Про симптомы артроза пальцев рук у женщин можно узнать тут.
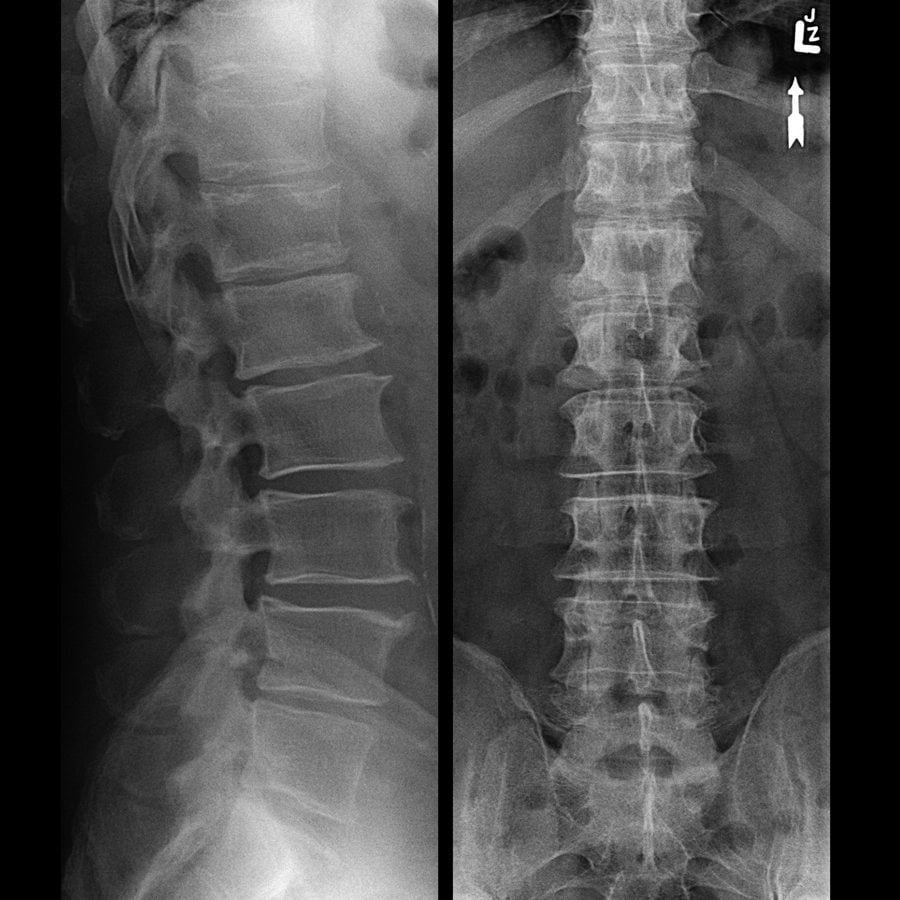
Диагностика при помощи рентгена шеи и постановка диагноза
- изучена история болезни, анамнез жизни пациента для определения располагающего фактора;
- проведение осмотров: физикального – путем пальпации и перкуссии шейного отдела, а также неврологического – для оценки рефлексов и чувствительности больной зоны;
- опрос пациента – для дополнения клинической картины больного.
Возможные инструментальные обследования:
- КТ и МРТ шейного отдела позвоночника;
- ЭМГ, или электромиография;
- рентгенография проблемной области;
- миелография – это рентгенография с введением воздуха или контрастного вещества в позвоночный канал.
ЭМГ – это способ диагностики, основанный на регистрации электрических мышечных откликов на возбуждение нервных окончаний и мышечных волокон.
Лечение
Лечение шейного спондилёза проводится различными методами: консервативным, медикаментозным, хирургическим. Выбор метода лечения зависит от степени развития заболевания, а также выраженности его симптомов. В основе лечения лежит устранение болевого синдрома, улучшение кровообращения, возвращение или сохранение подвижности мышц шеи.
К консервативным методам лечения спондилёза относятся физиотерапия, массаж и ношение воротника. Самую большую роль среди консервативных методов играет физиотерапия. Она проводится на любой стадии заболевания.
- Интерференцтерапия – воздействие импульсными токами средней частоты и периодичности для ускорения кровообращения и расслабление мышечного корсета;
- Электрофорез — воздействие электрических импульсов на ткани позвонков и межпозвоночных дисков с растворами анальгетиков, НПВС или хондропротексторов; можно проводить на любой стадии заболевания;
- Диадинамические токи – прерывистое воздействие импульсными токами низкой частоты в различных комбинациях для повышения активности шейных позвонков.
На начальном этапе могут использоваться также иглорефлексотерапия, магнитотерапия и лазеротерапия. Выбор необходимого пациенту вида производит лечащий врач после изучения предшествующих заболеваний.
Массаж на начальных этапах должен проводиться под контролем лечащего врача. Далее пациент может выполнять необходимые манипуляции дома самостоятельно. Массаж способствует притоку крови в область шеи, плеч, спины; снижает боль; снимает мышечное напряжение и укрепляет мышцы. Устранение болевого синдрома происходит через 15-20 сеансов, продолжительность каждого из которых 15-20 минут. Массаж начинается с классического поглаживания, продолжается растиранием и разминанием мышечных тканей. Сильные нажатия и другие травмирующие методы должны быть исключены. Массаж противопоказан на стадии обострения заболевания. Перед процедурой обязательно необходимо пройти обследование на наличие других заболеваний.
Для лечения шейного спондилёза могут использоваться шейные корсеты и мягкие воротники. Основная задача бандажей – фиксация головы и шеи, уменьшение нагрузки на шею. Данный метод лечения является скорее вспомогательным и должен применяться в комплексе с другими методами лечения. Воротники и корсеты подбираются индивидуально, учитывая такие характеристики предмета как высота, фиксация воротника и плотность обхвата. Обычно воротники носят не более 3х часов в день с общей продолжительностью лечения в 1 месяц. В зависимости от течения болезни время ношения может быть изменено по совету лечащего врача.
В случае со спондилёзом, воротник должен быть закреплен не очень плотно, чтобы не добавлять нагрузки кровеносным сосудам шеи и не провоцировать появление побочных явлений, таких как тошнота, слабость, потеря сознания.
Медикаментозное лечение спондилёза проводится в случаях обострения заболевания. Для этого используются болеутоляющие и противовоспалительные препараты. Медикаментозное лечение позволяет облегчить общее состояние больного, устранить боль, облегчить нагрузку на мышцы. К болеутоляющим препаратам относятся миорелаксанты, анальгетики, при сильной боли – наркотические вещества. К противовоспалительным – НПВС. При хроническом заболевании не исключается использование антидепрессантов. Положительное влияние оказывают мази на основе Капсаицина.
- Диклофенак;
- Целекоксиб;
- Амидопирин;
Данные препараты имеют множество противопоказаний и побочных действий и должны использоваться только после консультации с лечащим врачом.
Мышечные релаксанты, или миорелаксанты – препараты, призванные снять мышечное напряжение, позволяют купировать боль и устранить неврологические нарушения. На острой стадии заболевания миорелаксанты рекомендуется использовать в инъекциях, в дальнейшем переходя на таблетированные препараты. При шейном спондилёзе назначают следующие средства:
- Мускофлекс;
- Толперизон;
- миолгин.
Не все врачи одобряют использование миорелаксантов ввиду того, что они повышают артериальное давление и обладают большим количеством побочных эффектов.
Блокада – процедура введения стероидного препарата с анестетиком в область нерва, направленная на уменьшение болевых ощущений. Для блокад применяют Кеторол и Баралгин. Боль исчезает уже после введения нескольких ежедневных блокад.
Помимо описанных выше обезболивающих средств, можно выделить еще несколько:
- Глюкокортикостероиды: Дипроспан, Дексаметазон, Гидрокортизон;
- Хондропротекторы: Структум, Терафлекс;
- Анальгетики: Найз, Ибупрофен, Кеторол, Ацетаминофен.
В отличии от НПВС анальгетики могут применяться при гипертонии, астме, сердечных заболеваниях, язве желудка и т.д.
Как лечить лигаментит народными средствами можно узнать перейдя по данной ссылке.
Хирургическое вмешательство для лечения шейного спондилёза применяется только в самых крайних случаях. Например, в случае если медикаментозное лечение и другие консервативные способы не оказали должного эффекта, а также при тяжелом течении болезни с поздними сроками диагностирования.
Среди методов хирургического лечения шейного спондилёза применяют следующие:
- Цервикальная ламинэктомия – удаление фрагментов позвонка, сдавливающих нерв;
- Цервикальная фораминотомия – расширение канала, в котором находится нерв;
- Имплантация искусственного межпозвоночного диска – новый тип хирургического вмешательства. Имплантация гарантирует крепкую фиксацию позвонков, подстраиваясь под возможные изменения, появившиеся в ходе болезни.
Если сохранить позвонок не представляется возможным, производится полная замена его протезом.
Возможные осложнения
На фоне шейного спондилёза возможны следующие осложнения:
Считается, что протрузия – это выпячивание межпозвоночного диска до 5 мм, а грыжа – более 5мм. Протрузии встречаются гораздо чаще, но могут перерастать в грыжи.
Профилактика
Профилактика развития спондилёза шейного отдела следует из определения причин заболевания. Таким образом, методы профилактики довольно просты:
- отказ от курения;
- занятия спортом и активный образ жизни;
- избегание травм шеи и позвоночника по возможности;
- своевременное обращение к врачу и своевременное лечение заболеваний позвоночника;
- недопущение переохлаждения организма;
- контроль за гормональным балансом организма, своевременное устранение нарушений.
Шейный спондилёз не ведет к случаям летального исхода, но отказ от необходимого лечения может привести к нарушениям подвижности мышц шеи и даже инвалидности.
Как лечить ультразвуком артроз локтевого сустава можно узнать в данной статье.
Видео
В этом видео объясняют, что такое шейный спондилез, причины его появления.
Выводы
- Шейный спондилёз — распространенное возрастное заболевание позвоночного столба.
- Болезнь характеризуется появлением наростов – остеофитов на поверхности позвонков, что ведет к пережиманию нервных корешков и уменьшению циркуляции крови.
- При лечении шейного спондилёза используются консервативные, медикаментозные и хирургические методы терапии, наибольший эффект от которых проявляется при комплексном использовании. Главные цели лечения – уменьшение боли и воспаления с сохранением позвонка.
- Профилактика заболевания, в т.ч. здоровой образ жизни и занятия спортом, позволяют снизить риск развития болезни.
Также рекомендуем прочитать про симптомы и лечение остеоартроза кистей рук в данном материале.
Лечение и симптомы остеохондроза поясничного отдела позвоночника
Общие и специфические симптомы остеохондроза грудного отдела позвоночника
Ревматический артроз: диагностика у взрослых, симптомы, лечение
Признаки и причины развития артроза голеностопного сустава
Читайте также:


