Деформация шейных дисков что это
Сегодня многие люди знают, что такое сколиоз. Данное заболевание в последнее время получило огромное распространение во всем мире. Часто искривление шейного отдела позвоночника приводит к нарушению состояния организма и деятельности органов и систем.
Патология может развиться в любом возрасте, она провоцирует деформирование позвоночника, встречается в 45% случаев из всех заболеваний опорно-двигательного аппарата. У женщин сколиоз развивается намного чаще, чем у мужчин. Причины его формирования неоднозначны, предположительно на развитие недуга может оказывать влияние травмы, что получена в детском возрасте.
Характеристика шейного сколиоза
Шейный сколиоз — это искривление позвоночного столба по вертикальной плоскости в левую или правую сторону в шейном его отделе (с первого по седьмой позвонок).
Недуг может появиться в любом возрасте, чаще всего он наблюдается у детей, которым больше десяти лет.
В медицине сколиоз шейного отдела позвоночника может проявляться в следующих формах:
- Врожденный сколиоз развивается во внутриутробном периоде, когда часть позвоночника полностью не формируется или появляется острый угол, который по мере роста ребенка будет прогрессировать;
- Идиопатическое искривление шеи развивается от рождения до момента остановки роста ребенка. Данная патология появляется по неизвестным причинам, что и затрудняет ее лечение;
- Неврогенный сколиоз появляется в результате нарушения деятельности нервной системы;
- Статистический сколиоз появляется из-за аномального развития конечностей;
- Диспластический сколиоз характеризуется боковым искривлением позвоночника из-за нарушения обмена веществ в его тканях и дисках, а также торсии.

Болезнь имеет несколько степеней тяжести:
- Сколиоз шейного отдела позвоночника 1 степени характеризуется опущенным положением головы и контрактурой плеч из-за искривления позвоночника до десяти градусов;
- Вторая степень обуславливается наличием угла искривления от десяти до двадцати пяти градусов. При этом наблюдается торсия, асимметрия линии шеи, которая просматривается при любом положении тела;
- Третья степень, при которой угол изгиба составляет от двадцати пяти до сорока градусов. У человека сильно выражена торсия, контрактура мышц, наблюдаются также все признаки, которые присущи второй степени тяжести;
- Сколиоз шейного отдела четвертой степени тяжести характеризуется искривлением позвоночника больше чем на сорок градусов. На этом этапе мышцы в патологической области растянуты, симптоматика заболевания значительно усиливается, появляется нарушение деятельности сосудистой и нервной системы.
Причины формирования сколиоза шеи
Точной причины появления патологии в медицине нет. Существует несколько теорий, согласно которым может развиваться недуг:
- Нарушение функции эндокринной железы принято считать главной причиной появления искривления позвоночника в области шеи. В подростковый период происходит гормональная перестройка организма, что оказывает влияние на развитие скелетного аппарата, делая его более пластичным. Поэтому позвоночник может изменяться под воздействием нагрузок;
- Нарушение развития мышечной ткани и связок при ускоренном росте ребенка. В данном случае связки и мышцы становятся слабыми и не могут удержать позвоночник в определенной форме;
- Изменение в костной ткани, которое приводит к развитию дисплазии;
- Нарушение деятельности нервной системы, что приводит к появлению сирингомиелии и деформации спины.
Также сколиоз шеи может появиться при рождении из-за нарушения внутриутробного развития.

Симптомы и признаки развития сколиоза
Искривление шейных позвонков нарушает композицию и строение позвоночника, что приводит к его деформации и нарушению работы органов и систем. На первых двух стадиях патологии симптоматика болезни отсутствует, пациент не предъявляет никаких жалоб.
На третьем этапе развития недуга наблюдается асимметрия положения головы и контура плеч, при этом можно увидеть, что уши человека находятся на разном расстоянии относительно горизонтальной линии. В тяжелом случае шейный сколиоз симптомы проявляет в виде нарушения формирования костей черепа. Данные явления сопровождаются головными болями, слабостью и головокружением, развитием бессонницы, нарушением памяти и заторможенностью сознания.
Нервные рефлексы со временем ослабевают, появляется боль в шее, которая становится сильнее во время кашля или чихания, затылочные мышцы находятся в постоянном напряжении, конечность со стороны искривления немеет. При деформации костей черепа может развиться сколиоз грудного отдела.
Симптоматика патологии проявляется на последних двух стадиях болезни, поэтому важно диагностировать ее на начальном этапе развития во избежание негативных последствий в будущем.
Искривление позвоночника в шейном отделе может привести к инвалидности, развитию парезов или паралича конечностей. Это нередко происходит по причине сдавливания кровеносных сосудов и нервов в позвоночнике. Данную патологию необходимо лечить, так как она самостоятельно не проходит.
Диагностические мероприятия
Перед тем как исправить искривление шейного отдела позвоночника, врач должен поставить диагноз. Диагностирование заболевания начинается с изучения анамнеза и осмотра пациента. Для определения искривления позвоночника пациенту необходимо наклониться вперед, опустив при этом руки.
Врач изучает линию позвонков, асимметрию тела и наличие искривления. Для постановки точного диагноза назначается рентгенография. Этот метод также позволяет выявить градус угла искривления для определения стадии развития патологии.
Лечение патологии
Сколиоз шейного отдела лечение предполагает комплексное. Выбор метода терапии зависит от степени поражения позвоночника, формы болезни и общего состояния организма.
Консервативное лечение направлено на исправление осанки, остановку патологического процесса для того, чтобы не допустить использование хирургического вмешательства. С этой целью используются различные методики:
- Мануальная терапия применяется для купирования болевых ощущений, восстановления формы позвоночника;
- Иглоукалывание для прекращения воспалительного процесса;
- Массаж для нормализации кровообращения, снятия отека и улучшения процесса обмена веществ;
- Терапия Цзю используется для нормализации кровотока и питания тканей, а также для поступления кислорода в головной мозг;
- PRP – терапия является современные методом, предназначенным для активизации процессов регенерации костной ткани, восстановления деятельности органов и опорно-двигательного аппарата;
- Электростимуляция мышечной ткани в пораженной области.

Медикаментозные средства в лечении искривления позвоночника не применяют. Врач может только назначить обезболивающие препараты для купирования боли, а также кальций и фосфор.
В некоторых случаях сколиоз шейного отдела позвоночника лечение предполагает хирургическое. Операция проводится при отсутствии эффекта от консервативной терапии, а также в запущенных формах болезни и наличии сильной невыносимой боли. В данном случае могут использоваться следующие методики:
- Хирургическое вмешательство для остановки роста позвонков, при которой происходит удаление пластины и диска с той стороны, что выпячивается;
- Остановка искривления позвоночника. Для этого используют костный трансплантат, который размещают между позвонками для придания им неподвижности;
- Оперативное вмешательство для устранения косметического дефекта.
В некоторых случаях операция может спровоцировать развитие серьезных осложнений в виде нарушения деятельности сосудистой системы, повреждения спинного мозга, разрушения позвонков, развития гнойного воспаления.
После проведения хирургической операции должно пройти три месяца, прежде чем срастутся кости. Врач назначает гипсовую повязку и ношение корсета для поддержания и укрепления спины. Через пять недель пациент должен посетить ревматолога для прохождения совместных занятий с целью восстановления позвоночника. Эти занятия обычно проходят три раза в неделю в течение двух месяцев. После реабилитации пациент должен ограничивать физические нагрузки всю свою жизнь.

Прогноз и профилактика
Прогноз патологии чаще всего благоприятный. В тяжелых случаях возможно развитие инвалидности.
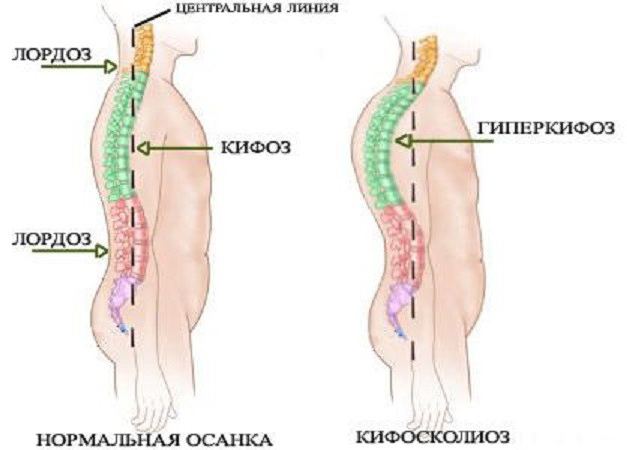
Позвоночник является нашим внутренним каркасом. Он выполняет опорную, двигательную, амортизационную, защитную функции. Нарушение этих функций происходит при деформациях позвоночника. Чтобы их вернуть, нужно заниматься профилактикой и своевременным лечением искривлений позвоночника. Патологией занимается ортопед, вертебролог и невролог. Все зависит от причины искривления и наличия сопутствующих патологий. В норме он имеет несколько изгибов в каждом своем отделе, которые располагаются в сагиттальной плоскости (если смотреть сбоку).
Физиологические изгибы позвоночного столба
- Шейный и поясничный лордозы. Формируются в процессе физического развития ребенка, когда расширяются его двигательные возможности (начинает удерживать головку и сидеть). Являются выпуклостью позвоночника кпереди.
- Грудной и крестцовый кифозы формируются внутриутробно, младенец уже рождается с ними. Представлены выпуклостью сзади.
Во фронтальной плоскости линия позвоночника проходит по средней оси тела. Активное и правильное удержание тела в пространстве - это осанка. Деформация позвоночника приводит к развитию патологической осанки и наоборот.
Виды заболевания
Какие бывают виды деформации позвоночника? Что чаще всего беспокоит современного человека? Во фронтальной плоскости развивается сколиоз. Это искривление позвоночного столба относительно срединной линии вправо или влево. В сагиттальной плоскости наблюдается увеличение дуги физиологических изгибов (гиперлордоз, гиперкифоз), исчезновение или уменьшение изгибов (плоская спина) и комбинированные искривления, сочетающие два направления (лордосколиоз, кифосколиоз).
Почему происходит искривление?
Причины деформации позвоночника могут носить врожденный и приобретенный характер. Врожденная этиология связана с патологией позвонков:
- Недоразвитие структурных компонентов.
- Добавочные элементы.
- Слияние соседних тел позвонков.
- Незаращение дуг.
- Клиновидная форма.
Причинами приобретенной деформации позвоночника могут быть:
- Систематически неправильная осанка.
- Рахит (нарушается баланс кальция в организме, кости становятся хрупкими).
- Туберкулез позвоночника.
- Полиомиелит.
- Остеохондроз и остеодистрофия.
- ДЦП.
- Травмы, грыжи и опухоли позвоночника.
- Плеврит - патология дыхательной системы с выраженным болевым синдромом. Обычно поражается одна сторона, на которой лежит пациент. Нагрузка на позвоночный столб в грудном отделе неравномерная, возникает искривление.
- Укорочение одной из нижних конечностей - нагрузка распределяется неравномерно.
- Отсутствие одной руки или ноги и как следствие - нарушение равновесия.
- Слабый мышечный массив, который не способен противостоять искривлению позвоночника.
- Психические расстройства (депрессия, когда постоянно опущены плечи и голова).
Искривление позвоночного столба может затронуть любой его отдел.
Деформация шейного отдела позвоночника
- Кривошея - патология, при которой одновременно наблюдается наклон головы в одну сторону и поворот шеи в другую.
- Кифоз - искривление шеи кзади. Это редкое явление.
- Лордоз - усиление физиологического изгиба. Шея вытягивается вперед, округляются плечи, развивается сутулость.
Причины врожденной кривошеи:
- неправильное внутриутробное положение плода;
- родовые травмы;
- спазм или укорочение мышц шеи;
- врожденная патология шейных позвонков (болезнь Клиппеля-Фейля);
- ротационный подвывих 1-го шейного позвонка.
Причины приобретенной деформации шейного отдела позвоночника:
- установочная кривошея - когда ребенок длительно занимает неправильное положение в кроватке;
- компенсаторная - при воспалительных заболеваниях уха, гнойных процессах в области шеи (ребенок щадит больную сторону и наклоняет голову в здоровую);
- перелом, вывих или подвывих первого шейного позвонка;
- остеомиелит, туберкулез, третичный сифилис - разрушаются позвонки, происходит осевая деформация скелета.
Лечение кривошеи
- массаж;
- лечебная гимнастика;
- лечение положением;
- физиолечение;
- водные процедуры в бассейне с использованием круга для новорожденных;
- ношение воротника, фиксирующего шейный отдел позвоночника в правильной позиции.
Хирургическое лечение производится в случае отсутствия эффекта от консервативного:
- миотомия - рассечение мышцы шеи;
- пластика (удлинение мышцы).
Кифоз и лордоз лечатся консервативными методами (ЛФК, массаж, медикаментозное обезболивание, снятие спазма мышц).
Нарушения грудного отдела
Кифоз сопровождается деформацией в виде усиления физиологического изгиба. Происходит патологический изгиб кзади с формированием круглой спины. Чаще встречается приобретенная кифотическая деформация позвоночника.
Причины грудного кифоза:
- Слабость мышечного корсета, который не успевает формироваться вслед за ускоренным ростом ребенка.
- Ранний рахит (до 1 года) - поражаются грудной и поясничный отделы. Деформация исчезает в лежачем положении (нефиксированное искривление). Выраженность патологического изгиба усугубляется, когда ребенок садится и встает на ножки.
- Поздний рахит (5-6 лет) - развиваются фиксированные кифозы и кифосколиозы.
- Остеохондропатия наблюдается в возрасте 12-17 лет. Страдают чаще мальчики. В медицинском мире называется болезнью Шейермана-Мау. Развиваются дистрофические изменения в телах позвонков и межпозвоночных дисках. Формируется фиксированная клиновидная деформация позвоночника.
Лечение грудного кифоза
Рахитическую деформацию лечат консервативно: плавание, витаминотерапия, ЛФК, хвойные ванны, массаж, ношение специального трехточечного корсета. Заболевание может исчезнуть бесследно.

Юношеский кифоз лечат комплексно: массаж, специальные упражнения для укрепления мышечного корсета, медикаментозное улучшение трофики костно-суставной системы. Часто приходится применять хирургические способы терапии: различные виды инструментальной фиксации позвоночника.
Деформация поясничного отдела
Лордоз - искривление позвоночного столба с формированием выпуклости спереди. Терапия основана на борьбе с заболеванием, ставшим причиной искривления. Используют вытяжение, специальные укладки пациента, физиотерапевтические процедуры, лечебную физкультуру и курсы общеукрепляющего массажа.
Причины поясничного лордоза:
- деформация с целью компенсации рахитических и туберкулезных кифозов;
- вывихи бедер, которые возникли в процессе родов;
- контрактуры тазобедренных суставов.
Сколиоз
Сколиотическая деформация позвоночника может затрагивать любой уровень позвоночного хребта и поражать несколько отделов, вызывая S-образные искривления. Заболеванию больше подвержены девочки препубертатного периода.
- Врожденный сколиоз связан с наличием слияния нескольких позвонков, присутствием добавочных позвонков, аномалией структурных компонентов позвонка. Встречается у малышей в возрасте до 1 года. Прогрессирует медленно, линии изгибов выражены не ярко.
- Диспластический сколиоз формируется при патологическом развитии пояснично-крестцового отдела. Обнаруживается в возрасте 9-11 лет и быстро прогрессирует. Линия искривления наблюдается в поясничном отделе.
- Сколиоз неврогенного характера развивается вследствие полиомиелита, сирингомиелии, миопатий. Механизм развития связан с поражением двигательных корешков спинного мозга. Развивается функциональная недостаточность мышц. Параллельно происходят дистрофические изменения позвоночника.
- Рахитический сколиоз. Вследствие нарушения обмена кальция костная ткань становится мягкой. При статических нагрузках происходит усиление физиологических изгибов. При неправильном положении тела в пространстве быстро формируются сколиозы.
- Идиопатический сколиоз - это самая частая деформация позвоночника. Является многофакторным заболеванием: нарушение скорости роста позвоночника, нервно-мышечная недостаточность, активный период роста у детей и повышение физиологических нагрузок на скелет. Происходит нарушение эндохондрального костеобразования в позвонках с последующим развитием остеопороза и нарушений позвоночника.
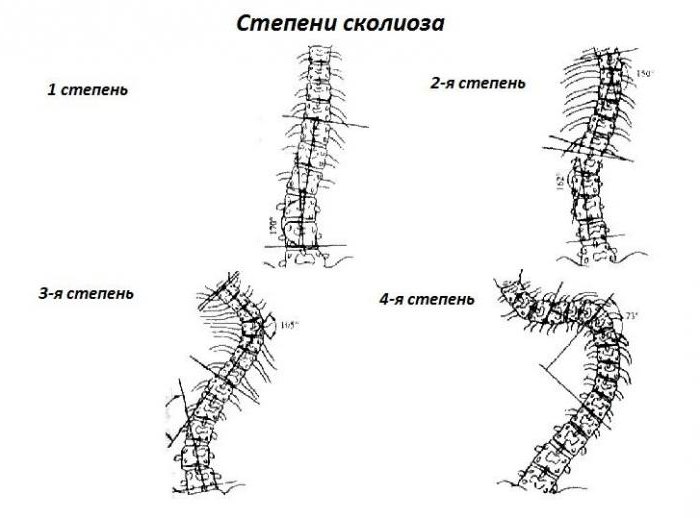
В 1965 году В. Д. Чаклин рентгенологически выделил 4 степени деформации позвоночника при сколиозе:
- 1-я степень - 5-10 градусов;
- 2-я степень - 11-30;
- 3-я степень - 31-60;
- 4-я степень - более 61 градуса.
Клинические проявления сколиоза:
- При 1-й степени в положении стоя отмечается слабость мышечного корсета спины и брюшной стенки, разный уровень плеч, углы лопаток располагаются на разных уровнях, асимметрия треугольников талии. В грудном отделе заметно искривление, в поясничном - на противоположной стороне мышечное уплотнение, которое также видно при наклоне корпуса вперед. На рентгеновском снимке отсутствуют признаки ротации позвонков. Таз расположен в горизонтальной плоскости. В положении лежа на спине отмечается слабость мышц брюшного пресса.
- При 2-й степени визуально определяется S-образное искривление позвоночника. Имеются ротации грудных позвонков, происходит деформация грудной клетки. Проба с наклоном показывает выступание ребер с одной стороны или мышц поясницы. Прогрессирование идет, пока ребенок растет.
- При 3-й степени определяется выраженная деформация скелета. Отчетливо виден реберный горб и перекос таза. Линия плеч совпадает с линией таза. Сдавливается венозное сплетение позвоночника. Могут быть нарушения со стороны дыхательной системы.
- При 4-й степени наблюдается тяжелая степень деформации всего туловища. Прекращается рост, нарушается взаимоотношение внутренних органов. Сдавливание спинного мозга приводит к развитию парезов. На рентгенограмме выявляются клиновидные позвонки.
Сколиоз - это серьезное заболевание, которое может привести к стойкой утрате трудоспособности (инвалидности).
Лечение сколиоза
Деформации позвоночника у детей должны обнаруживаться в начальных стадиях. В таких случаях понадобится лишь коррекция осанки, физические упражнения, плавание, организация правильного рабочего пространства, соблюдение адекватного режима труда и отдыха, правильное питание.
Неоперативное лечение направлено на фиксацию позвоночника в правильном положении с помощью ношения корректирующих корсетов, тренировки мышц спины и брюшного пресса. В комнате ребенка должна быть специальная кровать с жестким матрасом и ортопедической подушкой.
Вторую степень лечат консервативно, при прогрессировании процесса детей отправляют в специализированные санатории. Проводится плановый курс неоперативного лечения в отделениях ортопедии. Используют метод вытяжения с применением боковой тяги. Длится такое лечение 2-4 месяца. Вытяжение часто является предоперационной подготовкой при 3-й и 4-й стадии. Достигнутый уровень коррекции фиксируется оперативно с помощью специального инструментария.
Показания к оперативному лечению
- Эстетический дефект, который беспокоит взрослого или родителей маленького пациента.
- Угол искривления более 40 градусов, но при незавершенном росте.
- Любая деформация больше 50 градусов.
- Стойкие неврологические осложнения и болевой синдром.
- Деформации, сопровождающиеся нарушением сердечно-сосудистой и дыхательной систем.
Виды хирургического лечения
Существует 3 способа: операции с передним доступом, с задним и комбинированным. Суть операций заключается во внедрении в позвоночник конструкций из металла, которые могут быть статическими и подвижными. Плюсы динамического импланта: он может корректироваться, обеспечивая правильный рост ребенка, и позволяет заниматься спортом. Конструкция внешне не видна и может использоваться в лечении тяжелых деформаций позвоночника у взрослых. Она позволяет зафиксировать искривление и остановить его прогресс.
Профилактика искривлений позвоночника
- Раннее выявление врожденных искривлений позвоночного столба (осмотр ортопеда в родильном доме проводится в 1, 3, 6 месяцев и в год) и их коррекция.
- Выявление приобретенных деформаций в дошкольном и школьном возрасте на медицинских осмотрах и применение соответствующих мер по их исправлению.
- Контроль над своей осанкой. С детства нужно приучать детей держать спину ровно. В школьных учреждениях должны быть парты с регулировкой высоты стола и стула. Во время работы необходимо делать небольшие перерывы с хождением, чтобы избежать статической нагрузки на позвоночник.
- Своевременное выявление рахита, полиомиелита, туберкулеза и соответствующее лечение.
- Профилактические курсы общего массажа для пассивного укрепления мышечного корсета.
- Занятие спортом с целью укрепления мышц спины и пресса.
- Плавание.
- При отсутствии конечностей необходимо решить вопрос о протезировании.
- Ношение ортопедической обуви при разной длине ног.
- При подъеме тяжестей необходимо равномерно распределять груз на обе половины тела.
- Правильно питаться, пища должна быть сбалансирована в плане белков, жиров и углеводов, витаминов и микроэлементов. Избегать переедания и набора лишнего веса, который служит дополнительным фактором развития деформаций позвоночника.
- Избегать длительного положения в одной позе, устраивать физкультминутки.
- Организовать правильный режим сна. Кровать должна быть жесткой, а подушку лучше приобрести ортопедическую в специальном салоне.
- При нарушении зрения необходимо обратиться к окулисту (при сниженном зрении человек может принимать вынужденное положение, вытягивать шею и усугублять шейный лордоз).
- Бороться с депрессией и апатией.
- Соблюдать меры предосторожности с целью профилактики травматизма.
- Вовремя лечить грыжи, остеохондроз, опухоли позвоночника.
Своевременное лечение способно полностью избавить от деформации позвоночника.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Позвоночный столб – это важнейшая структурная часть опорно-двигательного аппарата человека. Помимо опорной функции он обеспечивает защиту спинного мозга, отвечающего за иннервацию всего тела. Деформация дисков позвоночника давно уже перестала быть геронтологическим явлением, свидетельствующем об изнашивании организма человека и наступлении биологической старости.
Сегодня деформация межпозвоночных дисков выявляется даже у молодых пациентов в возрасте чуть старше 20-ти лет. Безусловно, определённую долю увеличения подобных случаев можно отнести на развитие средств диагностики. Если раньше в распоряжении врача вертебролога в лучшем случае могла оказаться серия рентгенографических снимков в динамике, то сейчас все изменилось. При болях в спине назначается МРТ. Это обследование позволяет детально визуализировать состояние мягких тканей, в том числе хрящевых дисков. Поэтому процент постановки точных диагнозов безусловно, возрос.
Но дело не только в этом. Ведение малоподвижного образа жизни, отказ от регулярных физических нагрузок и перекос в системе питания в сторону рафинированных продуктов – именно эти причины провоцируют раннее развитие дегенеративных дистрофических процессов в позвоночнике. Это обуславливает возникновение деформации межпозвоночных дисков как осложнение длительно текущего остеохондроза.
Позвоночный столб состоит из отдельных тел позвонков и разделяющих их хрящевых дисков. Тела позвонков соединяются между собой с помощью фасеточных и дугоотросчатых суставов. Хрящевые диски обладают уникальной структурой:
- фиброзное кольцо – это плотная наружная оболочка, которая способна выдерживать высокие амортизационные нагрузки и достаточно эластичная;
- пульпозное ядро – внутреннее студенистое тело с желеобразной структурой, обладает уникальной способностью поддерживать физиологическую высоту диска и мгновенно перераспределять оказываемую амортизационную нагрузку.
У межпозвоночного диска существует только одно слабое место – у него полностью отсутствует собственная кровеносная сеть. Он может получать питание и жидкость только в случае полноценного процесса диффузного обмена с окружающими мышечными тканями. Но для этого паравертебральные мышцы должны постоянно подвергаться физической активности. Если человек ведет малоподвижный сидячий образ жизни, то мышцы не работают, не сокращаются и не выделяют жидкость, обогащенную питательными веществами.
Начинается процесс дегенеративного дистрофического разрушения хрящевой ткани межпозвонкового диска:
- фиброзное кольцо не получает жидкость и обезвоживается – это становится причиной его хрупкости и утраты эластичности;
- оказываемые амортизационные нагрузки ведут к тому, что на поверхности фиброзного кольца образуется сеточка трещин, заполняемых отложениями солей кальция;
- это приводит к утрате способности получать жидкость диффузным путем;
- фиброзное кольцо начинает забирать жидкость из расположенного внутреннего пульпозного ядра;
- на этом этапе начинается деформация межпозвоночного диска.
Если не предпринимать никаких мер по восстановлению диффузного питания межпозвоночного диска, то далее человека ожидает выпадение межпозвоночной грыжи и постоянные сильные боли, сковывающие движения. В тяжелых случаях вероятно развитие парезов и параличей, наступление инвалидности.
Если у вас выявлена деформация межпозвоночных дисков, то рекомендуем вам не откладывать начало лечения в долгий ящик. Как можно быстрее обратитесь к неврологу или вертебрологу. Эти доктора разработают для вас план лечения, который позволит полностью восстановить здоровье позвоночного столба
В Москве вы можете записаться на бесплатный прием к вертебрологу или неврологу в нашей клинике мануальной терапии. Для этого заполните форму записи или позвоните по указанному номеру телефона.
Причины деформации межпозвонковых дисков
Деформация дисков позвоночника – это патологический процесс, который протекает длительное время и приводит к полному разрушению хрящевой ткани. В запущенных случаях требуется хирургическая операция. Чтобы не допускать таких экстремальных ситуаций необходимо своевременно исключать потенциальные причины развития деформации межпозвонковых дисков и убирать из своей жизни все факторы риска.
Так как деформация межпозвонковых дисков является осложнение остеохондроза, то и причины у этой патологии аналогичные. Чаще всего к развитию такого заболевания приводят:
- избыточная масса тела, оказывающая значительную нагрузку на позвоночный столб;
- нарушение обменных процессов в организме и замедление метаболизма, в результате чего хрящевые ткани не получают необходимое количество питательных веществ;
- ведение малоподвижного образа жизни с преимущественно сидячей работой;
- искривление позвончого столба с компрессией межпозвоночных дисков в боковых и фронтальных проекциях;
- неправильная постановка стопы в виде плоскостопия или косолапости, ведущая к неправильному распределению амортизационной нагрузки;
- курение и употребление алкогольных напитков;
- тяжелый физический труд;
- длительное нахождение в статичной позе;
- диабетическая ангиопатия, приводящая к нарушению микроциркуляции крови и лимфатической жидкости в области позвоночного столба;
- травмы спины (в том числе компрессионные переломы тел позвонков на фоне скрыто протекающего остеопороза);
- нарушение правил эргономики при организации спального и рабочего места.
Помимо этого потенциальные причины могут быть связаны с инфекционными процессами, развитием опухолевых заболеваний, в том числе метастазированием из органов брюшной полости им алого таза.
Устранение потенциальных причин и факторов риска – это один из важнейших этапов на пути к выздоровлению. Поэтому доктор при первичной консультации собирает подробный анамнез. Он выявляет и устраняет потенциальную причину. После этого можно начинать проводить полноценный курс лечения.
Признаки деформации межпозвоночных дисков
Существуют клинические симптомы и первые признаки. Заметить неблагополучие можно на самых ранних стадиях развития дегенеративных дистрофических процессов в тканях позвончого столба. Стоит обратить пристальное внимание на следующие первые признаки деформации дисков:
- появление периодического ощущения скованности, особенно после длительного нахождения в одном положении тела;
- боль в области пораженного участка позвоночника, усиливается при надавливании на выступающий остистый отросток;
- невозможность полноценно совершать привычные ранее действия (например наклоны вперед-назад и влево-вправо);
- хруст в области позвоночника;
- напряжение мышц вдоль позвончого столба.
На более поздних стадиях деформация межпозвоночных дисков дает более выраженные клинические симптомы, которые на некоторое время могут лишать пациента работоспособности и возможности самостоятельно передвигаться. Эти симптомы подразделяются на группы, в зависимости от того, какой отдел позвоночника поражается.
Например, при деформации шейных дисков преобладает напряжение мышц в воротниковой зоне, головная боль и головокружение. Также могут отмечаться онемения верхних конечностей, слабость в их мышцах.
При разрушении грудных межпозвоночных дисков на первый план выходит болевой синдром, который может провоцировать развитие межреберной невралгии. Также при подобной локализации пациенты отмечают затруднение при совершении глубокого вдоха, у них может учащаться частота сердечных сокращений и т.д.
Чаще всего диагностируется деформация межпозвоночных дисков в пояснично-крестцовом отделе позвоночго столба. Это не случайно,
Поскольку именно сюда приходится максимальная нагрузка от любых совершаемых телом движений. Деформация поясничных дисков проявляется в виде острой боли, резкой скованности движений. Боль может распространяться по ходу крупных нервов (седалищный, бедренный, подкожный латеральный, паховый и т.д., на поздних стадиях деформация межпозвоночных дисков влечет за собой поражение корешковых нервов. Появляются выраженные клинические симптомы развития радикулита.
При появлении характерных симптомов назначается рентгенографический снимок пораженного отдела позвоночника в разных проекциях. По снимку можно определить высоту межпозвоночных промежутков и предположить разрушение хрящевой ткани при выявленных проседаниях. Затем назначается МРТ – это обследование позволяет визуально оценить состояние дисков и степень их деформации.
Чаще всего деформация протекает в виде протрузии. Это выпячивание фиброзного кольца за пределы разделяемых им тел позвонков с уменьшением высоты диска. Протрузия может быть боковой, передней, задней, циркулярной, диффузной, сегментарной, дорзальной и т.д.
Тяжелейшим случаев деформации межпозвонкового диска является грыжа. Это разрыв фиброзного кольца, через который выходит часть пульпозного ядра. При длительном течении патологии может произойти отделение части пульпозного ядра. Это секвестрование грыжи. При таком состоянии пациенту требуется экстренная хирургическая помощь. В противном случае он может остаться инвалидом.
Лечение деформации позвоночных дисков
В современной медицине возможно только одно эффективное лечение деформации позвоночных дисков – это мануальная терапия. Она позволяет восстановить диффузное питание хрящевых тканей. Без этого вылечить дегенеративное дистрофическое заболевание позвончого столба невозможно. Даже самые дорогие хондропротекторы абсолютно бесполезны при дорсопатии, поскольку они просто не проникают в пораженные хрящевые ткани межпозвоночных дисков. Использовать их без сочетания с мануальной терапией бесполезно. А при грамотном курсе мануальной терапии эти фармаколочгеиские препараты не нужны – и без них происходит быстрое и полноценное восстановление позвоночного столба.
Если у вас выявлена деформация позвоночных дисков, то мы рекомендуем вам для прохождения лечения обратиться в клинику мануальной терапии по месту жительства. В Москве вы можете посетить нашу клинику. У нас работают опытные доктора. Они проведут осмотр, ознакомятся с вашей медицинской документацией разработают индивидуальный курс лечения.
Как правило, мы используем только эффективные и совершенно безопасные для здоровья пациента методики. Начинается лечение всегда с мануального вытяжения позвончого столба. таким образом можно увеличить межпозвоночные промежутки и создать все необходимые условия для полного расправления тканей межпозвоночных дисков. После нескольких процедур у пациента полностью снимается болевой синдром и скованность движений.
После этого врач разрабатывает индивидуальный курс лечения, он может включать в себя остеопатию, массаж, лечебную гимнастику, кинезиотерапию, рефлексотерапию, физиопроцедуры и многое другое.
Запишитесь на бесплатный прием вертебролога или невролога прямо сейчас – заполните форму записи, расположенную далее на странице. С вами свяжется администратор нашей клиники и согласует удобное для визита время.
Читайте также:


