Что такое ревматический остеохондроз
Заболеваниями суставов страдает большинство людей среднего и пожилого возраста, а в последнее время эти болезни стали все чаще встречаться и у молодежи. Данная книга предназначена для тех, кто хочет сохранить здоровье и подвижность суставов, избежать возрастных изменений и до глубокой старости вести активную жизнь.
- Введение
- Строение и функции суставов
- Ревматические заболевания
Приведённый ознакомительный фрагмент книги Ревматизм, радикулит, остеохондроз (Ю. Н. Николаева, 2007) предоставлен нашим книжным партнёром — компанией ЛитРес.
В настоящее время насчитывается около 200 ревматических болезней, наиболее распространенными являются остеоартроз, ревматоидный артрит, анкилозирующий спондилоартрит (болезнь Бехтерева), подагра и остеопороз. Причины, вызывающие эти болезни, могут быть различными, общее одно – поражение суставов.
Ревматизм – это хроническое воспаление соединительной ткани, которое поражает суставы, а также в некоторых случаях сердечнососудистую систему, почки и оболочки мозга.
Многие люди при болях в суставах первым делом думают о ревматизме, но на самом деле это заболевание практически всегда встречается у детей и подростков. Взрослые страдают другими ревматическими болезнями.
Ревматизм является одним из следствий стрептококковой инфекции верхних дыхательных путей, которая приводит к возникновению ангины, тонзиллита, фарингита или других заболеваний. Если при этих заболеваниях не проводится специальное антистрептококковое лечение, инфекция может вызвать суставный ревматизм.
Обычно симптомы ревматизма появляются через несколько дней после перенесенного инфекционного заболевания. Начинается воспаление отдельных крупных суставов – лучезапястных, локтевых, плечевых, коленных или голеностопных, которое развивается симметрично. При этом в отличие, например, от ревматоидного артрита мелкие суставы пальцев практически не поражаются.
Воспаление суставов при ревматизме происходит постепенно, при этом в одних суставах болезненные проявления исчезают, а в других практически одновременно появляются. Воспаление суставов продолжается недолго, максимум 10–12 дней, потом может ненадолго прекратиться и появиться снова.
Главная опасность ревматизма состоит в том, что поражаются не только суставы, но и сердце. Часто при отсутствии лечения или несвоевременном обращении к врачу развивается одно из самых серьезных осложнений ревматизма – ревмокардит (ревматическое воспаление сердца).
При лечении ревматизма у детей основной целью является подавление стрептококковой инфекции, которая провоцирует развитие болезни и ее осложнений. Для профилактики рецидивов ревматизма необходимо проводить общие оздоровительные мероприятия, направленные на укрепление иммунитета и создать ребенку условия, предотвращающие повторное заражение стрептококковой инфекцией.
Известно, что от ревматических заболеваний женщины страдают примерно в 3 раза чаще, чем мужчины. Пик заболеваемости и у тех и у других приходится на период между 30 и 40 годами.
Питание ребенка во время заболевания должно быть направлено на нормализацию водно-солевого обмена в организме. Для этого рекомендуется на время лечения полностью исключить из рациона соль, копченые и жареные продукты. Полезно употреблять спаржу, лук, чеснок, блюда из неочищенного риса.
При ревматизме у детей повышается проницаемость кровеносных сосудов, что приводит к ускоренной потере витаминов. Чтобы восполнить их, в рацион следует добавлять витамины С, Р, РР и группы В. Данных правил питания следует придерживаться во время болезни и еще неделю после полного выздоровления.
Детям, перенесшим ревматизм, не рекомендуется переохлаждаться, их нужно оберегать от сквозняков, а летом – от купания в водоемах с холодной водой.
В течение 1–2 лет после выздоровления желательно снизить физические нагрузки, особенно если ребенок перенес ревмокардит. Одновременно рекомендуется систематически проводить закаливание и стараться, чтобы ребенок больше времени проводил на свежем воздухе.
Ревматоидный артрит, или хронический прогрессирующий полиартрит, – это воспалительное заболевание суставов, которое приводит к их деформации, утрате подвижности. Ревматоидным артритом страдают чаще всего люди среднего и пожилого возраста.
Причины ревматоидного артрита до конца не выяснены, однако известно, что это аутоиммунное заболевание, при котором в организме человека образуются антитела к собственным тканям, в частности к оболочке суставов. Это может быть обусловлено наследственностью, инфекцией или другими причинами.
При ревматоидном артрите активизируется иммунная система, в результате чего начинается воспаление синовиальной оболочки сустава. В процессе воспаления образуется грануляционная соединительная ткань – паннус, которая начинает расти и постепенно повреждает хрящ, покрывающий соприкасающиеся поверхности костей. В результате разрушения хряща уменьшается подвижность суставов, что в запущенных случаях может окончиться полной потерей подвижности.
Чаще всего это заболевание начинает проявляться отеками пястно-фаланговых суставов указательного и среднего пальцев рук, нередко в сочетании c воспалением и припухлостью в области лучезапястных суставов. Одновременно с воспалением суставов верхних конечностей начинается поражение мелких суставов стоп, которое проявляется болями под подушечками пальцев ног. По мере развития заболевания поражается все больше суставов, появляются отеки и боли в коленных, голеностопных, локтевых и плечевых суставах.
Примечательно, что поражение суставов при ревматоидном артрите развивается симметрично, то есть проявляется одновременно с обеих сторон. В отличие от ревматизма при ревматоидном артрите воспаление суставов стойкое и может продолжаться до нескольких лет.
Первоначально боли в суставах проявляются только при движении, но со временем могут ощущаться и в состоянии покоя. При острых формах заболевания происходит резкое повышение температуры, появляются отеки и покраснения в местах соединения костей.
Боли в суставах при ревматоидном артрите усиливаются по утрам и ослабевают к вечеру. Также по утрам многие больные жалуются на ограниченную подвижность всех пораженных суставов. При мягком течении заболевания утренние боли и скованность могут продолжаться от нескольких минут до часа, при остром – до середины дня. Помимо болезненных ощущений в суставах, появляются усталость, общая слабость, потеря аппетита, иногда поднимается температура, возникает потливость.
Со временем, если не проводить лечения, помимо воспаления суставов, появляются различные признаки поражения внутренних органов: сердца, печени, почек, кровеносных сосудов, желудочно-кишечного тракта. Все это представляет серьезную опасность для жизни больного.
Ревматоидный артрит чаще всего протекает волнообразно: могут наступать значительные улучшения, которые через некоторое время вновь сменяются болями. Существенное влияние на состояние больных оказывают простудные заболевания, переохлаждение, стрессы, после которых течение ревматоидного артрита нередко обостряется.
Лечение ревматоидного артрита необходимо начинать как можно раньше, не дожидаясь осложнений, которые могут привести к необратимым изменениям в организме. При появлении описанных симптомов нужно сразу же обратиться к врачу, который проведет необходимые исследования и назначит соответствующее лечение. Медикаментозное лечение артрита проводится строго под наблюдением врача.
Одновременно необходимо выполнять следующие рекомендации для сохранения подвижности суставов и предотвращения утраты ими подвижности. Прежде всего при возникновении заболевания следует уменьшить нагрузку на наиболее уязвимые мелкие суставы. Для этого нужно стараться не выполнять движения, в которых они обычно задействуются, перенося нагрузку на более крупные суставы, например с пальцев на локти или плечи. Также необходимо стараться как можно меньше находиться в неподвижном положении, чаще двигаться, стараясь не нагружать суставы. Колени при сидении лучше держать выпрямленными, для чего под ноги можно подставить небольшую скамеечку.
Для того чтобы снизить нагрузку на шейный отдел позвоночника при сидении, необходимо установить стул или кресло так, чтобы можно было сидеть прямо, не сгибаясь. Постель должна быть не слишком жесткой и не слишком мягкой, лучше всего для таких больных подходят специальные ортопедические матрасы.
Немаловажное значение для лечения ревматоидного артрита имеет специальная диета, которая обеспечивает поступление в организм необходимого количества витаминов и минеральных веществ. Желательно в период лечения сократить потребление соли и сахара, отрицательно воздействующих на суставы, а также жиров. Рекомендуется включить в рацион изделия из цельного зерна, молоко и молочные продукты (творог, йогурт и др.), нежирное мясо, а также свежие овощи и фрукты.
Остеоартроз – одно из самых распространенных заболеваний суставов, которым страдает около 80% людей в возрасте 50–60 лет.
В более раннем возрасте остеоартроз может возникать в результате перенесенных инфекционных заболеваний, травм и др.
Остеоартроз поражает в первую очередь суставные хрящи, которые постепенно расслаиваются на волокна и разрушаются. В здоровых хрящах разрушенные волокна быстро восстанавливаются. Остеоартроз возникает при нарушении баланса между разрушающимися и синтезируемыми организмом волокнами. При этом на месте хряща происходит образование ткани, которая обладает меньшей способностью впитывать влагу. В результате этого хрящ становится сухим и ломким, теряет амортизирующие свойства.
При развитии заболевания начинают разрушаться соприкасающиеся кости, в которых постепенно образуются микроскопические трещины. По краям суставов при остеоартрозе начинают формироваться костные наросты, которые призваны компенсировать разрушенный хрящ за счет увеличения соприкасающихся поверхностей. В результате этого происходит деформация суставов, которая на поздних стадиях заболевания становится особенно заметной.
Остеоартроз вызывается многими факторами; какой-либо одной причины, приводящей к развитию этого заболевания, не существует. Риск возникновения остеоартроза повышается при наличии следующих факторов:
• врожденные патологии развития. Наиболее распространен синдром дисплазии соединительной ткани. Дисплазия – врожденная слабость соединительной ткани, которая проявляется повышенной подвижностью суставов. При дисплазии нередко развивается плоскостопие, рано появляется остеохондроз. Дисплазия соединительной ткани может стать причиной развития остеоартроза даже в относительно молодом возрасте.
Другой часто встречающейся патологией является полный или неполный врожденный вывих тазобедренного сустава, который при неправильном или недостаточном лечении со временем может стать причиной тяжелой формы остеоартроза тазобедренного сустава;
• возраст. По мере старения организма хрящи утрачивают свою эластичность и амортизационные свойства, в результате чего часто возникает остеоартроз;
• наследственность. Ученые выяснили влияние генетической предрасположенности на заболеваемость остеоартрозом, особенно у женщин;
• заболевания, связанные с нарушением обмена веществ. Сахарный диабет, эндокринные расстройства, заболевания щитовидной железы, излишний вес могут спровоцировать развитие остеоартроза;
• травмы. Сильные ушибы, переломы, вывихи, повреждения связок могут стать причиной возникновения остеоартроза даже у молодых людей;
• нарушения кровообращения в конечностях. Атеросклероз, тромбофлебит, варикозное расширение вен и другие болезни нередко становятся причиной появления остеоартроза суставов ног.
Первыми симптомами остеоартроза являются боли, которые могут иметь различную интенсивность. Чаще всего на начальной стадии боли появляются при движении.
Причиной сильных болей при остеоартрозе является реактивное воспаление суставов или окружающих мышц, сухожилий и др. Воспаление начинается в результате того, что частички разрушенного хряща попадают в суставную сумку и раздражают синовиальную оболочку сустава. Боль при воспалении сустава достаточно сильно выражена, часто появляется даже в состоянии покоя во второй половине ночи, усиливается при любых нагрузках на пораженные суставы.
Если воспаления нет, на ранних стадиях остеоартроза болевые проявления незначительны и появляются только при длительных или сильных нагрузках на суставы – таких, как поднятие тяжестей, сидение или лежание в неудобном положении, длительный бег или ходьба. После отдыха боли пропадают. По мере развития заболевания для снятия болей требуется все более длительный отдых, а со временем боли становятся постоянными.
Существует несколько различных форм остеоартроза, которые различают по месту локализации. Наиболее распространена форма, при которой поражаются преимущественно мелкие суставы стоп и кистей.
Еще одна форма – остеоартроз опорных суставов, от которого страдают преимущественно коленные и тазобедренные суставы. Встречается также форма остеоартроза, при которой поражаются суставы разных частей тела.
При первых признаках остеоартроза нужно обратиться к врачу, который назначит обследование для определения формы и стадии заболевания и назначит необходимое лечение. При жалобах на боли в суставах врач обычно назначает рентгеновское исследование, которое позволяет выявить даже небольшие изменения в суставах. Также для диагностики используются термографическое и ультразвуковое обследования, которые помогают обнаружить воспалительные процессы в суставах или окружающих тканях.
По степени поражения суставов различают 4 стадии остеоартроза. На самой ранней стадии изменения в суставной сумке практически незаметны, а на поздней – сустав практически полностью разрушен.
При обнаружении данного заболевания нужно прежде всего изменить образ жизни и режим питания. Необходимо сразу же снизить нагрузку на пораженные суставы, а при остеоартрозе суставов нижних конечностей постараться исключить такие нагрузки, как бег, длительная ходьба, прыжки, поднятия тяжестей. Однако снижение нагрузок должно обязательно сочетаться с упражнениями, позволяющими укрепить мышцы и улучшить общее физическое состояние. Упражнения рекомендуется выполнять ежедневно, в течение 30–40 минут. Если сразу это сделать тяжело, можно разделить комплекс на несколько частей и выполнять несколько раз в день.
Остеопороз представляет собой пропорциональное уменьшение плотности костной ткани, которая постепенно становится хрупкой.
Считается, что главной причиной остеопороза является недостаток кальция в организме, но это не совсем так.
Остеопороз возникает, если нарушается усвоение кальция костной тканью, что может произойти даже при его избытке в рационе.
Костная ткань представляет собой соединение органических волокон с минеральными отложениями, состоящими из фосфора и кальция. В течение жизни происходит постоянное обновление костной ткани, в процессе которого отмершие участки расщепляются, а на их месте образуется новая ткань. В молодом возрасте разрушение и образование происходят согласованно и общая костная масса остается неизменной. С возрастом разрушение ткани начинает происходить более интенсивно, чем образование, в результате чего происходит сокращение костной массы, кости становятся хрупкими и легко ломаются.
Конец ознакомительного фрагмента.
- Введение
- Строение и функции суставов
- Ревматические заболевания
Приведённый ознакомительный фрагмент книги Ревматизм, радикулит, остеохондроз (Ю. Н. Николаева, 2007) предоставлен нашим книжным партнёром — компанией ЛитРес.
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
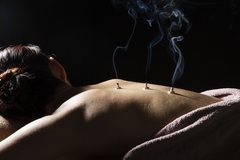
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы
Ревматизм позвоночника — это хронический воспалительный процесс в сегментах позвоночного столба, часто проявляется на суставах рук и ног, слизистых оболочках, местах соединения сухожилий к кости. Симптоматика может проявиться на сердечных артериях и мышце, но больше всего влияют на шейный, грудной, поясничный и крестцовый отделы спины. Болезнь относится к группе спондилоартропатий. Мужчины чаще болеют и хуже переносят патологию, чем женщины.
- Симптомы
- Причины и факторы риска ревматизма позвоночника
- Разновидности
- Диагностика
- К какому врачу обратиться
- Лечение ревматизма позвоночника
- Осложнения
- Профилактика
- Источники
Симптомы
Типичные признаки заболевания — это боли в спине разной интенсивности и локации. Болевой синдром часто отдаёт в бедро или ягодицу, обостряется ближе к ночи и уменьшается к утру. Другие симптомы:
- тугоподвижность спины, невозможность разогнуться;
- облегчение боли после лёгкой разминки и отдыха;
- болезненные ощущения в области грудной клетки, шеи, поясницы;
- воспаления суставов конечностей, отёчность коленей, бёдер, плеч;
- воспалительные процессы в слизистых оболочках;
- формирование подкожных ревматических узелков;
- появление костных мостов между позвонками и дисками;
- болезненность в теле при наклонах и поворотах;
- сыпь, покраснения, пятна на коже;
- снижение гибкости спины;
- искривление осанки.
Причины и факторы риска ревматизма позвоночника
Точное происхождение патологии неизвестно медицине, но на основании исследований и наблюдений врачи выделяют такие группы риска:
- острые и хронические перенесённые инфекции;
- наличие в организме наследственного антигена;
- ревматические поражения суставов, сердца, лёгких;
- восприимчивость к стрептококковым бактериям;
- системные заболевания соединительных тканей;
- ослабленный иммунитет;
- переохлаждение спины;
- переломы, вывихи, растяжения;
- неудачные спинальные операции;
- чрезмерные физические нагрузки.
Разновидности
Ревматические поражения позвоночного столба классифицируют по локации — ревматизм бывает:
- Шейным. Выражается в виде ревматоидного артрита шеи, полимиалгии и миозита шейного отдела. Сопровождается головными болями, обмороками, шумом в голове, головокружениями, усталостью.
- Грудным. Характеризуется ревматическим плевритом, межрёберной миалгией. Сопровождается затруднениями дыхания, скованностью грудной клетки, онемением или покалыванием в руках, длительным кашлем, одышкой.
- Пояснично-крестцовым. Выражается в виде миалгии поясницы, люмбаго. Характеризуется резкими стреляющими болями внизу спины, онемением ног и таза, невозможностью повернуться, наклониться.
Диагностика
На первом этапе диагностики врач осматривает пациента (кожные покровы, слизистые оболочки в глаза) и после чего направляет на лабораторные анализы мочи и крови. Анализы показывают уровень содержания лейкоцитов, белков, эритроцитов, гемоглобина, а также наличие стрептококковых бактерий. Из инструментальных методик наиболее информативными считаются:
- рентген;
- КТ и МРТ;
- УЗИ суставов;
- артроскопия.







К какому врачу обратиться
Лечением ревматических патологий позвоночника занимается врач-ревматолог. Для проведения комплексного обследования понадобится консультация и осмотр кардиолога, дерматолога, генетика, невролога, ортопеда.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Лечение ревматизма позвоночника
Лечение заболевания проходит в три этапа:
- Лечение обострения. Проходит в стационаре под контролем врачей и длится от 1 до 2 месяцев. Пациенту выписывают лекарства (НПВП, антибиотики, обезболивающие и калийсодержащие препараты, глюкокортикоиды, хондропротекторы, миорелаксанты), постельный режим, ЛФК, массаж и физиопроцедуры.
- Лечение латентной стадии. Эта стадия отличается слабо выраженной симптоматикой, при этом продолжается развитие болезни. Больной лечится амбулаторно — лечебный массаж, лечебная физкультура, диета, физиотерапевтические процедуры (электрофорез, плазмаферез, магнитотерапия, ионотерапия).
- Реабилитация. Длится до конца жизни из-за риска рецидива. Как правило, реабилитационные меры включают соблюдение диеты, поддержание активного здорового образа жизни, санаторный отдых.
Читайте также:


