Что такое остистые отростки в поясничном отделе позвоночника
Позвоночник – основа скелета, выполняющая опорную функцию и характеризующаяся сложным строением. Второй его основной задачей является защита спинного мозга от травмирования. Остистый отросток — это элемент костной системы, благодаря которому ограничивается движение позвоночного столба в переднезаднем направлении. Благодаря этому сохраняется его целостность.
Что такое остистый отросток
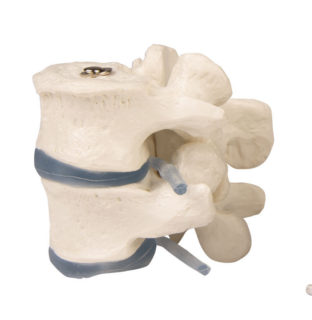
Позвоночник состоит из 32-34 позвонков. Они имеют цилиндрическую форму, в их основе лежит костная губчатая масса. Каждый позвонок соединен с соседним. Одним из главных его элементов является костная дуга, которая при помощи двух ножек крепится сзади. Благодаря ему позвоночный столб остается подвижным, может скручиваться.
К дуге подсоединены отростки. У каждого позвонка их насчитывается 7 штук. Немного другое строение у самого верхнего шейного позвонка. Расположение остистых отростков позвоночника на схеме простое: с левой и правой стороны присутствуют поперечные ости, а сверху и снизу позвонка – 4 суставные. Истинные отростки размещаются сзади. Для их связки между собой используются межостистые связки.
Если никаких патологий позвоночника нет, отростки легко прощупываются рукой. Они не должны сильно смещаться в сторону. Угол направления зависит от того, в каком отделе они находятся. Например, самыми длинными и наклоненными вниз считаются остистые отростки L12 и L11 (грудные позвонки).
Основная функция наростов – ограничение подвижности позвоночного столба. Он может скручиваться, но ости предупреждают его вывихи и переломы.
Особенности строения
Отросток, который больше всего выступает, размещается на уровне 7-го шейного позвонка (на линии плеч). Он считается самым хрупким, поэтому больше сего подвержен повреждениям. От него начинается отсчет позвонков грудного отдела.
Для верхней части позвоночного столба характерна раздвоенность остистых отростков. Их образуют две костные пластинки. В самых верхних шейных позвонках они короткие и их длина постепенно увеличивается при опускании вниз. Для остистых отростков грудных позвонков характерна небольшая толщина. В поясничном — это выпирающий нераздвоенный костный элемент. Книзу он все больше расширяется и утолщается.
К 12-15 годам происходит сращение позвонков тазового сегмента позвоночника. Остистые отростки в этой части скелета выделить невозможно.
Методы обследования позвоночника
По остистым элементам специалисты могут диагностировать различные формы искривления позвоночника. Если патологий нет, все отростки выстраиваются в одну прямую линию.
Существует 2 основных метода исследования:
- Пальпация. В этом случае все ости прощупываются указательным пальцем. Специалист кладет ладонь на позвоночник так, чтобы палец локализовался на вершинах отростков. Если пациент стоит, фаланги нужно направлять вверх, если лежит – вниз. Ощупывать позвонки нужно от 4-5 шейного до крестца включительно. Движения не должны быть резкими и слишком давящими.
- Пальпация по Турнеру. При данном исследовании врач прикладывает ладонь к остистым отросткам под углом в 45 градусов. Далее он проводит по позвоночному столбу. При помощи такого метода можно определить выступающие отростки поврежденных позвонков. Во время обследования определяется расстояние между остями, расположенными по соседству. Между ними не должно быть больших перепадов, кроме 7 шейного и 2 поясничного позвонков.
Еще одним способом исследования является перкуссия (простукивание) остистых отростков. Она осуществляется пальцами или неврологическим молоточком. Удары наносятся по отростку. При этом обращается внимание на рефлекторный ответ мышц. Напряжение возникает при наличии боли.
Возможные патологии
Если в позвоночнике происходят дистрофические изменения, костная ткань в остях начинает перестраиваться. Она увеличивается в объеме, ограничивая подвижность скелета. Причиной этому становится искривление позвоночного столба кпереди. При этом остистые отростки будут находиться под постоянным давлением. Вследствие этого включается защитный механизм и костная ткань нарастает. Еще одна причина развития изменений – врожденное патологическое развитие остей или заболевание, вызывающее ненормальное их увеличение.
Сближение отростков происходит вследствие спондилита, врожденного вывиха бедра, ожирения, вывиха, перелома или расщепления позвонков. Иногда схема их расположения меняется постепенно, поэтому патология определяется уже при тяжелой степени нарушения структуры костной ткани. Для своевременной диагностики проблемы нужно периодически проходить обследование. Особенно при наличии указанных ранее болезней.
При таких изменениях может болеть область поясницы. Неприятные ощущения распространяются в ягодицу и бедро, если человек будет наклонять туловище. Если в состоянии покоя боль незначительная, то во время движения она усиливается.
Лечение на начальных стадиях развития патологии только консервативное. Оно направлено на устранение симптоматики, а также причин, приведших к заболеванию. Если нарушения слишком тяжелые, требуется оперативное вмешательство. Обычно осуществляется удаление отростка или его части.
Остистые отростки являются хрупкими структурами, поэтому они подвержены перелому. Этому способствует падение, прямой удар. Независимо от того, где они будут располагаться, травмироваться может любой фрагмент.
- ограничение подвижности позвоночного столба;
- боль в области травмы (обычно острая);
- отек тканей, которые будут соединять позвонки, мышц;
- смещение кости в сторону или ее патологическая подвижность.
Спровоцировать перелом может не только прямой удар, но и слишком интенсивные сгибания или разгибания позвоночника. Во время лечения пациенту назначается постельный режим, длительностью 1-2 недели. Лежать нужно на жесткой ровной поверхности неподвижно. Для фиксации поврежденной части используется корсет или бандаж. Если болевой синдром очень сильный, человеку назначаются обезболивающие средства.
Остистый отросток не всегда срастается с поврежденным позвонком. Он так и остается в мышце. С течением времени острый угол закругляется и перестает причинять дискомфорт. В этом случае терапия прекращается. После травмирования отростка подвижность позвоночника ухудшается. Если при наклонах или других движениях появляется боль, а лекарственные препараты не помогают, косточка удаляется оперативным путем.
Поддержание здоровья позвоночника позволит длительное время вести активную жизнь. Для этого нужно укреплять мышцы при помощи физкультуры, плаванья, массажа. Также важно осторожно выполнять любые физические работы. Следует избегать падений и других травм позвоночника.

Остеофиты – это костные наросты, формирующиеся под воздействием негативных факторов. Часто образуются остеофиты поясничного отдела на фоне протрузии межпозвоночных дисков. При этом тела соседних позвонков начинают соприкасаться, тереться друг об друга. Это провоцирует появление небольших трещин на краях. Поэтому остеофиты пояснично-крестцового отдела часто называют краевыми.
Они создают массу проблем при движении. Благодаря своим неровным краям травмируют окружающие их мягкие ткани. Это становится причиной постоянного воспаления, спазма кровеносных сосудов, раздражения и образования рубцовых деформаций.
Узнать больше информации про симптомы и лечение остеофитов поясничного отдела можно из предлагаемого материала. В нем также рассказано про потенциальные причины развития данного заболевания и способы эффективной профилактики в молодом и пожилом возрасте.
Остеофиты – что это такое
Для начала давайте разберемся в вопросе о том, что это такое – остеофиты поясничного отдела позвоночника и как они формируются. Остеофиты – это отложение солей кальция в местах нарушения целостности костной ткани. Данный механизм обусловлен защитными свойствами человеческого организма. За счет образования костных мозолей происходит сращивание переломов, рубцевание некоторых других тканей, которые должны обладать повышенной прочностью.
Остеофиты образуются в местах, где наблюдается трение. Это могут быть суставные поверхности, на которых разрушился защитный хрящевой синовиальный слой. Также костные наросты возникают на краях тел позвонков, которые при резком снижении высоты межпозвоночного диска начинают при совершении разных движений встречаться друг с другом. При столкновении незащищенная костная ткань разрушается. Образовавшиеся трещины и сколы заполняются фиброином и отложениями солей кальция.
Края остеофитов не ровне, поэтому они травмируют окружающие ткани. Могут провоцировать незначительное капиллярное кровотечение. Это способствует вторичной реакции воспаления и образованию грубых рубцов. При обширном процессе формирования остеофитов возникает риск полного сращивания соседних позвонков между собой. Контрактура позвоночника приводит к его неподвижности и потере гибкости. Может страдать спинной мозг, расположенный в спинномозговом канале.
Остеофиты поясничного отдела позвоночника хорошо видны на рентгенографических снимках. Они могут располагаться как на телах позвонков, так и на всех отростках и их суставных поверхностях. Множественные отложения солей кальция возникают при нарушении обмена веществ. Единичные костные наросты всегда связаны с травматическим воздействием.
Отложение солей кальция может наблюдаться в окружающих позвоночный столб мягких тканях. Кальцинация связок и сухожилий – это часто встречающийся патологический процесс. Он ограничивает функциональность связочного сухожильного аппарата, создает препятствия для гибкости и подвижности позвоночного столба. Остеофиты на фиброзном кольце межпозвоночного диска создают проблемы с диффузным питанием. Это важнейший фактор развития остеохондроза (дегенеративного дистрофического заболевания позвоночного столба).
Остеофиты в случае размещения на межпозвоночных дисках создают следующие проблемы:
- нарушают способность хрящевой ткани усваивать жидкость, которая выделяется паравертебральным мышцами при их работе, это становится причиной обезвоживания фиброзного кольца и забора влаги из расположенного внутри пульпозного ядра;
- способствует утрате эластичности межпозвоночного диска – он теряет способность расправляться после компрессионного сжатия при совершении движений, формируется протрузия, а затем и межпозвоночная грыжа диска;
- создаёт повышенное трение между замыкательной пластинкой тела позвонка и межпозвоночным диском, что является важнейшим фактором атрофии капиллярной сети, питающей ткань позвонка и межпозвоночного диска;
- разрушает окружающие ткани, вызывает постоянное раздражение;
- болевой синдром не позволяет пациенту вести активный образ жизни, что еще больше усугубляет течение остеохондроза и ведет к быстрому разрушению позвоночника.
Остеофиты – это следствие многочисленных заболеваний позвоночного столба и окружающих его тканей. В редких, исключительных случаях остеофиты позвоночника формируются под воздействием общих факторов, таких как избыточное количество солей кальция в периферической крови и лимфатической жидкости. Это может стать следствием передозировки витамина D.
Причины краевых остеофитов позвонков
Краевые остеофиты позвонков поясничного отдела формируются под воздействием неблагоприятных факторов. Основными причинами данного заболевания являются:
- дегенеративные дистрофические изменения, происходящие в хрящевой ткани межпозвоночных дисков;
- смещение тел позвонков, их нестабильность положения, ретролистез и антелистез;
- разрушение межпозвоночных суставов, в том числе деформирующий спондилоартроз;
- нарушение осанки и искривление позвоночного столба;
- переломы и трещины костей позвоночника (тел позвонков и их отростков);
- воспалительные процессы, в том числе асептический некроз костной ткани, туберкулез кости, сепсис и т.д.);
- травмы окружающих позвоночный столб мягких тканей (растяжения и разрывы связок и сухожилий, разрывы мышц и т.д.).
Провокационными факторами могут быть:
- ведение малоподвижного образа жизни;
- привычка сутулиться, сгибать спину при сидении;
- отсутствие регулярных достаточных физических нагрузок на поясничный отдел;
- тяжелая физическая работа, связанная с подъемом тяжестей или длительным нахождением в согнутом положении;
- занятия тяжелой атлетикой;
- избыточная масса тела;
- нарушение метаболизма и обмена веществ в организме человека;
- избыточная масса тела;
- неправильная постановка стопы, дисфункция коленного, голеностопного или тазобедренного сустава;
- синдром короткой ноги и т.д.
Краевые остеофиты тел позвонков поясничного отдела могут образоваться при длительном лежачем положении больного. Особенно высока вероятность данного осложнения у тех пациентов, которые лежат на спине на жестко поверхности. Профилактикой костных мозолей в этой ситуации станет регулярное переворачивание больного, проведение сеансов массажа и лечебной физкультуры.
Как проявляются остеофиты в пояснице
Остеофиты в пояснице проявляются клиническими симптомами, указывающими на воспалительный процесс в области их образования. Типичные признаки патологии – это:
- болевой синдром, носящий острый режущий или колющий характер, появляющийся при совершении определённого типа движений (например, при наклоне в правую сторону боль есть, а при наклоне в левую сторону – нет);
- ограничение подвижности, скованность движений;
- избыточное напряжение мышц спины и поясницы с одной стороны;
- распространение боли при компрессии остеофитом нервного корешка;
- периодически возникающие признаки воспаления (покраснение и отечность кожных покровов, болезненность при пальпации и т.д.).
Для постановки точного диагноза опытному врачу достаточно будет провести пальпацию тел позвонков и их остистых отростков. Пальпаторно можно обнаружить даже достаточно мелкие остеофиты. Для подтверждения поставленного диагноза достаточно рентгенографического снимка в разных проекциях. На нем будет видно образование остеофитов. Можно оценить размер костных наростов и их место расположения.
Перед тем, как лечить от боли при остеофите в пояснице, необходимо обнаружить причину его образования. Только после проведения комплексного лечения выявленного заболевания, можно приступать к удалению отложения солей кальция.
Нужна ли операция при остеофите в поясничном отделе
Многие пациенты задаются вопросом о том, нужна ли операция при остеофитах в поясничном отделе и каким образом можно проводить эффективное лечение.
Хирургическое вмешательство необходимо только в сложных запущенных случаях. Если остеофиты крупные, расположены в местах выхода корешковых нервов из фораминальные отверстий в телах позвонков, то предпочтителен хирургический способ удаления отложения солей кальция. Если наросты располагаются так, что они не давят на корешковые нервы, то можно использовать консервативные способы лечения.
Хирургическая операция не является эффективным способом борьбы с отложением солей кальция в позвоночном столбе. Она позволяет лишь устранять следствие нарушения в организме человека. Без воздействия на причину появления заболевания остеофиты будет формироваться снова и снова.
Между тем хирургическое вмешательство на тканях позвоночного столба – это всегда риск того, что пациент может утратить способность самостоятельно передвигаться. Парезы и параличи нижних конечностей и органов брюшной полости – это частые послеоперационные осложнения.
Поэтому, прежде чем прибегнуть к хирургическому удалению остеофитов с позвоночного столба, необходимо изучить все альтернативные возможности лечения, взвесить все за и против.
Способы лечения остеофитов поясничного отдела
Существующие способы лечения остеофитов поясничного отдела включают в себя хирургические и консервативные методики. К сожалению, на сегодняшний день пока не разработано фармакологического препарата, который позволил бы эффективно убрать отложение солей. Все рекламируемые биологически активные добавки к пище – это не более, чем профанация. Они не обладают никакими заявленными лечебными свойствами. Это даже не лекарства, а продукты питания. Поэтому не стоит тратить свои денежные средства. Лучше обратитесь за помощью в клинику мануальной терапии.
Лечение остеофитов поясничного отдела позвоночника с помощью методов мануальной терапии дает следующие положительные результаты:
- массаж повышает эластичность тканей, их проницаемость, ускоряет обмен веществ в области образования костного нароста;
- остеопатия ускоряет процесс микроциркуляции крови и лимфатической жидкости, повышает возможность распада остеофита под воздействием собственных сил организма;
- лечебная гимнастика и кинезиотерапия позволяют активировать процессы метаболизма и ускоряют обмен веществ в паравертебральных мышечных тканях;
- рефлексотерапия запускает процесс естественной регенерации за счет задействования скрытых резервов человеческого организма;
- физиотерапия запускает процесс разрушения и утилизации тканей остеофита.
В сложных клинических случаях может использоваться лазерное воздействие. Комплексный подход к лечению позволяет получить положительные результаты в сжатые сроки. Положительная динамика наблюдается примерно у 70 % пациентов, которые тщательно следуют всем рекомендациям лечащего врача.
Особе значение имеет гимнастика при остеофитах поясничного отдела- она позволяет запустить процесс распада отложения солей кальция и активирует восстановление нормальной поверхности костной ткани. В том случае, если остеофиты образовались на суставных поверхностях межпозвоночных сочленений, гимнастика позволяет восстановить разрушенное хрящевой синовиальное волокно. Эта методика лечения применима только в тех случаях, когда не произошло полного разрушения внутрисуставного синовиального слоя. При остеофитах на краях тел позвонков можно применять лечебную гимнастику на любой стадии патологического процесса. Комплекс упражнений должен быть разработан индивидуально с учетом всех особенностей здоровья пациента.
Имеются противопоказания, необходима консультация специалиста.
Позвоночник не только позволяет человеческому организму поддерживать вертикальное положение, но и оберегает от повреждений спинной мозг. Сбой функционирования спинного хребта сказывается на работе каждой из систем тела.
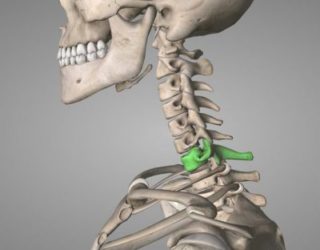
У всех позвонков можно найти остистые отростки, которые играют свою роль в опорно-двигательной системе. Это единичные костные части, растущие из дуги позвонка точно назад. Угол направления разнится в зависимости от отдела позвоночника. Наиболее выдающиеся выросты расположены на верхних грудных частях хребта. Чаще всего перелом остистого образования случается у нижнего шейного — верхнего грудного отдела.
Строение позвонка
Позвоночник для простоты лечения имеет 5 отделов, каждый из которых имеет определенное количество 
составляющих. Спинной хребет образуют 32-34 позвонка в зависимости от их числа у копчика.
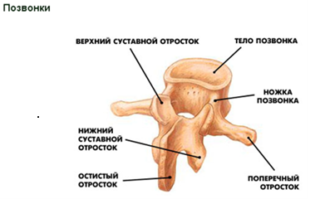
Позвонок состоит из тела (пористого костного образования), дуги, 7 выростов. Спинной мозг расположен в пространстве, создаваемом телом при соединении с дугой. Отростки делят по месту их роста на поперечные (присоединены к дуге), суставные (составляют суставы), остистые.
Выросты непарные, расположены по направлению назад от спинного хребта.
Все они скрепляются межпоперечными и межостистыми связками. К остистым и поперечным отросткам присоединяются мышцы спины, шеи.
В зависимости от отдела размер и форма позвонков разнится, что объясняется задачами, которые они выполняют. Позвонок обретает форму цилиндра, приплюснутого сверху и снизу.
На межпозвоночные диски, состоящие из хряща, возложена амортизирующая функция.
Наиболее восприимчивый из отделов позвоночника – шейный, а наиболее защищённый – поясничный, который поднимает главную массу тела. Проще всего нащупать 7 шейный позвонок, надо немного наклонить голову. Позвонок ощутимо проступает над поверхностью кожи. От него не составляет труда отсчитать другие позвонки.
Обследование позвоночника по остистым частям
По остистым частям врачи диагностируют сколиоз.
Причины перелома остистых отростков
Чаще перелом встречается среди шахтеров, спортсменов и водителей, попавших в ДТП.
Изолированные повреждения возникают из-за:
• резкого наклона головы вперёд и последующего стремительного принятия исходного положения;
• спазма верхней части мышц спины;
• удара по спинному хребту;
• падения на шейный или грудной отдел позвоночника.
Такой перелом встречается довольно редко, когда, помимо остистого отростка, повреждение затрагивает дуги, тело позвонка.
Существует 3 типа перелома остистых частей:
При повреждении отростка, как правило, образуются осколки, которые смещены и усложняют выздоровление.
При разрушении выроста связки остаются незадетыми, однако наносится ущерб сразу нескольким дискам хребта. Такой перелом затрагивает ткани, нервы, сосуды.
При неконтролируемом растяжении позвонков, предшествующем перелому, возможен открытый (самый опасный) и закрытый перелом.
• интенсивная боль;
• увеличение боли в случае перемещения;
• затруднения во владении нижними конечностями;
• трудность в принятии вертикального положения спины.
В зависимости от вида ущерба наблюдаются иные болевые ощущения. На поврежденном участке может образоваться гематома. Разрушение нервных волокон становятся причиной низкого давления и затруднений в мочеиспускании.
При оказании первой помощи больного, повредившего позвоночник, надо:
• положить его на твёрдую, ровную поверхность;
• зафиксировать место повреждения с помощью жгута;
• доставить скорой помощью в больницу.
Противопоказания при повреждении остистых образований
При повреждении остистых образований пострадавшему противопоказано садиться или вставать. Его нельзя тянуть за руки и ноги, пытаться вправить позвонки, давать лекарства.
Больного надо срочного отвезти в больницу. Переносить пациента нужно очень осторожно, лёжа спиной на твёрдой поверхности или животе.
Диагностика
Рентген – наиболее действенное и экономное средство диагностики. Перелом выроста на снимке представлен искривлённой линией. Однако точности диагноза в этом случае могут мешать газовые тени от кишечника.
Более надежный способ постановки диагноза – компьютерная или ядерно-резонансная томография.
Лечение подобного недуга должно осуществляться строго под надзором врачей.
Немало важным фактором является и грамотно оказанная первая помощь.
Этапы лечения остистого отростка
Поступив в госпиталь, больной проходит осмотр у врача, делает рентгеновский снимок. В самых тяжелых случаях проводится КТ-исследование. Пациенту предписывается месячный постельный режим.
Согласно результатам осмотра возможно:
• медикаментозная терапия для снятия болезненных ощущений и отечности;
• использование медицинского воротника, корсета;
• массаж у специалиста;
Лечебная физкультура
Наиболее действенный метод терапии недуга – движение. Упражнения ЛФК, входящие в курс лечения, сходны при компрессионных повреждениях спинного хребта при том же месте.
Зарядка утром. Необходимо делать каждое утро около 15 минут после отмены постельного режима. Здесь необходимо разрабатывать те мышцы, которые обеспечивают место повреждения хребта. Количество подходов должно быть маленьким. Задача – только разогреть мышцы.
Специальные гимнастические комплексы. В течение 30-дневного постельного режима выполняется группа упражнений 6 раз в сутки по 20 минут. Необходима также дыхательная гимнастика, тренировка ног. Благодаря им можно избежать застоя легких, запоров, тромбоза ног. После начала подвижного образа жизни надо продолжать делать гимнастику минимум 1 раз за сутки. 45-60 минут идёт гимнастика для повреждённого отдела спины.
Плавание. Начав активный темп жизни, стоит 2 или 3 раза за неделю ходить в бассейн. За час водных процедур надо менять стиль плавания кролем на спине и на животе. Брасс стоит использовать спустя 9 недель после повреждения. Запрещён дайвинг, прыжки с вышек и трамплинов.
Разминка вечером. Подобно утренней, делается после истечения постельного режима. На протяжении 10 минут надо расслабить мышцы на спине и шее, вернуть позвонки в изначальное положение. В конце разминки лучше сделать расслабляющую позу, остаться в ней 3-5 минут.
Народные средства
Используют как дополнительный способ лечения. Наиболее известное лекарство – мумие. Добавив в него розовое масло, изготавливается мазь.
Примочки из сырой картошки имеют обезболивающий эффект.
Настой герани подходит для ванночек и компрессов. Для его изготовления две порции цветка необходимо залить кипятком и оставить на 5 минут.
Такие меры лечения не основной источник лечения, а лишь дополнительный. Для полного выздоровления нужна помощь врача.
Операция по удалению обломка
В этом случае проводят ламинэктомию. Для процедуры врачами используется местная анестезия, а не общий наркоз. Повреждения остистых частей, как правило, подлежат лечению, при этом не давая ощутимых осложнений на организм.
После непосредственного удаления обломка нервные окончания и мышцы самостоятельно приходят в норму. Происходит абсолютное выздоровление. Самостоятельное лечение недуга и несвоевременное обращение за помощью к врачу могут привести к отягчающим последствиям организма и даже к смерти.
Восстановление
Ускоренному восстановлению организма после операции способствуют регулярные сеансы массажа, лечебная физкультура, физиотерапия (электрофорез с новокаином или УВЧ).
Благотворно влияет на тело пациента плавание. Оно расслабляет мышцы, снимает напряжение. Благодаря всем этим процедурам, становится возможным в кратчайшие сроки наладить полную работу спинного хребта.
В процессе восстановления стоит руководствоваться принципом – все хорошо в меру. Не надо налегать на занятия спортом, перегружать тело чрезмерными упражнениями.
Полное выздоровление диагностируют, если у больного отсутствуют неприятные ощущения при движении и все части опорно-двигательной системы функционируют нормально.
Профилактика
Лучший способ избежать перелома остистого образования – занятия спортом. Достаточно стандартных физических нагрузок. Каждодневная зарядка разогреет все группы мышц и будет поддерживать их в тонусе.
Необходимо стараться не допускать стремительных изменений напряжения, применять страховку при покорении большой высоты.
Видео
Локальное проявление дегенеративных изменений в позвоночнике в области парных суставов, расположенных между суставными отростками, которые имеются на каждом позвонке, вызывает синдром Баструпа. Состояние дистрофического процесса в остистых отростках происходит обычно в поясничных позвонках.
Причины возникновения синдрома Баструпа

Может появляться при искривления положения позвоночника к переди. Патологический изгиб вызывает нагрузку в суставах со стороны задних отделов позвоночного столба и начинается перестраивающий процесс в костной ткани. Может встречаться при врожденном неправильном развитии самих остистых отростков, при патологиях, вызывающих аномальное увеличение остистых отростков, при недостаточности надостистой связки. В некоторых случаях такое изменение в костной ткани происходит в результате профессиональных заболеваний, связанных с постоянным поднятием тяжестей. Синдром сближенных остистых отростков позвонков может быть сопровождающим при таких заболеваниях, как остеохондроз, спондилит (при туберкулезном инфицировании), структуральный сколиоз, врожденный вывих бедра, нарушения обмена веществ в организме (лишний вес), вывихи и переломы позвонков. Может возникать при хронической травме, под воздействием постоянной физической перегрузки, в виде миоадпатационных проявлений, с последующей атрофией мускулатуры спины. Не исключается возможность интоксикационного фактора в развитии синдрома. Рассматриваются комбинативные сочетания, предшествующие появлению изменений в остистых отростках позвонков. Часто развивается как сопровождающееся состояние патологических и дистрофических изменений костной ткани без определенных проявлений. Изменения определяются при наличии тяжелой степени нарушения костной структуры.
Происходит развитие нескольких стадий: нарушение в поверхности костной ткани и изменение ее структуры, которые вызывают патологические суставные изменения — анкилозирование.

Как проявляется синдром:
Местная болезненность на верхнем или нижнем окончании остистого отростка или отростков. Общая локализация боли будет отмечаться со стороны линии поясницы, с иррадиацией в ягодицу и бедро в момент разгибания позвоночника. Боль — умеренная во время покоя и резко усиливается при нагрузке. Возможно присоединение мышечно-тонического синдрома. В области поврежденного отдела позвоночного столба будет отмечаться ограничение движений. Состояние описал датский рентгенолог К. Баструп в 1933 году на основании рентгенологических изменений.
Диагностика при синдроме Баструпа
Диагностическая рентгенологическая картина в боковой проекции остистых отростков позвонков: определяется по рентгенологическому симптому. Будет отмечаться расширение остистых отростков. Увеличивается их высота, рентгеновский снимок с наличием светлых полос будет говорить о зонах костной перестройки, по краю будет склерозирование, остеофитоз. Отмечается сближение остистых отростков.
При клиническом осмотре определяется резкая болезненность при надавливании на пораженные отростки.
Проводится дифференциация с болезнью Бехетерева, при которой отмечаются похожие диагностические признаки.
Осложнения будут появляться в зависимости от причины появления изменений в отростках.
Лечение при синдроме Баструпа

Лечение может быть консервативным только в начальных стадиях развития, с этиологическим направлением. При травматических повреждениях и при тяжелых дистрофических повреждениях структуры костной ткани, приводящих к нарушению функции сустава, показано хирургическое вмешательство.
Своевременная диагностика врожденных аномалий костных структур позволяет исключать проблему, связанную с первоначальной причиной, тем самым не вызывая функциональных изменений в отростках позвонков.
Читайте также:


