Что такое невралгия поясничного отдела позвоночника

-
4 минуты на чтение

Невралгия пояснично-крестцового отдела позвоночника является одной из основных причин, вызывающей проявления болевого синдрома в спине. Заболевание представляет собой патологический процесс, в результате которого происходит поражение периферических нервных окончаний. Следствием этого является нарушение иннервации в позвоночном столбе, характеризующееся болевым синдромом различной интенсивности.
- Причины возникновения
- Симптомы
- Диагностика
- Лечение
- Профилактические меры
В большинстве случаев патологические проявления характерны для лиц пожилого возраста, чья иммунная система и опорно-двигательный аппарат в результате геронтологических изменений претерпевают заметный регресс, что влечёт за собой ослабление их основных функций.
Причины возникновения
Выделяют целый ряд патологий и факторов, из-за которых может происходить ущемление поясничного нерва:
- Острый остеохондроз.
- Остеомиелит позвоночника.
- Избыточная масса тела.
- Опухолевые процессы.
- Мышечные спазмы различной этиологии.
- Смещение позвонков.
- Дефицит витаминов и микроэлементов.
- Гормональные нарушения.
- Сидячий образ жизни.
- Врождённые аномалии развития опорно-двигательного аппарата.
- Инфекционные заболевания.
- Большие физические нагрузки.
- Травмы позвоночного столба.
Все эти причины способны вызвать сужение межпозвонкового зазора и сдавливание межпозвонковых нервных корешков, что приводит к появлению болевых ощущений в спине.
Симптомы
Признаки заболевания в большинстве случаев имеют ярко выраженный характер. Специфика проявлений зависит от расположения конкретного нервного окончания, подвергшегося негативному воздействию. Болевые ощущения при любом сценарии развития болезни появляются неожиданно и могут быть пронзающими, простреливающими, колющими или жгучими.

- Невралгия
![]()
Наталия Сергеевна Першина- 25 мая 2018 г.
По мере прогрессирования патология приобретает следующие признаки:
- Сильная боль, иррадирующая в бёдра и ягодичные мышцы.
- Отёки и покраснения кожного покрова в местах локализации патологического процесса.
- Онемение конечностей.
- Головная боль.
- Повышенное потоотделение.
- Нарушение координации движений.
Для патологии характерно усиление болевого синдрома в ночное время, а также при чихании, смехе, стрессовых ситуациях. Также усиливают ощущения при воздействии низких температур и наличии сквозняков. Снизить проявления болевого фактора способно онемение конечностей, которое сопровождает данную патологию.
Игнорирование симптомов заболевания и отказ от медицинской помощи может иметь серьёзные последствия для здоровья и стать причиной полной обездвиженности больного человека.
Диагностика
В процессе консультации неврологом с учётом жалоб больного и первичного мануального обследования позвоночного столба будет проведена конкретизация неврологических симптомов.
Следующим этапом диагностических исследований является сдача пациентом анализов. Общий анализ крови и исследование мочи дадут возможность исключить из клинической картины наличие в организме инфекционных процессов и помогут окончательно подтвердить или опровергнуть неврологическую природу заболевания, которая является наиболее частой причиной подобных болевых проявлений.

- Невралгия
![]()
Наталия Сергеевна Першина- 24 мая 2018 г.
После этого к пациенту будут применены другие диагностические методы:
- Рентгенографическое исследование поражённых отделов позвоночного столба.
- Магнитно-резонансная и компьютерная томография.
- Рентгеноконтрастный метод исследования (миелография).
- Электромиография.
- Исследование спинно-мозговой жидкости (пункция).
Перечень диагностических исследований может быть скорректирован лечащим врачом с учётом каждой конкретной ситуации.
Лечение
Лечение болей пояснично-крестцового отдела позвоночника комплексное и может включать в себя как медикаментозную терапию, так и другие терапевтические схемы. Следует учитывать, что приём медикаментов имеет первостепенное значение только в период острой фазы заболевания.
Такие препараты помогут купировать основные проявления болевого синдрома и откроют путь для других методов лечения таких, как:
- Физиотерапевтические процедуры.
- Иммобилизация позвоночника.
- Лечебная физкультура.
- Массажные процедуры.
- Иглоукалывание.
- Мануальная терапия.

- Невралгия
![]()
Наталия Сергеевна Першина- 24 мая 2018 г.
Медикаментозное лечение включает в себя применение таблеток, уколов, мазей, помогающих купировать острые проявления воспалительного процесса. К таким лекарственным средствам относятся:
- Нестероидные препараты противовоспалительного действия.
- Хондропротекторы.
- Витаминные комплексы.
- Анальгетики.
- Миорелаксанты.
Схема применения медикаментозных лекарственных средств напрямую зависит от тяжести проявлений клинических симптомов в каждом конкретном случае.
При малоинтенсивном характере болевых ощущений достаточно ограничиться нанесением лечебных мазей на места локализации патологического процесса. В случаях когда невралгия пояснично-крестцового отдела сопровождается сильным болевым синдромом, показано использование инъекционных форм лекарственных препаратов.
Долговременный положительный результат оказывает физиотерапевтическое лечение невралгических заболеваний. Такие процедуры не только способны снизить интенсивность воспалительного процесса, но и восстановить нормальный кровоток поражённых сегментов мышечных тканей.
К ним относится:
- Электромиостимуляция.
- Парафиновые аппликации.
- Радоновые и сероводородные ванны.
- Электрофорез.
- УВЧ и УФО.
- Грязевые аппликации.

- Невралгия
![]()
Наталия Сергеевна Першина- 24 мая 2018 г.
При назначении подобных процедур необходимо учитывать определённые противопоказания к их применению.
При неэффективности вышеописанных терапевтических методов лечащим врачом может быть принято решение о проведении хирургической операции с целью декомпрессии нервных окончаний.
Чем в более запущенной стадии находится патологический процесс, тем большая вероятность применения при лечении пациента хирургических мер. Это является дополнительным стимулом для обращения за врачебной консультацией на самых ранних этапах проявления заболевания.
Профилактические меры
Список правил поможет снизить риск возникновения болевых ощущений в поясничном отделе позвоночного столба:
- При подъёме тяжёлых грузов старайтесь сгибать коленные суставы, а не спину.
- Не носите тяжёлые вещи в одной руке. Распределяйте тяжесть равномерно или пользуйтесь специальными механизмами для транспортировки массивных грузов.
- Следите за массой вашего тела.
- Вырабатывайте правильную осанку.
- Оптимально сконфигурируйте своё спальное и рабочее место. Помните, что искривление позвоночника происходит наиболее часто во время работы или в период сна.
- Проведите лечение сопутствующих заболеваний, которые могут стать причиной воспалительного процесса в позвоночном столбе.
- Избегайте переохлаждения тела и сквозняков.
- Ограничьте тяжёлые физические нагрузки.
- Постарайтесь избегать травм, особенно в области позвоночника.
- Избегайте резких поворотов туловища во время поднятия тяжестей.
- Носите удобную и комфортную обувь на низком каблуке. Это предотвратит смещение тазовых суставов во время ходьбы и убережёт от ущемления ваш седалищный нерв.
Причины
Причинами могут стать самые разные факторы. Они в обязательном порядке выявляются на стадии диагностики, так как без их устранения боли будут возвращаться снова и снова.
- дегенеративно-дистрофические поражения позвоночника (межпозвонковая грыжа, остеохондроз, кифоз, спондилоартроз, анкилозирующий гиперостоз, протрузия межпозвонкового диска) — боль отдаёт в грудную клетку;
- простудные заболевания (ОРВИ, ОРЗ) — боль локализуется в области поясницы и лопаток;
- герпес, опоясывающий лишай;
- воспалительные процессы, локализующиеся в околопозвонковых тканях;
- интоксикация организма;
- сердечно-сосудистые заболевания, которые приводят к нарушению локального кровообращения;
- травмы позвоночника — следствием чаще всего становится защемление седалищного нерва;
- сахарный диабет;
- рассеянный склероз;
- гипо- и авитаминоз;
- опухоли различной этиологии.
- чрезмерные физические нагрузки;
- гиподинамия, сидячая работа, малоподвижный образ жизни;
- тесное, неудобное, утягивающее, не по размеру купленное нижнее бельё: бюстгальтер, корсет, колготки;
- длительное пребывание в неудобной позе;
- переохлаждение организма.
- сильный стресс;
- неврозы;
- психозы;
- чрезмерные эмоциональные нагрузки;
- моральная усталость;
- переутомление, синдром хронической усталости.
Психоэмоциональные причины развития невралгии провоцируют появление нетипичной симптоматики — больной ощущает сильнейший зуд и жжение в области лопаток или поясницы.
Симптомы
Основной признак невралгии — боль. Локализуется там, где повреждён нерв. Характер может быть совершенно разным:
- сильная или слабая;
- внезапная или тупая;
- жгучая или тянущая;
- режущая или ноющая;
- приступообразная или постоянная.
Усиливается при резких движениях, чихании, наклонах, кашле, глубоком вздохе, надавливании, выполнении физической работы. При отсутствии лечения присоединяются мышечные спазмы. Болевая точка может покраснеть. Часто образуются отёки.
В зависимости от места поражения нервных корешков, симптомы невралгии спины могут быть разными.
Шея
Грудной отдел позвоночника
- Характер боли: опоясывающая, постоянная, ноющая, отдаёт в сердце, часто обостряется по ночам, усиливается при резких движениях и глубоком вздохе;
- зона распространения: в области лопаток и верхнего отдела поясницы;
- ночные обострения часто сопровождаются приступами удушья, сонным апноэ и паническими атаками;
- мышечные спазмы и судороги;
- тремор рук.
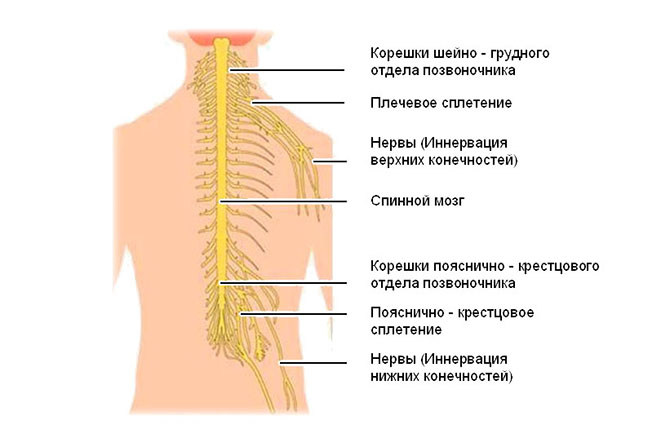
Спинной мозг и нервные структуры
Поясница
- Характер боли: острая, пронизывающая, резкая, интенсивная; отдаёт в какую-то одну ногу так, что на неё невозможно ступить; при защемлении седалищного нерва — невыносимая;
- траектория распространения: верхний отдел поясницы → нижний → задняя поверхность бедра → голени → пальцы ног;
- мышечные отёки и спазмы;
- при защемлении седалищного нерва возможно временное полное обездвиживание;
- тремор ног.
Чаще всего невралгия спины диагностируется у взрослых. Процент заболевания у детей минимален. В крайних случаях она является следствием родовой травмы у новорождённых. Иногда возникает у подростков из-за сильного стресса, связанного с возрастным кризисом.
По характеру боли:
- острая невралгия спины, характеризующаяся сильными болевыми приступами, обычно длится 10-14 дней;
- хроническая, когда боль отступает под напором лечения (стадия ремиссии).
По локализации боли:
- костно-суставная, когда боль ощущается в позвоночнике, рёбрах;
- мышечная невралгия, характеризующаяся спазмами и отёками.
В зависимости от поражённого участка:
- шейная;
- грудная;
- поясничная.
Выделяют также постгерпетическую невралгию — редкий вид заболевания, но невероятно болезненный. Тело словно пронзает сильнейший удар током при одном только прикосновении. Причиной чаще всего становится реактивация в организме одного из вирусов: герпеса, ветряной оспы, Эпштейна-Барр, цитомегаловируса.
Диагностика
При подозрении на невралгию спины следует обратиться к невропатологу или вертебрологу. Дифференциальная диагностика предполагает применение таких методов, как:
- пальпация болевой точки;
- сбор анамнеза;
- инструментальные обследования: рентгеноскопия грудной клетки и позвоночника, электрокардиография, магнитно-резонансная и компьютерная томографии, электромиография.
Главная задача врача при диагностике — дифференцировать невралгию и схожие по симптоматике заболевания — инфаркт, воспаление лёгких.
Лечение
Обычно лечение комплексное. Одновременно назначаются медикаментозные препараты, даётся направление на физиопроцедуру, объясняется принцип выполнения ЛФК, рекомендуются народные средства, озвучиваются правила ухода за больной точкой.
Первая помощь оказывается в момент болевого приступа.
Приоритетная задача — успокоить больного, потому что паника усиливает болевые ощущения. После этого необходимо помочь ему принять удобное положение тела:
- если боль в шее — усадить, укутать шарфом или платком;
- в грудной клетке — наклонить тело в здоровую сторону;
- в пояснице — уложить на живот на ровную и твёрдую поверхность, укрыть пледом.
При обострении боли нельзя применять разогревающие мази — лучше растереть спину охлаждающим гелем:
- Бен-Гель;
- Быструмгель;
- Вольтарен эмульгель;
- Диклофенак;
- Дип Рилиф;
- Долобене.
Дать обезболивающие таблетки:
- Анальгин;
- Диклофенак;
- Кеторолак;
- Найз;
- Нурофен;
- Ортофен;
- Пенталгин;
- Темпалгин;
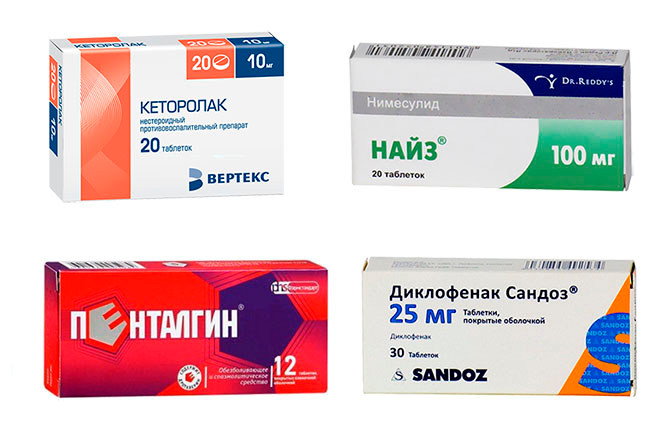
Обезболивающие препараты
Если первая помощь при невралгии спины не возымела эффекта, боль не прекратилась или даже усилилась, вызывается на дом врач. Если приступ удалось купировать, больного необходимо уговорить как можно быстрее (желательно на следующий же день) обратиться к профильному специалисту.
Для приёма внутрь
В первую очередь при невралгии врач назначает противовоспалительные препараты от болей в спине:
- Анальгин;
- Найз;
- Нурофен.
В качестве альтернативы прописывается какое-нибудь нестероидное противовоспалительное лекарство:
- Диклофенак;
- Ибупрофен;
- Индометацин;
- Кеторолак;
- Мелоксикам;
- Мовалис;
- Налгезин.
Для снятия мышечных спазмов применяются миорелаксанты центрального действия — Мидокалм, Баклофен или Сирдалуд. С этой же целью могут быть прописаны противоэпилептические препараты, хорошо зарекомендовавшие себя в лечении невралгий. Это Финлепсин, Габапентин, Карбамазепин.
В период обострения, чтобы облегчить боль, врач может назначить успокаивающие препараты седативного действия:
- Глицин;
- Ново-пассит;
- Афобазол;
- Тенотен;
- Персен;
- настойки валерианы, пустырника.
Комплексные препараты, содержащие витамины группы В, ускоряют выздоровление: Мильгамма композит, Нейрорубин, Нейровитан.
Для наружного применения
В стадии обострения невралгии применяются охлаждающие гели (список приведён выше). Как только боли немного затихают, используется согревающая мазь, но с разрешения врача и в минимальных дозировках. Это могут быть:
- Апизартрон;
- Випратокс;
- Випросал В.
Также с разрешения врача можно применять общеукрепляющие мази, полезные для позвоночника:
- Flekosteel;
- Artraid;
- массажный бальзам Дикуля;
- Здоров (крем-воск).
Выбор мазей от болей в спине на современном фармацевтическом рынке достаточно обширен.
Инъекции
Внутримышечные инъекции — одно из самых эффективных лечений невралгии спины с практически мгновенным купированием боли. Это могут быть:
- микс из анальгетика и спазмолитика: Анальгин в сочетании с Но-шпой, Папаверином или Димедролом;
- противовоспалительные нестероиды и миорелаксанты: Диклофенак, Вольтарен, Артрозан, Мидокалм, Мелоксикам;
- витамины: В1, В2, В6, В12;
- Мильгамма — микс из витаминов группы В и обезболивающего (лидокаина или новокаина);
- гормоны: Преднизолон, Гидрокортизона ацетат, Дексаметазон.
В случае сильнейших приступов врач проводит новокаиновую блокаду для временного облегчения боли. Инъекция вводится в околопозвоночную область специальной иглой. Представляет собой микс из гормонов, анестетиков и противовоспалительных препаратов.
Пластырь
В последнее время от болей в спине стал широко применяться обезболивающий пластырь. Он быстро купирует приступы и прост в использовании. Выбор в аптеках достаточно богат:
- Версатис с лидокаином;
- Вольтарен с диклофенаком натрия;
- ZB Pain Relief Orthopedic Plaster — ортопедический пластырь с травами;
- чёрный нефрит с травами;
- Injoint — прозрачный гель-пластырь с пчелиным и змеиным ядом.
Однако нужно понимать, что ни один пластырь не лечит невралгию, а лишь облегчает течение болезни, временно устраняя некоторые симптомы.
Физиотерапевтическое лечение предполагает применение следующих процедур:
- магнитотерапия;
- дарсонвализация;
- ультрафиолетовое облучение;
- ДМВ-терапия;
- электрофорез;
- парафиновые и озокеритовые аппликации;
- грязелечение.
В домашних условиях с разрешения врача можно пользоваться физиотерапевтическими приборами, нормализующими кровоток в больной области, предназначенные для снятия болевого синдрома и лечения заболеваний позвоночника. Хорошо зарекомендовали себя в этой нише Алмаг-01 и Дэнас.
Электростимуляторы для нормализации кровотока в больной области Алмаг-01 и Дэнас
При невралгии спины применяются различные виды массажа.
- Классический лечебный
Выполняется только специалистом. Курс лечения — 10 процедур. Длительность одного сеанса — около получаса. Эффект: ослабление болей, снятие мышечных спазмов, улучшение кровообращения и лимфотока.
- Точечный (акупунктурный)
Лечебное воздействие на определённые точки. Некоторые осваивают его самостоятельно для применения в домашних условиях.
- Баночный (вакуумный)
Установка силиконовых вакуумных банок на лопатки и поясницу. Мгновенно снимают болевой синдром, ускоряют кровоток, устраняют отёки, улучшают подкожный обмен веществ, препятствуют дальнейшему развитию заболевания, предупреждают появление осложнений. Подходят для домашнего применения.
Самостоятельно в домашних условиях вылечить невралгию спины невозможно, однако есть народные средства, позволяющие облегчить течение заболевания в стадии ремиссии. В частности, можно делать различные компрессы.
Залить 50 г эвкалиптового листа 500 мл воды. Довести до кипения, держать на сильном огне 5 мин. Настаивать под крышкой 1,5 часа. Процедить. Добавить 15 г мёда. Тщательно размешать. Смочить ткань. Приложить к больному месту, накрыть сверху чем-нибудь тёплым. Держать 15 мин. Применять пару раз в день такими короткими курсами или оставлять на ночь.
Несколько листков герани выложить на кусок льняной ткани. Закрепить на больном месте тёплым платком. Каждые полчаса листки менять на свежие. Держать 2 часа.
100 г пшеничной муки и 10 г сухих дрожжей залить 200 мл тёплого молока. Замесить. Маленькими порциями добавить 100 г ржаной обдирной муки, постоянно помешивая. Накрыть плёнкой с отверстиями, оставить на 10 часов. Всыпать ещё 100 г ржаной обдирной муки мелкими порциями при постоянном помешивании.
Натереть больное место очищенным скипидаром. Обернуть тесто марлей, приложить. Сверху накрыть бумагой для компрессов. Замотаться шерстяным платком. Продолжительность процедуры — 40 мин. Частота — через день. Тесто можно использовать повторно.
Смазать больное место мёдом. Поверх наложить лепёшку из растопленного воска. Продолжительность первой процедуры — 5 мин. Каждую последующую постепенно увеличивать во времени.
Кому-то помогает мазь домашнего приготовления для растирания больной спины. Берутся свежие почки сирени и свиной жир. Пропорции — 1 к 4. Перемешиваются и подогреваются на медленном огне. Применять в тёплом виде.
При невралгии спины также рекомендуются ванны с добавлением осиновой коры, хвойных иголок или сосновых шишек.
Если образовались отёки, помогают солевые примочки.
Вместо седативных препаратов можно пить настой из пустырника или чай с мелиссой.
Однако нужно помнить, что самолечение в домашних условиях проводится только с разрешения врача. Иначе любая процедура может обернуться во вред, ухудшить состояние и привести к необратимым последствиям.
Есть специальные упражнения, помогающие при невралгии спины. Лечебная физкультура должна быть в обязательном порядке согласована с врачом. Практикуется только в стадии ремиссии. Одно из основных правил — не делать никаких резких движений, выполнять плавно, не торопясь.

Упражнения для шеи
- Положить ладонь на лоб. Постараться выдвинуть голову вперёд, оказывая рукой сопротивление.
- Положить ладонь на затылок. Постараться отодвинуть голову назад, оказывая рукой сопротивление.
- Положить ладонь на правое ухо. Постараться наклонить голову к правому плечу, преодолевая сопротивление.
- Положить ладонь на левое ухо. Постараться наклонить голову к левому плечу, преодолевая сопротивление.
- Выполнить повороты головой вправо и влево.
- Выполнить наклоны головой вперёд и назад.
- Выполнить вращение головой по часовой стрелке, затем — против неё.
Количество повторов для каждого упражнения — 10.
Упражнения для грудного отдела позвоночника
Лечь на спину, вытянуться. Поднять выпрямленные руки вверх над головой. Перекатываться попеременно вправо и влево.
Встать прямо. Ноги на ширине плеч. Локти согнуть, руки ладонями вниз расположить перед грудью. Вращать верхнюю часть тела по часовой стрелке и против.
Упражнения для поясницы
Встать на четвереньки. На вдохе выгнуть спину дугой. На выдохе — прогнуть в обратную сторону.
Встать на четвереньки. Выпрямить и вытянуть правую ногу назад, упереться пальцами в пол. Одновременно с ней вытянуть перед собой левую руку. Зафиксироваться на несколько секунд. Выполнить для другой стороны.
Лечь на спину. Согнуть колени. Руки запрокинуть за голову. Медленно потянуться правым локтём к левому колену. Вернуться в исход. Выполнить для другой стороны.
- Ягодичный мостик
Лечь на спину. Вытянуть руки вдоль тела. Поднять таз, зафиксироваться, опустить.
При ежедневном и правильном выполнении лечебная гимнастика ускорит выздоровление.
В лечении невралгии спины также применяются следующие вспомогательные методы:
- мануальная терапия;
- специальный корректирующий корсет для осанки;
- иглоукалывание;
- йога-мат;
- валик универсальный (аппликатор Ляпко);
- хирургическое вмешательство — удаление ткани, которая оказывает давление на нервные окончания.
Несмотря на такое обилие препаратов, процедур, народных средств и методов даже нетрадиционной медицины, как лечить невралгию спины в каждом отдельном случае, может сказать только невропатолог.
Рекомендации

Чтобы облегчить течение невралгии и избежать острых болевых приступов в спине, необходимо иметь в виду несколько врачебных рекомендаций:
- В период обострения нельзя принимать горячие ванны, загорать, применять разогревающие мази. Даже сухое тепло использовать с большой осторожностью.
- Избегать переохлаждения организма. Укреплять иммунитет, стараться не болеть.
- Не поднимать тяжести. На время отказаться от силовых тренировок.
- Высыпаться. Спать на ортопедическом матрасе: при шейной невралгии — на жёстком, при грудной — на средней жёсткости, при поясничной — на мягком.
- Правильно питаться.
- Пить больше воды.
- Заняться плаванием. Ежедневно делать лечебную гимнастику. Больше двигаться.
- Чаще гулять и проветривать помещения.
- Отказаться от алкоголя и курения.
- Избегать стрессов и переутомления.
Тем, у кого сидячая работа, рекомендуется каждый час делать перерыв и разминаться — ходить, потягиваться, выполнять несложные упражнения.
При возникновении любых дискомфортных ощущений необходимо своевременно обращаться к врачу.
Эти же рекомендации являются одновременно и профилактическими мерами, позволяющими избежать невралгии.
Осложнения
Если не заниматься полноценным лечением невралгии спины, заболевание не только перейдёт в хроническую стадию, но и будет иметь самые негативные последствия для здоровья. Возможные осложнения:
Также, если воспаление не купировать, есть высокий риск его распространения на межпозвонковые соединения. Это может привести к развитию опоясывающего лишая, сыпи на теле, повышению температуры.
Невралгия спины — крайне тяжёлое заболевание, требующее профессионального лечения, терпения и соблюдения врачебных рекомендаций. Лишь при таких условиях оно отступит и не будет иметь пагубных последствий.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Болевые ощущения в области поясницы не всегда связаны с дегенеративными дистрофическими изменениями в хрящевой ткани межпозвоночных дисков. До момента начала развития остеохондроза и его осложнений пациент может испытывать неприятные ощущения в спине. Они могут быть спровоцированы атрофическими или дистрофическими поражениями нервного волокна. Также часто боль провоцирует спазм мышц за счет накопления в их толще метаболитов, таких как молочная кислота.
Поясничная невралгия – это патология, при которой воспаляются и болят корешковые нервы и их ответвления. Невралгия поясничного отдела может развиваться как на фоне дорсопатии и снижении высоты межпозвоночных дисков, так и самостоятельно, при изменении баланса минеральных веществ и витаминов в циркулирующей периферической крови. Так, в ряде случаев первичная форма невралгии поясничного отдела позвоночника бывает связана с дефицитом витаминов В. Подобное заболевание часто развивается у девушек, которые сознательно отказываются от употребления в пищу любых видов хлеба. В них содержится наибольшее количество витаминов группы В. Поэтому при соблюдении диеты необходимо компенсировать их недостаточное поступление с помощью специальных фармакологических препаратов.
Пояснично-крестцовая невралгия на фоне избыточного спазма мышечного волокна также может развиваться при дефиците микроэлементов в рационе питания человека. Ля проведения нервного импульса через толщу мышечного волокна ко всем миоцитам одновременно необходимо достаточно количество микроэлементов, являющихся электролитами. Это кальций, магний, калий и т.д. Если их не достает, то нервный импульс к миоцитам передается с задержкой или в искаженном виде.
При длительном течении подобное состояние провоцирует развитие миофасциального болевого синдрома. Мышца постоянно находится в напряженном состоянии и оказывает компрессионное давление на нервное волокно. Развивается вторичная форма поясничной невралгии. Для лечения потребуется исправить ситуацию с передачей нервного импульса, восстановить электролитный баланс крови и восстановить работоспособность мышечного волокна.
В этой статье рассказано про основные симптомы и лечение поясничной невралгии – эта информация позволит своевременно распознать у себя или своих близких людей данный недуг и предпринять соответствующие меры для борьбы с ним.
Поясничная невралгия опасна тем, что при длительном течении она может провоцировать нарушение диффузного питания хрящевой ткани, вызвать разрушение межпозвоночных дисков и костной ткани позвонков. При сбое в иннервации окружающих позвоночный столб мягких тканей происходит деформация сосудистого русла, заметно ухудшается процесс микроциркуляции крови и лимфатической жидкости. Начинают распадаться гиалиновые волокна фиброзного кольца межпозвоночного диска. Невралгия значительно ухудшает качество жизни и может стать причиной развития серьезной патологии позвоночного столба. Поэтому рекомендуем при появлении первых признаков развития недуга обратиться за медицинской помощью. К неврологу или вертебрологу. Самостоятельно проводить лечение и диагностику не рекомендуется. Без специального оборудования для диагностики сложно отличить дегенеративные дистрофические изменения в межпозвоночных дисках от развивающейся невралгии.
Причины невралгии пояснично-крестцового отдела позвоночника
Невралгия пояснично-крестцового отдела позвоночника в значительной степень осложняет жизнь пациента, делая невозможными многие занятия и действия. Возникнув один раз, невралгия имеет тенденцию к прогрессирующему хроническому течению. Это означает, что клинические симптомы проявляются регулярно, при воздействии так называемых провокационных факторов. Это может быть переохлаждение, стресс, психоэмоциональное перенапряжение и т.д. Таким образом, у пациента возникает четкая взаимосвязь между определённым воздействием и последующей сильной болью в области поясницы. Например, после чрезмерное физической нагрузки, переохлаждения или ссоры с близкими людьми развивается болевой приступ, похожий на обострение остеохондроза.
При приступе невралгии боль присутствует постоянно, ночью и днем. Она не уменьшается при перемене места положения тела.
Основные причины развития невралгии пояснично-крестцового отдела позвоночника – это:
- тяжелый физический труд с постоянным перенапряжением мышечного каркаса спины;
- дегенеративные дистрофические процессы в хрящевых тканях межпозвоночных дисков, приводящие к снижению их высоты и увеличению площади (протрузия);
- подъем тяжестей, не свойственных данному человеку (без предварительной тренировки);
- ношение обуви на высоком каблуке с неправильным положением стопы приводит к тому, что перераспределяется амортизационная нагрузка и начинает разрушаться подвздошно-крестцовый сустав, на фоне этого наблюдается воспаление и дегенерация в пояснично-крестцовом нервном сплетении;
- синдром грушевидной мышцы оказывает компрессионное воздействие на нервное волокно в области поясницы и провоцирует развитие невралгии;
- длительное статическое сидячее положение, особенно в сочетании с вибрационными нагрузками (особенно часто подобное явление наблюдается у водителей большегрузных машин, они находятся в группе риска);
- периодическое воспаление нервного волокна на разном уровне рано или поздно приводит к тому, что формируется невралгический болевой синдром;
- переохлаждение тела приводит к резкому спазму мелких кровеносных сосудов, в том числе и тех, которые отвечают за кровоснабжение нервного волокна, развивается ишемия, происходит частичное отмирание нервных клеток, человек испытывает сильнейший приступ боли;
- снижение иммунитета (после сезонных простуд, перенесенных тяжелых инфекционных заболеваний или вследствие определённых типов терапии) приводит к тому, что в местах прохождения нервного волокна начинают формироваться рубцовые изменения, провоцирующие воспалительную реакцию асептического типа, происходит распространение инфекции из очагов её хронического присутствия, она переводит асептический процесс в гнойный с расплавлением окружающих тканей;
- грыжевое выпячивание межпозвоночного диска или экструзия;
- инфекции и опухоли позвоночного столба и окружающих его тканей;
- патологии межпозвоночных суставов с деформацией костной ткани;
- искривление позвоночного столба со смещением тел позвонков и сужением спинномозгового канала;
- травматическое воздействие на мышечный каркас спины, позвоночный столб или спинной мозг;
- эндокринные заболевания, приводящие к нарушению микроциркуляции крови и лимфатической жидкости в области позвоночника (например, диабетическая ангиопатия).
Перед началом лечения опытный врач соберет полный анамнез и выявит потенциальную причину развития невралгии поясничного и пояснично-крестцового отдела позвоночника у пациента. Затем ему будут даны все необходимые рекомендации для того, чтобы он устранил негативное действие потенциальных причин и провокационных факторов. Если этот шаг пропустить, то любое лечение будет малоэффективным и недолговременным по своему положительному действию. При первом же воздействии провокационного фактора вновь разовьется приступ поясничной невралгии.
Симптомы невралгии поясничного отдела позвоночника
Первые симптомы поясничной невралгии проявляются остро, сразу же после негативного воздействия. Постепенно клиническая картина развивается только в случае, если поражение нервного волокна связано с эндокринными нарушениями. Во всех остальных случаях можно очень легко провести параллель между негативным воздействием (резким подъёмом тяжести) и появлением характерных признаков неблагополучия.
Клинические симптомы невралгии поясничного отдела включают в себя:
- неприятные жгучие, колющие, пульсирующие, давящие боли в области нижней части спины (при поражении копчика и крестца происходит иррадиация боли в область бедра и голени);
- парестезии нижних конечностей и ягодиц (ощущение ползающих мурашек, легкого онемения, покалывания и т.д.);
- снижение мышечной силы в том участке нижней конечности, за иннервацию которого отвечает пораженное нервное волокно;
- болезненность при пальпации пораженного участка позвоночного столба;
- выявляется синдром натяжения мышц;
- пациент не может длительное время проводить в статичном положении;
- при ходьбе на привычные расстояния возникает боль, онемение, ощущение, что мышцы отказываются дальше идти;
- в ночное время характерно присутствие синдрома беспокойных ног;
Если у вас появились описанные выше симптомы невралгии поясничного отдела позвоночника, то вам необходимо как можно быстрее обратиться на прием к неврологу или вертебрологу. Не пытайтесь самостоятельно проводить лечение. К сожалению, даже при правильном подборе мази и лекарственных препаратов для внутримышечного введения вы с большой долей вероятности лишь переведете течение этого заболевания в хроническую рецидивирующую форму. Поэтому сначала обратитесь к врачу. Он проведет полноценную диагностику, поставит точный диагноз и расскажет о том, как правильно проводить эффективное и безопасное лечение.
Перед тем, как лечить поясничную невралгию
Очень важно, перед тем как лечить поясничную невралгию, провести полноценную дифференциальную диагностику. Она позволит не только исключить опасные для жизни заболевания, но и поможет выявить потенциальную причину нарушения иннервации в пояснично-крестцовом отделе позвоночного столба.
Сначала назначается рентгенографический снимок пояснично-крестцового отдела позвоночника. Это обследование позволяет исключить переломы и трещины костной ткани, разрушение межпозвоночных суставов, смещение тел позвонков и искривление позвоночного столба. Опытный врач вертебролог по хорошо сделанному рентгенографическому снимку также может исключить остеохондроз и грыжу межпозвоночного диска, остеофиты и склероз замыкательной пластинки.
КТ и МРТ назначаются в тех случаях, когда врач затрудняется в постановке точного диагноза. Эти современные методы обследований позволяют визуализировать в режиме реального времени все твердые и мягкие ткани позвоночного столба. На снимках прекрасно виды протрузии и экструзии, межпозвоночные диски, смещение тел позвонков, снижение плотности костной ткани, разрастающиеся остеофиты, анкилоз позвоночника и многое другое.
Для исключения патологии мышечной ткани используется метод электромиографии и нейрографии. Они позволяют исключить вероятность развития миофасциального болевого синдрома. Спинномозговая пункция требуется в тех случаях, когда врач подозревает серьезную инфекцию спинного мозга или травму, приводящую к внутреннему кровотечению.
Лечение невралгии поясничного отдела позвоночника
Официальной медициной пациентам предлагается метод симптоматического лечения поясничной невралгии. При этом используются лекарственные препараты, которые купируют проявления патологи, такие как боль, скованность движений, снижение мышечной силы и т.д. Однако подобное лечение невралгии поясничного отдела не приносит облегчения пациенту. Лишь на некоторое время устраняются неприятные симптомы. Но спустя несколько месяцев заболевание начинает проявляться с удвоенной силой. Так продолжается до тех пор, пока не разрушится межпозвоночный диск и пациенту не будет назначена хирургическая операция, которая удалит потенциальную причину развития невралгии.
Эффективное и безопасное лечение невралгии поясничного отдела позвоночника можно проводить с использованием методов мануальной терапии. Они позволяют быстро купировать болевой синдром и запустить процессы регенерации все поврежденных тканей позвоночного столба. Лечебная гимнастика и остеопатия позволяют полностью восстановить подвергшееся разрушению нервное волокно.
Для проведения лечения невралгии поясничного отдела рекомендуем обращаться в специализированные клиники мануальной терапии. Нестероидные противовоспалительные препараты можно использовать в домашних условиях для купирования острого болевого приступа. Но стоит понимать, что они только снимают симптомы. Даже несмотря на то, что после курса подобных инъекций чувствовать себя вы будете относительно хорошо, это не будет означать выздоровления. Поэтому после того, как болевой синдром купирован, срочно начинайте восстановительное лечение с помощью методов мануальной терапии.
Читайте также:



