Что такое фокальные изменения в позвонке

Дистрофия позвоночника является патологическим процессом, во время которого формируется остеопороз, но сохраняются нормальная морфология и функционирование межпозвоночных дисков. Дистрофические изменения в телах позвонков наблюдаются во время развития остеохондроза, спондилоартроза, спондилеза, хрящевых узлов.
Механизм возникновения патологии
Постепенно тела позвонков начинают уплощаться, а желатинозное ядро расширяется и приводит к прогибанию смежных замыкающих пластинок тел позвонков, особенно их центральных участков. В результате вышеперечисленных процессов диски становятся двояковыпуклыми, а позвонки – двояковогнутыми и похожими на позвонки рыб. Из-за такого сходства Шморль предлагал назвать болезнь деформацией позвонков по типу рыбьих.
Нервные волокна, отходящие от спинного мозга, ущемляются и отекают, из-за чего сигналы плохо проходят от мозга к органам. В некоторых случаях нервы полностью теряют способность проводить сигналы и атрофируются.
Дистрофические изменения в телах позвонков становятся причиной изменения ростовых процессов костной ткани: кость начинает расти в ширину, пытаясь увеличить площадь тела позвонка, снизив нагрузку на позвонок. Развивается остеохондроз.
Если в позвоночник проникают бактерии (в основном хламидии) или грибки, то возникают артрозы и артриты, приводящие к изменениям в хрящевых дисках и появлению грыж.
Также возможно смещение позвонков и развитие сколиозов.
Причины патологии![]()
В основном нарушения в позвоночнике появляются из-за чрезмерных нагрузок и неправильного их распределения.
Болезнь может вызываться:
- лишним весом;
- частым поднятием тяжестей;
- неправильной осанкой;
- слабым мышечным корсетом;
- сидячей работой;
- травмами;
- воспалительными процессами;
- старением организма.
В межпозвоночных дисках нет системы кровоснабжения. Поэтому даже небольшие повреждения диска могут привести к его разрушению.
Симптомы дегенеративных процессов
Дистрофические изменения в телах позвонков сопровождаются:
- деформацией позвонков и межпозвоночных дисков;
- чувством дискомфорта и усталости в области позвоночника;
- болевым синдромом;
- онемением и покалыванием в ногах (если образовалась грыжа).
- локализуются в пояснице и длятся более 1,5 месяца;
- могут распространяться в бедро;
- в пояснице тупые и ноющие, а в ногах – жгучие;
- усиливаются в сидячем положении, при длительном стоянии, при наклонах, поворотах и подъеме предметов.
Диагностика дистрофических изменений
Чтобы поставить диагноз, врач изучает анамнез, осматривает пациента и направляет его на рентгенологическое исследование или магнитно-резонансную томографию.
Если имеются дистрофические изменения в телах позвонков, то обследование покажет:
- разрушение дискового пространства более чем наполовину;
- начало дегенеративных изменений в дисковом пространстве, прежде всего его обезвоживание;
- наличие эрозии хрящей;
- разрыв фиброзного кольца;
- протрузию или межпозвонковую грыжу.
![]()
Лечение болезни
В основном дистрофические изменения в телах позвонков лечатся консервативно, с помощью медикаментов и физиотерапии.
Прежде всего больному приписывают несколько дней постельного режима, который отменяется не сразу, а постепенно.
Лечение начинается с назначения противовоспалительных нестероидных препаратов. Они помогут снять воспалительные процессы, отеки, в результате чего исчезает компрессия нервных корешков, а следовательно, и болевые ощущения. В некоторых случаях может понадобиться применение анальгетиков (при очень сильных болях), миорелаксантов, если имеются спазмы мышц, и хондропротекторов (помогут восстановить поврежденную хрящевую ткань).
Когда отеки и воспаления исчезнут, а боли значительно убавятся, переходят к физиотерапевтическим процедурам: вытяжению, массажу и лечебной гимнастике.
Вытяжение позволяет увеличить расстояние между позвонками, что способствует поступлению воды и питательных веществ к межпозвоночному диску.
Массаж и лечебная гимнастика укрепят мышечный корсет, восстановят нормальную работу связочного аппарата, вернут подвижность позвонкам и устранят остаточные болевые ощущения.
Комплексное лечение не только снимет боль, но и полностью победит болезнь.
Но если состояние пациента слишком запущено и дегенеративные изменения начали влиять на работу внутренних органов, приходится прибегать к оперативному вмешательству.
Позвоночник —, осевой элемент скелета человека, который выполняет поддержку тела в вертикальном положении и амортизацию при нагрузке. Это возможно благодаря особой структуре позвоночного столба, отклонение в развитии которой может грозить двигательной дисфункцией. Поэтому далее поговорим о том, что такое клиновидная деформация тел позвонков и как она лечится.
Характеристика патологии
Клиновидная деформация тел позвонков —, патологическое явление, в результате которого позвонки приобретают клиновидную форму из-за недоформированности либо разрушения одной из его частей.
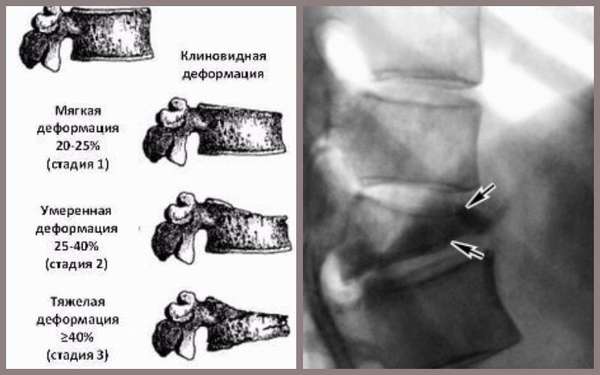
Справка. Позвонки, подвергшиеся патологическим изменения, получили название клиновидные позвонки либо полупозвонки.
Патология имеет широкую классификацию на основании различных факторов:
- в зависимости от места локализации —, боковая, передняя, задняя,
- в зависимости от количества пораженных позвонков —, единичная, двойная, множественная,
- по характеру течения патологического процесса —, неактивная и активная.
Как правило, наблюдается возникновение клиновидной деформации тела позвонка th7, а также позвонка th12 (грудной отдел позвоночника), что соответствует нижнегрудному и верхнепоясничному положению. Поражение шейного сегмента позвоночника встречается крайне редко.
Если своевременно не обнаружить заболевание и не начать его лечение, то со временем может образоваться сильное искривление и даже горб.
Причины
Патология может быть следствием отрицательного воздействия многочисленных факторов.
Справка. Недуг может иметь как врожденный, так и приобретенный характер.
К врожденным причинам клиновидной деформации позвонка можно отнести:

- наследственные генетические нарушения,
- инфекции и эндокринные патологии, перенесенные женщиной в период вынашивания ребенка,
- серьезные стрессовые ситуации при беременности,
- присутствие неполноценного питания, вредных условий труда, травм у беременной женщины,
- проживание в экологически неблагоприятном регионе,
- частое повышение АД у будущей матери.
Все эти факторы способствуют возникновению подобной аномалии в развитии. Согласно статистике, количество детей с врожденной патологией позвонков увеличивается с каждым годом.
Приобретенными факторами возникновения и развития отклонения являются:
- Травмы.
- Гранулематозные, инфекционные и воспалительные недуги.
- Дистрофические процессы.
- Метастатическое поражение позвоночника при онкологии.
Приобретенная форма болезни может развиться как у детей дошкольного возраста, подростков, так и у взрослых людей.
Признаки
Заболевание имеет характерные симптомы, выраженность которых зависит от степени деформации позвонка и места его расположения:
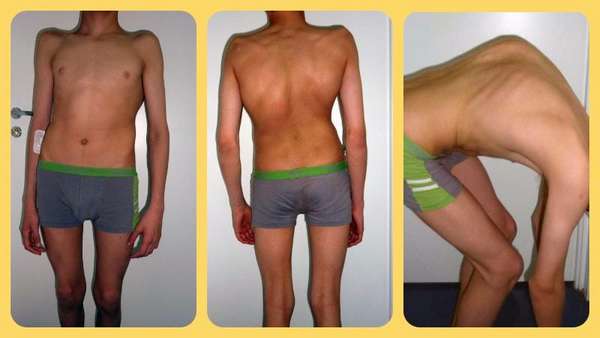
Также при клиновидной деформации позвонков грудного отдела наблюдается затрудненное дыхание, одышка, которые возникают из-за ухудшения функционирования легких.
Справка. Врожденная аномалия в грудном сегменте часто становится причиной развития кифоза.
Диагностирование
Для назначения эффективной терапии специалист проводит тщательное обследование пациента на предмет места локализации аномалии и характера патологических изменений.
Справка. Применяются различные лабораторные и аппаратные диагностические методики.
При обследовании пациента могут быть задействованы следующие методы:
- Биохимический анализ крови —, для выяснения возможной причины деформации.
- МРТ —, обеспечивает полную картину, позволяя изучить состояние позвонков, спинного мозга, дисков и оценить характер и тяжесть деформирования.
- Рентгенография —, информативный метод, позволяющий оценить состояние пораженного позвонка, мягких тканей и диска.
- Радионуклидное обследование —, чаще используется в тех ситуациях, когда деформация спровоцирована поражением метастазами.

При развившейся дисфункции внутренних органов может потребоваться расширенная диагностика. В зависимости от показаний пациенту может потребоваться консультация травматолога, кардиолога, пульмонолога.
Лечение
По результатам обследования специалистом определяется схема лечения клиновидной деформации тел позвонка. Она может зависеть от характера происхождения недуга, выраженности симптоматики, присутствия осложнения.
При слабо выраженной либо умеренной деформации без осложнений в основном применяется консервативная терапия, включающая в себя такие способы:
- ношение ортопедического корсета для коррекции позвоночника,
- лечебный массаж,
- ЛФК,
- физиотерапевтические процедуры,
- плавание и выполнение специальных упражнений в воде,
- лечение и профилактика в специализированных санаториях.

В ситуациях, когда консервативное лечение оказывается неэффективным либо наблюдается стремительное прогрессирование заболевания, осложняющееся нарушениями работы внутренних органов, принимается решение о проведении хирургического вмешательства.
Применяются различные вида операции спондилодеза (фиксация смежных позвонков) при помощи металлических конструкций и без них.
В ходе операции исправляется деформация с помощью костного импланта. В некоторых случаях может потребоваться полное удаление деформированного позвонка с последующей пластикой.
Заключение
Патологии позвоночника являются серьезным испытанием для организма, поэтому чтобы избежать их развития следует вести здоровый и полноценный образ жизни, правильно питаться, регулировать физическую нагрузку и следить за осанкой.
Дистрофия позвоночника является результатом того, что происходят изменения в структурах самих позвонков и дисков, их костной и мягкотканой основы. Все это приводит к сдавливанию спинного мозга и его нервных окончаний.

Дегенеративно-дистрофические заболевания позвоночника на сегодняшний день включают такие заболевания, как различные поражения позвоночника, его дисков и суставов. Чаще всего такие дистрофические изменения позвоночника называют проявлением остеохондроза.
В основном, поражает это заболевание людей, которые трудоспособны и приводит к различным последствиям, в том числе к инвалидности. Статистика говорит о том, что 70% больничных листов, которые выдают невропатологи, связаны с разнообразными клиническими проявлениями дегенеративно-дистрофических изменений грудного отдела.
Симптомы, которые вызывают изменения позвоночника
Дистрофические изменения в телах позвонков сопровождаются двумя основными симптомами:
- болевые ощущения в области грудного отдела, поясницы;
- нарушение работы позвоночного столба при поворотах и движениях.
Нужно отметить, что боль может наблюдаться как при воспалительных заболеваниях позвоночника и связанных с ним изменения, так и в процессе осложнений при дегенеративно-дистрофических заболеваниях.
Обычно, наличие болевых ощущений говорит о том, что в процесс развития заболевания грудного отдела позвоночника задействованы нервы спинного мозга и он сам. Если у человека наблюдается острая и резкая боль в области грудного отдела и поясницы, то, по всей видимости, развивается такое дегенеративно-дистрофическое изменение, как появление радикулита. Если же боль тупая и ноющая, то, скорее всего, патологические изменения позвоночника связаны с прогрессированием серьезных стадий остеохондроза.

Бывают случаи, когда болевые ощущения, которые сопровождают различные изменения позвоночника, отдают в конечности рук и ног. И чаще всего такая боль возникает при непродолжительных физических нагрузках и во время резких движений.
Нарушение нормальной работы позвоночника во время подвижности не менее важный симптом, чем боль. Когда у человека присутствует остеохондроз, который изрядно игнорируют, последствия могут быть таковыми, что даже просто нагнуться и поднять упавшую вещь будет просто невозможно.
Нужно сказать, что второстепенными симптомами, точнее сказать осложнениями, которые сопровождают дистрофические изменения позвоночника, может стать нарушение функционирования внутренних органов. Такой процесс может наблюдаться, когда повреждаются нервные корешки, которые отвечают за жизнедеятельность внутренних органов.
Грудной отдел позвоночника — что это?
Грудной сектор позвоночника состоит из двенадцати позвонков, которые между собой соединяются суставочными и реберными соединениями. Грудной отдел очень ограничен в подвижности, потому что служит своеобразным каркасом, который должен оберегать внутренние органы от различных повреждений. Поэтому дегенеративно-дистрофическое заболевание позвоночника, связанное с изменениями в грудном отделе имеет последствия для всего организма в целом.
Ограничение в подвижности, прежде всего, связано с такими факторами:
- небольшая высота между дисками позвонков;
- специфические остистые отростки позвонков, они длиннее, чем во всех других отделах.
Поскольку, грудной отдел практически всегда находится в малом движении, то он редко испытывает существенные нагрузки, в отличии от шейного отдела или поясничного.

Развитие дегенеративно-дистрофических изменений в грудном отделе
Из-за того, что подвижность грудного отдела позвоночника очень маленькая, подвержен нагрузкам и травмируется он меньше, чем другие отделы. Поэтому дистрофические изменения здесь в нем развиваются гораздо медленнее. Структура грудного отдела с первых дней жизни человека устроена так, что прогиб позвоночника распределяет большую часть нагрузки на боковые и передние позвоночные отделы.
Данный инцидент имеет свои плюсы и минусы. Плюс в том, что нагрузка на межпозвоночные диски уменьшается, поэтому риск появления грыж между позвонков и протрузий становится меньше. Минус в данном случае в том, что остеохондроз может развиваться в тех областях, которые меньше всего находятся в движениях и на которые приходится больше всего нагрузок.
Проявления дистрофических изменений в грудном отделе
Нужно отметить, что дегенеративно-дистрофические изменения, например, развитие остеохондроза в грудном отделе позвоночника в большинстве случаев не сопровождается симптомами, которые ярко выражены. Это возможно по той причине, что в областях передних и боковых отделах позвонков отсутствуют оболочки спинного мозга и соответственно его нервных ответвлений. Именно из-за этого, остеохондроз может поразить грудной отдел целиком, сделав из него образование, которое не подвластно движению. При этом болевые признаки могут и не появиться.
Таким же образом может проявиться и такое дегенеративно-дистрофическое изменение как грыжа позвоночника. Поскольку она не приводит к зажатию нервных окончаний, она может протекать абсолютно безболезненно на первых стадиях развития.

Однако, в особых случаях, болевые признаки все же дают о себе знать. Чаще всего, когда начинают проявляться боли, это значит, что дегенеративно-развивающиеся процессы начали прогрессировать в межпозвоночных суставах. Так же характерно развитие спондилоартроза или остеоартроза, которое может прогрессировать в реберных соединениях и позвоночно-реберных суставах. в поперечно-реберных сочленениях и реберно-позвонковых суставах. В этих случаях происходит зажатие нервных окончаний, которые вызывают боль в области пораженного нерва.
Но когда происходит сдавливание нервных волокон, процесс становится сложнее. Дело в том, что такая ситуация в итоге приводит к нарушению работы внутренних органов, которую регулируют эти нервные волокна. К тому же, зажатие нервных волокон может не сопровождаться болью, поэтому существует вероятность того, что диагноз заболевания может быть поставлен неверно, а соответственно лечение дегенеративных изменений позвоночника может быть проведено неправильно.
При развитии подобных отклонений люди жалуются на:
- боли между лопатками;
- боли в области грудного отдела, которые усиливаются при дыхании и передвижении;
- нарушение чувствительных рецепторов в зоне изменений;
- ощущения ползания по пораженной области мурашек;
- онемение конечностей и мышц или усиление чувствительности;
- нарушение функционирования внутренних органов.
Как лечить дегенеративно-дистрофические изменения позвоночника?
Лечение подобного явления в основном происходит консервативными способами. Очень редко, когда специалисты назначают хирургическое вмешательство. Его назначают в тех случаях, когда дегенеративно-дистрофические изменения отдела грудных позвонков влияют на естественную работу важных внутренних органов.
Консервативный метод лечения в большинстве случаев дает возможность обойти оперативное лечение. Нужно отметить, что большинство заболеваний позвоночника и суставов лечатся одними и теми же способами, которые являются эффективными. Различие может быть только в некоторых лекарственных препаратах. Например, при заболеваниях, связанных с суставами, специалисты назначают разнообразные хондропротекторы, для того, чтобы снять спазмы в мышцах — миорелаксанты.
Лечение дистрофических изменений позвоночника и его грудного отдела начинается с постельного режима. Он длится около четырех-шести дней. К тому, же такой режим потом не отменяется одним днем, восстанавливать двигательную активность необходимо постепенно.
Основным лекарством в процессе лечения приписывают нестероидные противовоспалительные препараты, которые снимают воспаление и отечность мышц. Это значительно уменьшает давление на нервный корешок, поэтому боль, сначала становятся слабее, а затем полностью пропадает.
Такое медикаментозное лечение является очень эффективным, но, несмотря на это, доктор все равно должен сравнивать пользу от их применения с курсом лечения, поскольку в основном такие препараты могут влиять на жизнедеятельность желудка. Если необходимо для лечения, специалисты могут назначать такие лекарства как анальгетики обезболивающие препараты.
Таким образом, очень важно знать, как проявляются дегенеративно-дистрофические изменения, чтобы вовремя оказать необходимую помощь и избежать множества проблем.
ЧАСТОТА МЕТАСТАЗИРОВАНИЯ РАЗЛИЧНЫХ ОПУХОЛЕЙ В ПОЗВОНОЧНИК
Метастазированием называется распространение злокачественной опухоли по организму с формированием вторичных образований в других органах. Позвонки – излюбленная локализация метастазов многих новообразований: рака предстательной железы, почек, надпочечников, молочной железы, яичников, щитовидной железы и легкого (согласно данным проф. Тагер И. Л.). Реже метастазируют в позвоночный столб новообразования желудка и матки, еще реже – пищевода, глотки, гортани, языка. Кроме рака давать отсевы в позвоночник могут различные саркомы (лимфо-, фибро-, мио-), но частота встречаемости вторичных поражений позвоночного столба при этих опухолях ниже. Такое злокачественное поражение лимфатических узлов, как лимфогранулематоз, также часто распространяется по губчатым костям.
Согласно данным исследования Spiro, Adams и Goldstein на основе 1000 случаев злокачественных новообразований, была выявлена следующая частота спинального метастазирования различных видов рака: в 73,1% — вторичные образования были обнаружены при онкологии молочной железы, в 32,5% — легкого, в 24,4% — почки, в 13% — поджелудочной железы, в 10,9% — желудка, 9,3% — толстого кишечника, в 9,0% — яичников.
КЛИНИЧЕСКИЕ СИМПТОМЫ И ПРИЗНАКИ МЕТАСТАЗИРОВАНИЯ В ПОЗВОНКИ
Очень часто основным симптомом и проявлением метастазов в позвоночник, с которым сталкиваются пациенты, являются боли в спине. Это частое явление, которое может быть обусловлено остеохондрозом, поэтому на него обычно долго не обращают внимания. Боли могут иррадиировать в ногу, ягодицу, правую или левую части поясницы, напоминая таковые при остеохондрозе с корешковым синдромом. И только при прорастании новообразования в позвоночный канал возникают нарушения движений в виде нижней параплегии, а также симптомы потери чувствительности (гипо- и анестезия).
Из-за сдавления или прорастания опухоли в спинной мозг нарушается двигательная иннервация мышц, расположенных ниже места поражения. В результате появляется снижение силы мышц в конечностях, нарушение самостоятельных движений вплоть до полной невозможности их произвести. При прорастании образования в корешковый канал со сдавлением спинномозгового нерва появляется симптом нижней лево- или правосторонней моноплегии (отсутствие активных движений в правой или левой ноге) или парез.
КЛАССИФИКАЦИЯ МЕТАСТАЗОВ В ПОЗВОНОЧНИК
В зависимости от структуры и рентгенологических проявлений вторичные опухолевые участки в костной ткани принято делить на остеобластические (склеротические), остеолитические и смешанные.
Остеолитические метастазы являются участками деструкции, разрушения скелета, и могут прорастать в позвоночный канал, в корешковые каналы, в паравертебральную клетчатку и ближайшие органы, включая кровеносные сосуды. В определенной степени описанная структура зависит от гистологического строения первичного рака: например, аденокарцинома предстательной железы практически всегда дает плотные, склеротические участки, аденокарцинома щитовидной железы — литические. Рак молочной железы у разных пациенток способен давать и литические, и склеротические очаги.
По степени злокачественности все вторичные процессы в костной ткани можно разделить на злокачественные, с неблагоприятным прогнозом (литического типа), с относительно неблагоприятным прогнозом (смешанного типа) и относительно благоприятным прогнозом (склеротические). Характер роста узлов бывает инфильтративным – с прорастанием в замыкательные пластинки и в окружающие ткани, и экспансивным – более благоприятный вариант – без прорастания.
КАК ВЫГЛЯДЯТ МЕТАСТАЗЫ ПОЗВОНОЧНИКА ПРИ РЕНТГЕНОГРАФИИ И КТ
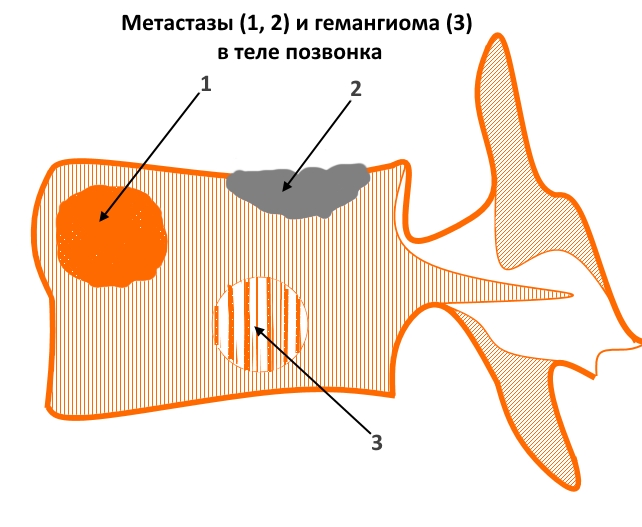
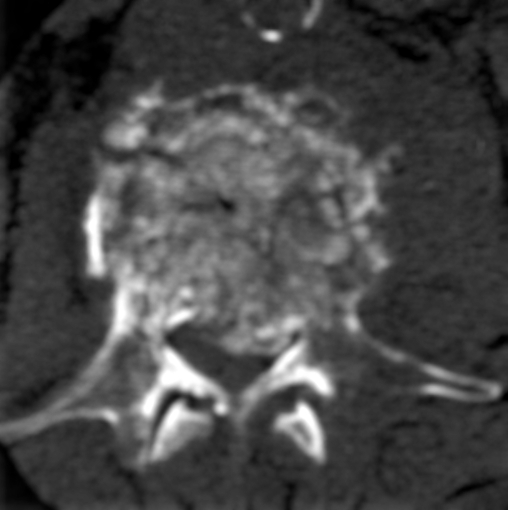
На рисунке – пример вторичных очагов различной структуры и гемангиомы (для сравнения). Цифрой 1 отмечен внутрикостный объемный процесс преимущественно литического характера, вызывающий локальное вздутие кортикального слоя, 2 – очаг склеротического характера с инфильтративным типом роста, распространяющийся в краниальную замыкательную пластинку. 3 – типичная кавернозная гемангиома – локальный участок изменения структуры костной ткани за счет утолщения и разрежения трабекул.
Метастазы литического характера хорошо видны на рентгене или КТ, они проявляются на снимках изменением костной структуры в виде разрежения трабекул губчатого вещества за счет множественных очагов просветления с нечеткими краями, часто сливающихся друг с другом. Целостность замыкательных пластинок может быть нарушена, иногда визуализируется мягкотканный компонент за пределами замыкательной пластинки. В межпозвонковые диски такие опухоли обычно не прорастают. На фоне лизиса часто происходит патологический компрессионный перелом – тело позвонка становится клиновидным со снижением высоты в передних и средних отделах. При лучевом лечении или химиотерапии вторичные костные образования могут изменить свою структуру и стать склеротическими.

Метастазы в позвоночник при раке молочной железы. Слева — пример метастатического поражения литического типа в задней дужке второго шейного позвонка. Стрелкой отмечен мягкотканый компонент в области дужки, не исключено прорастание в позвоночный канал. Справа – пример патологического компрессионного перелома со сдавлением спинного мозга вследствие резкого сужения позвоночного канала отломками.
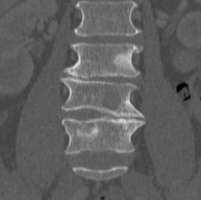
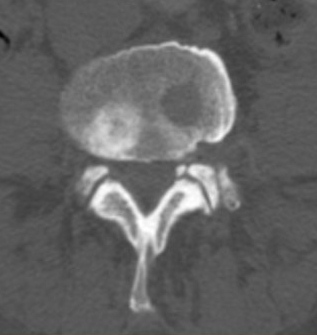
Примеры смешанных очагов – склеротического и литического характера при компьютерной томографии на одном уровне (слева) и на разных (справа).
Остеобластические метастазы выглядят на рентгенограммах и компьютерных томограммах как плотные участки округлой формы, различного размера (в среднем 0,5-3,0 см). Межпозвонковые диски не изменены, патологическая компрессия при этом типе не характерна. Выживаемость при остеобластическом типе на позвоночнике в целом выше, чем при литическом и смешанном типах.
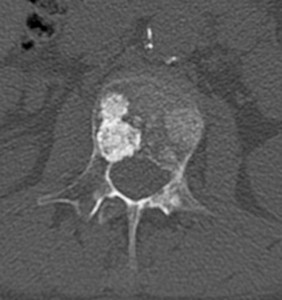
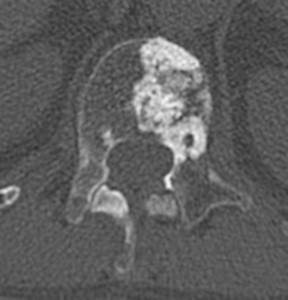
Компьютерная томография показывает, как проявляются остеобластические метастазы в поясничном и грудном отделах. У пациента выявлена онкопатология простаты.
Частота метастазирования опухолей различных органов в позвоночник (по данным М. Прокоп)
| Пораженный орган | Остеобластические | Остеолитические | Смешанные |
| Молочная железа | 20% | 60% | 20% |
| Простата | 75% | 10% | 15% |
| Почка | Менее 1% | 90% | 10% |
| Легкие | Около 5% | 75% | 20% |
| Щитовидная железа | Менее 1% | 55% | 45% |
| Кишечник | Менее 1% | 95% | 5% |
КАК ВЫГЛЯДЯТ МЕТАСТАЗЫ РАКА РАЗЛИЧНЫХ ОРГАНОВ В ПОЗВОНКАХ?
Рак почки: характерно появление участков литического характера. Чаще поражаются шейный и верхний грудной отделы. Темп роста невысокий, редко наблюдается экспансивный характер роста, чаще инфильтративный. Лучевая и химиотерапия зачастую малоэффективны.
Аденокарцинома простаты: чаще всего дает остеобластические очаги в крестце, в поясничном отделе, в тазовых и бедренных костях. В грудном и шейном отделе при раке простаты патологические зоны остеосклероза выявляются редко, почти никогда. Характер роста обычно инфильтративный, темпы роста невысокие.
Рак легких: как правило, тип изменений в позвоночном столбе литический, реже бластический. Характерна склонность к поражению небольшого количества позвонков (1-2), обычно поражаются грудные. Темпы роста высокие, характер роста – инфильтративный.
Рак молочной железы: структура бывает любая, но чаще встречаются литические. Характерна локализация во всех отделах, но в шейном отделе реже. Рост литических очагов, как правило, быстрый, остеобластических – более медленный. Одновременно могут быть выявлена деструкция в ребрах и узелки в паренхиме легкого.
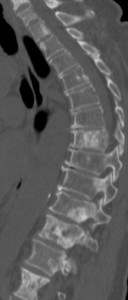
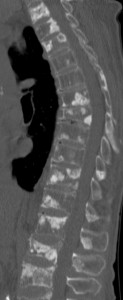
Слева – множественные остеобластические участки отсева рака молочной железы у пациентки 53 лет. Справа – также множественные склеротические зоны уплотнения в поясничнои и грудном отделах у пациента с умеренно дифференцированной аденокарциномой простаты.
ЧТО ДЕЛАТЬ, ЕСЛИ В ПОЗВОНОЧНИКЕ НАШЛИ МЕТАСТАЗЫ?
При множественном поражении костей, особенно литического характера, лечение преимущественно паллиативное, направленное на поддержание приемлемого уровня качества жизни пациента. В некоторых случаях применяется лучевая терапия обнаруженных вторичных образований с целью приостановить их рост и замедлить деструкцию костной ткани, не допустить распространения на спинной мозг и корешки. Цементирование позвонка при метастазах возможно только при одиночных (солитарных) очагах. Однако необходимо всегда принимать во внимание, что обнаружение вторичного поражения скелета – неблагоприятная ситуация, прогноз при которой весьма серьезен.
Отличить метастазы в позвонках от других видов изменений (гемангиома, спондилит, миелома) помогает получение Второго мнения с пересмотром снимков КТ или МРТ опытным специалистом. Если вы или ваши лечащие врачи сомневаются в том, действительно ли имеет место вторичное поражение скелета, можно отправить снимки на консультацию высококвалифицированному рентгенологу, который не первый год специализируется на онкологических заболеваниях. Получить такую консультацию можно через систему Национальной телерадиологической сети — эта служба объединяет врачей диагностов из крупных медицинских центров Москвы и Санкт-Петербурга, которые консультируют присланные им сложные случаи.
Читайте также:




