Что такое деф спондилез деф спондилоартроз шейного отдела позвоночника
Шейный спондилёз – самый распространенный вид заболевания, которым страдает более 80% людей после 50 лет, при этом процент заболеваемости у мужчин выше, чем у женщин. Вызванное дегенеративными изменениями в структуре позвонков это заболевание доставляет немало дискомфорта пожилым людям. Поскольку болезнь не проявляет себя ярко, диагностировать её самостоятельно невозможно без специальных инструментов. Генетика играет малую роль в развитии шейного спондилёза, когда как многое определяет образ жизни человека, поэтому вполне возможно избежать развития этого опасного заболевания. Из статьи вы узнаете, почему развиваются остеофиты в области шеи, как этого избежать.
Что такое спондилез шейного отдела — описание заболевания
Мышечный корсет шеи развит слабее, чем корсеты других отделов позвоночника. Вместе с тем шея довольно подвижна. Выполняя самые различные задачи дома или на работе, порой мы вынуждены подолгу сохранять шею в положениях, ведущих к перегрузке мышц и межпозвоночных дисков. Развитие спондилёза происходит только в нижней части шейного отдела – с 4 по 7ой позвонок, в связи с тем, что позвонки там обладают высокой подвижностью. С возрастом кости утолщаются, на их поверхности образуются наросты – остеофиты. Остеофиты сдавливают нервы, блокируя свободное поступление крови к шейным сосудам. Этот патологический процесс и называется спондилезом шейного отдела позвоночника.
Анатомические предпосылки
С возрастом структурные элементы позвоночника стареют и изнашиваются, ткани усыхают, межпозвоночные диски истончаются. Уязвимость шеи с возрастом связана со следующими факторами:
- малая прочность шейных позвонков;
- ограниченностью пространства сосудов и нервов шейного отдела;
- слабостью шейных мышц.
Спондилёз редко начинается как самостоятельное заболевание. Его наличие может свидетельствовать и о наличии других болезней позвоночного столба: остеохондроза шейного отдела или спондилоартроза. А наличие такого заболевания как унковертебральный артроз, выступает катализатором дегенерации позвонков, увеличивая скорость появления деформаций и симптомов.
Причины развития
Развитие спондилеза у человека – многофакторный процесс. Выделяют следующие причины появления дегенеративных изменений в позвонках
- естественные возрастные изменения в суставных тканях;
- генетическая предрасположенность к заболеваниям шеи.
- курение и злоупотребление алкоголем;
- длительное сидение за компьютером, неестественные положения головы и шеи в случае выполнения каких-либо работ, перенапряжение;
- хлыстовые травмы шеи и позвоночника;
- частые переохлаждения.
Помимо этого во многом влияет положение шеи во время сна. Неправильно подобранная кровать и подушки могут вызывать различные патологии шейного отдела.
Симптомы и признаки шейного спондилеза
Спондилез является сложным и медленно развивающимся заболеваниям. Признаки патологии появляются постепенно, когда остеофиты занимают все большее пространство. Основные симптомы:
- головная боль, боль в шейном отделе, затылке;
- онемение мышц шеи, слабость в плечах, руках, кистях;
- нарушение координации при движении, слабость в конечностях, вследствие сдавливания нервных структур или недостаточного кровоснабжения;
- спазмы в шее и плечах, ограниченная подвижность после сна;
- покалывание или ползание мурашек;
- тошнота, головокружения и повышение артериального давления;
- хруст при повороте головы
Симптомы становятся более яркими с развитием заболевания. При отсутствии лечения спондилёз прогрессирует и может привести к тяжелым изменениям всего опорно-двигательного комплекса, в том числе суставов, связок и мышц-стабилизаторов.
Про симптомы артроза пальцев рук у женщин можно узнать тут.
Диагностика при помощи рентгена шеи и постановка диагноза
- изучена история болезни, анамнез жизни пациента для определения располагающего фактора;
- проведение осмотров: физикального – путем пальпации и перкуссии шейного отдела, а также неврологического – для оценки рефлексов и чувствительности больной зоны;
- опрос пациента – для дополнения клинической картины больного.
Возможные инструментальные обследования:
- КТ и МРТ шейного отдела позвоночника;
- ЭМГ, или электромиография;
- рентгенография проблемной области;
- миелография – это рентгенография с введением воздуха или контрастного вещества в позвоночный канал.
ЭМГ – это способ диагностики, основанный на регистрации электрических мышечных откликов на возбуждение нервных окончаний и мышечных волокон.
Лечение
Лечение шейного спондилёза проводится различными методами: консервативным, медикаментозным, хирургическим. Выбор метода лечения зависит от степени развития заболевания, а также выраженности его симптомов. В основе лечения лежит устранение болевого синдрома, улучшение кровообращения, возвращение или сохранение подвижности мышц шеи.
К консервативным методам лечения спондилёза относятся физиотерапия, массаж и ношение воротника. Самую большую роль среди консервативных методов играет физиотерапия. Она проводится на любой стадии заболевания.
- Интерференцтерапия – воздействие импульсными токами средней частоты и периодичности для ускорения кровообращения и расслабление мышечного корсета;
- Электрофорез — воздействие электрических импульсов на ткани позвонков и межпозвоночных дисков с растворами анальгетиков, НПВС или хондропротексторов; можно проводить на любой стадии заболевания;
- Диадинамические токи – прерывистое воздействие импульсными токами низкой частоты в различных комбинациях для повышения активности шейных позвонков.
На начальном этапе могут использоваться также иглорефлексотерапия, магнитотерапия и лазеротерапия. Выбор необходимого пациенту вида производит лечащий врач после изучения предшествующих заболеваний.
Массаж на начальных этапах должен проводиться под контролем лечащего врача. Далее пациент может выполнять необходимые манипуляции дома самостоятельно. Массаж способствует притоку крови в область шеи, плеч, спины; снижает боль; снимает мышечное напряжение и укрепляет мышцы. Устранение болевого синдрома происходит через 15-20 сеансов, продолжительность каждого из которых 15-20 минут. Массаж начинается с классического поглаживания, продолжается растиранием и разминанием мышечных тканей. Сильные нажатия и другие травмирующие методы должны быть исключены. Массаж противопоказан на стадии обострения заболевания. Перед процедурой обязательно необходимо пройти обследование на наличие других заболеваний.
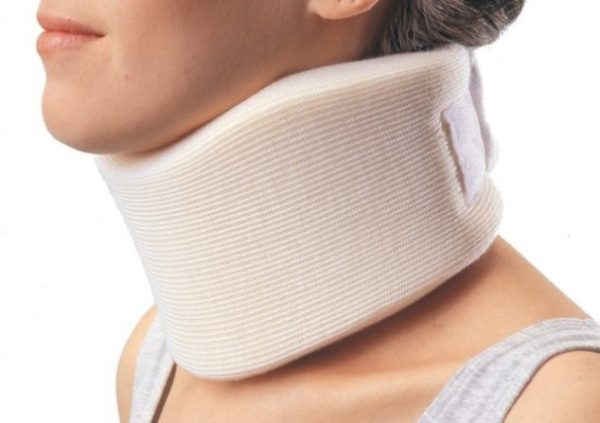
Для лечения шейного спондилёза могут использоваться шейные корсеты и мягкие воротники. Основная задача бандажей – фиксация головы и шеи, уменьшение нагрузки на шею. Данный метод лечения является скорее вспомогательным и должен применяться в комплексе с другими методами лечения. Воротники и корсеты подбираются индивидуально, учитывая такие характеристики предмета как высота, фиксация воротника и плотность обхвата. Обычно воротники носят не более 3х часов в день с общей продолжительностью лечения в 1 месяц. В зависимости от течения болезни время ношения может быть изменено по совету лечащего врача.
В случае со спондилёзом, воротник должен быть закреплен не очень плотно, чтобы не добавлять нагрузки кровеносным сосудам шеи и не провоцировать появление побочных явлений, таких как тошнота, слабость, потеря сознания.
Медикаментозное лечение спондилёза проводится в случаях обострения заболевания. Для этого используются болеутоляющие и противовоспалительные препараты. Медикаментозное лечение позволяет облегчить общее состояние больного, устранить боль, облегчить нагрузку на мышцы. К болеутоляющим препаратам относятся миорелаксанты, анальгетики, при сильной боли – наркотические вещества. К противовоспалительным – НПВС. При хроническом заболевании не исключается использование антидепрессантов. Положительное влияние оказывают мази на основе Капсаицина.
- Диклофенак;
- Целекоксиб;
- Амидопирин;
Данные препараты имеют множество противопоказаний и побочных действий и должны использоваться только после консультации с лечащим врачом.
Мышечные релаксанты, или миорелаксанты – препараты, призванные снять мышечное напряжение, позволяют купировать боль и устранить неврологические нарушения. На острой стадии заболевания миорелаксанты рекомендуется использовать в инъекциях, в дальнейшем переходя на таблетированные препараты. При шейном спондилёзе назначают следующие средства:
- Мускофлекс;
- Толперизон;
- миолгин.
Не все врачи одобряют использование миорелаксантов ввиду того, что они повышают артериальное давление и обладают большим количеством побочных эффектов.
Блокада – процедура введения стероидного препарата с анестетиком в область нерва, направленная на уменьшение болевых ощущений. Для блокад применяют Кеторол и Баралгин. Боль исчезает уже после введения нескольких ежедневных блокад.
Помимо описанных выше обезболивающих средств, можно выделить еще несколько:
- Глюкокортикостероиды: Дипроспан, Дексаметазон, Гидрокортизон;
- Хондропротекторы: Структум, Терафлекс;
- Анальгетики: Найз, Ибупрофен, Кеторол, Ацетаминофен.
В отличии от НПВС анальгетики могут применяться при гипертонии, астме, сердечных заболеваниях, язве желудка и т.д.
Как лечить лигаментит народными средствами можно узнать перейдя по данной ссылке.
Хирургическое вмешательство для лечения шейного спондилёза применяется только в самых крайних случаях. Например, в случае если медикаментозное лечение и другие консервативные способы не оказали должного эффекта, а также при тяжелом течении болезни с поздними сроками диагностирования.
Среди методов хирургического лечения шейного спондилёза применяют следующие:
- Цервикальная ламинэктомия – удаление фрагментов позвонка, сдавливающих нерв;
- Цервикальная фораминотомия – расширение канала, в котором находится нерв;
- Имплантация искусственного межпозвоночного диска – новый тип хирургического вмешательства. Имплантация гарантирует крепкую фиксацию позвонков, подстраиваясь под возможные изменения, появившиеся в ходе болезни.
Если сохранить позвонок не представляется возможным, производится полная замена его протезом.
Возможные осложнения
На фоне шейного спондилёза возможны следующие осложнения:
Считается, что протрузия – это выпячивание межпозвоночного диска до 5 мм, а грыжа – более 5мм. Протрузии встречаются гораздо чаще, но могут перерастать в грыжи.
Профилактика
Профилактика развития спондилёза шейного отдела следует из определения причин заболевания. Таким образом, методы профилактики довольно просты:
- отказ от курения;
- занятия спортом и активный образ жизни;
- избегание травм шеи и позвоночника по возможности;
- своевременное обращение к врачу и своевременное лечение заболеваний позвоночника;
- недопущение переохлаждения организма;
- контроль за гормональным балансом организма, своевременное устранение нарушений.
Шейный спондилёз не ведет к случаям летального исхода, но отказ от необходимого лечения может привести к нарушениям подвижности мышц шеи и даже инвалидности.
Как лечить ультразвуком артроз локтевого сустава можно узнать в данной статье.
Видео
В этом видео объясняют, что такое шейный спондилез, причины его появления.
Выводы
- Шейный спондилёз — распространенное возрастное заболевание позвоночного столба.
- Болезнь характеризуется появлением наростов – остеофитов на поверхности позвонков, что ведет к пережиманию нервных корешков и уменьшению циркуляции крови.
- При лечении шейного спондилёза используются консервативные, медикаментозные и хирургические методы терапии, наибольший эффект от которых проявляется при комплексном использовании. Главные цели лечения – уменьшение боли и воспаления с сохранением позвонка.
- Профилактика заболевания, в т.ч. здоровой образ жизни и занятия спортом, позволяют снизить риск развития болезни.
Также рекомендуем прочитать про симптомы и лечение остеоартроза кистей рук в данном материале.
Лечение и симптомы остеохондроза поясничного отдела позвоночника
Общие и специфические симптомы остеохондроза грудного отдела позвоночника
Ревматический артроз: диагностика у взрослых, симптомы, лечение
Признаки и причины развития артроза голеностопного сустава
Спондилоартрозу больше подвержены люди преклонного возраста, хотя нередко диагностируют его и у молодых. Обычно это заболевание развивается на фоне запущенного остеохондроза или вследствие врожденных патологий позвонков, вызывая у человека болевой синдром и ограничение двигательных функций. Болезнь может возникнуть в любом отделе позвоночника, но чаще всего поражается шейный – самая уязвимая часть позвоночного столба. Основным условием успешного лечения является своевременная диагностика и правильно подобранная терапия, в противном случае полностью восстановить пораженные суставы невозможно. Итак, что же представляет собой спондилоартроз шейного отдела позвоночника и как его нужно лечить?
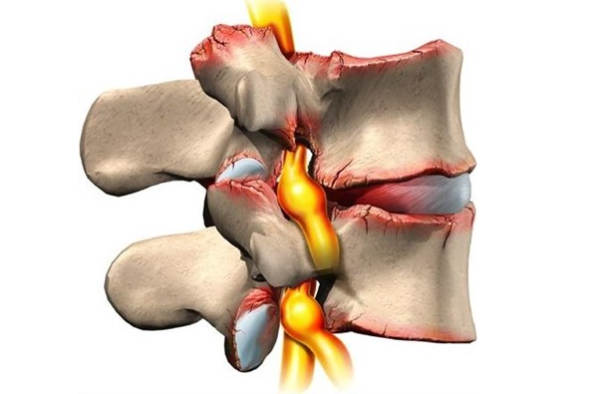
Характеристика заболевания
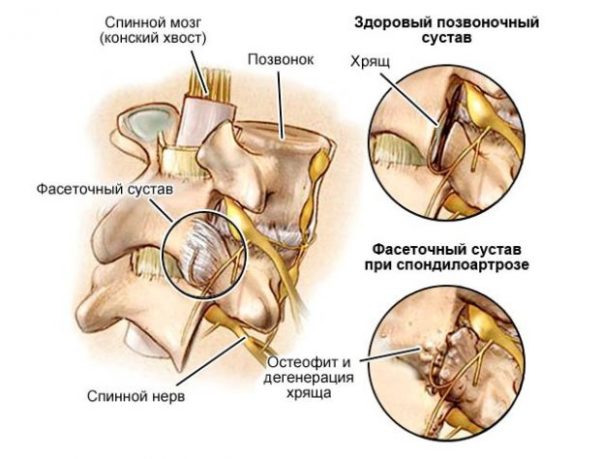
Спондилоартроз относится к хроническим заболеваниям и может долго развиваться бессимптомно. Он представляет собой поражение фасеточных суставов позвоночника с образованием костных наростов по краям позвонков. На начальной стадии дегенеративные изменения затрагивают только хрящевую ткань: хрящи между позвонками истончаются, теряют свою эластичность и уже не могут выполнять амортизирующие функции.
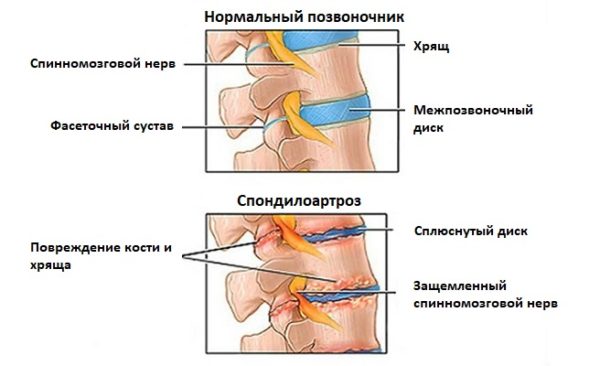
В дальнейшем, если не предпринимать никаких мер, процесс разрушения охватывает костную ткань на околосуставных участках, а также связки и мышцы позвоночника. Постепенно на суставах формируются костные наросты, которые доставляют больному определенный дискомфорт при поворотах и наклонах головы. Чем больше прогрессирует болезнь, тем сильнее болевой синдром при движении шеи, и только в состоянии покоя человек ощущает облегчение.
Причины развития спондилоартроза
У людей старше 60 лет спондилоартроз чаще всего возникает вследствие остеохондроза и других дегенеративно-дистрофических заболеваний позвоночника, которые не были своевременно выявлены и вылечены. У возрастной группы 25-30 лет заболевание обычно развивается по другим причинам:
-
травмы позвоночника в шейном отделе;


Провоцирующими факторами являются вредные привычки, отсутствие физической активности и несбалансированное питание, из-за чего нарушается регенерация костной и хрящевой ткани.
Важно! Спондилоартроз является одним из наиболее опасных хронических заболеваний позвоночника, склонных к прогрессированию, и при отсутствии лечения может привести к инвалидности.
Симптоматика
На ранней стадии болезнь не имеет выраженных симптомов, а единичные проявления (ноющие боли в шее, дискомфорт при наклонах и поворотах головы) обычно списывают на переутомление. С развитием заболевания симптоматика усиливается, но и тогда признаки спондилоартроза можно спутать с проявлениями других патологий позвоночника, схожих по характеру.
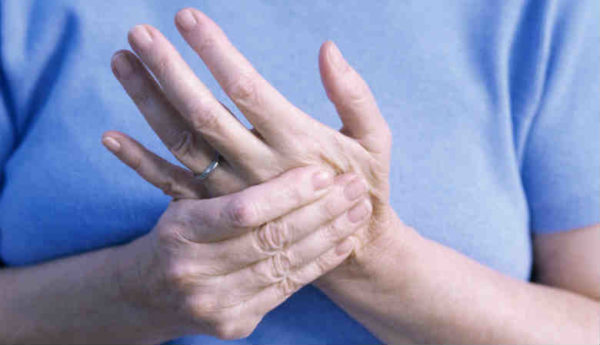
Основными симптомами спондилоартроза в шейном отделе являются:
- мышечные спазмы в шее;
- боли в затылке острого или ноющего характера, распространяющиеся на плечевой пояс и верхние конечности;

Чем больше изменения в фасеточных суставах, тем интенсивнее выражены симптомы. Специалисты выделяют четыре степени спондилоартроза, в зависимости от тяжести поражения позвонков.
| Степень заболевания | Характеристика |
|---|---|
| Первая степень | Межпозвоночные диски истончаются, связки теряют эластичность, болевые проявления отсутствуют. Выявить изменения можно только с помощью аппаратного обследования. |
| Вторая степень | Хрящевая ткань разрушается при трении позвонков друг о друга, происходит уплотнение костей по краям суставов. В шее периодически возникают боли, ощущается скованность после сна и отдыха. |
| Третья степень | Прилегающие к позвонкам мышцы перенапрягаются, отчего в шее появляются болезненные спазмы. По краям позвонков образуются наросты неправильной формы, которые затрагивают нервные волокна и кровеносные сосуды. Это приводит к развитию невралгии и нарушению кровоснабжения, что проявляется резкими простреливающими болями, онемением отдельных участков, головокружением. |
| Четвертая степень | Остеофиты увеличиваются, позвонки срастаются между собой и утрачивают подвижность. Такое состояние сопровождается почти непрекращающейся болью, человек не может двигать шеей, наблюдается резкое ухудшение слуха и зрения. Из-за недостатка кровоснабжения возникают сильные головные боли, тошнота, головокружение, потеря координации. Консервативному лечению четвертая степень спондилоартроза не поддается, решить проблему можно лишь с помощью операции. |
Чтобы не допустить серьезных осложнений со здоровьем, необходимо обращаться к врачу при первых признаках заболевания. Даже начальная стадия спондилоартроза требует длительного лечения, ведь восстановить хрящевую и костную ткань за короткий период времени невозможно. Если же болезнь запущена, о полном восстановлении речь не идет, и задача врача состоит в том, чтобы остановить прогрессирование патологии и сохранить подвижность позвонков.

Диагностика спондилоартроза
Для обследования необходимо обращаться к ревматологу, вертебрологу или неврологу, также можно записаться на прием к участковому терапевту, который после первичного осмотра направит к нужному специалисту. Первичный диагноз ставится на основании общего анамнеза, но для подтверждения требуется аппаратное обследование.
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
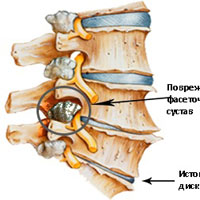
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
- Шейный отдел
- Боль, которая появляется и исчезает
- Боль, которая распространяется в плечи, руки, кисти, пальцы
- Утренняя скованность в шее или плече или ограничение диапазона движений после пробуждения
- Болезненность в шее или плече или онемение
- Слабость или покалывание в шее, плечах, руках, кисти, пальцах
- Головная боль в затылочной области
- Нарушение равновесия
- Трудности с глотанием
- Грудной отдел позвоночника
- Боль в верхней и средней части спины
- Боль появляется при сгибании и выпрямлении туловища
- Утренняя скованность в спине после пробуждения
- Поясничный отдел позвоночника
- Боль, которая появляется и исчезает
- Утренняя скованность в пояснице после вставания с кровати
- Боль, которая уменьшается при отдыхе или после тренировки
- Болезненность в пояснице или онемение
- Ишиалгия (от умеренной до интенсивной боли в ногах)
- Слабость, онемение или покалывание в нижней части спины, ногах или стопах
- Нарушение ходьбы
- Нарушение функции кишечника или мочевого пузыря (это симптомы возникают достаточно редко, но возможны при компрессии конского хвоста).
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
- Начало болевых проявлений
- Вид деятельности, предшествовавший появлению болей
- Какие мероприятия проводились для снятия боли
- Наличие иррадиации болей
- Факторы, усиливающие боль или уменьшающие боль
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:


