Что такое асимметричное состояние зубовидного отростка с2 позвонка в атлантоаксиальном суставе
Гость (не зарегистрирован)
2 декабря, 2014 - 14:41
Здравствуйте доктор! В заключении УЗИ шейного отдела позвоночника указано: "Зубовидный отросток смещен влево на 1,3 мм". Значит ли это наличие шейного подвывиха и надо ли его "вправлять"? Я слышала о какой-то норме в 2 мм. Какой врач решает такие проблемы? мануальный терапевт или остеопат? Ребеночку 2 месяца.
- Войдите, чтобы оставлять комментарии
2 декабря, 2014 - 21:32
Зубовидный отросток - удобный ориентир для того, чтобы определить смещния второго шейного позвонка относительно первого. Смещение в 1,3 мм небольшое, но лучше, чтобы его не было. Кроме этого, смещение всегда бывает с ротацией и компрессией по отношению к черепу. На УЗИ это определить сложнее. Мы это можем почувствовать по тонусу (гипертонусу) мышц около черепа или увидеть на КТ с объёмной реконструкцией, что детям без особых показаний делать нежелательно. Рекомендую обратиться к остеопату, потому что любое смещение шейных позвонков может вызывать ограничение кровотока мозга. Если смещение небольшое, оно и уйдёт быстрее.
- Войдите, чтобы оставлять комментарии
Ирина Нитяговская (не зарегистрирован)
3 декабря, 2014 - 07:43
Андрей, Вы написали про компрессию. в этом же УЗИ написано, что "при проведении пробы с поворотом головы вправо выявлены признаки полной динамической экстравазальной компрессии левой ПА в V3, кровоток не визуализируется (исходный диаметр 3 мм)". Что это значит и можно ли это вылечить?
- Войдите, чтобы оставлять комментарии
6 декабря, 2014 - 13:44
- Войдите, чтобы оставлять комментарии
Лиза (не зарегистрирован)
29 марта, 2015 - 16:42
как лечить, если зубовидный отрпросток С2 смещен кзади относительно телаС2 на 0,7см.Ширина позвоночного канала в пределах нормы.Травма в бассейне.66 лет.
- Войдите, чтобы оставлять комментарии
29 марта, 2015 - 16:51
Как лечить, если зубовидный отрпросток С2 смещен кзади относительно телаС2 на 0,7см.Ширина позвоночного канала в пределах нормы.Травма в бассейне.66 лет.
- Войдите, чтобы оставлять комментарии
30 марта, 2015 - 07:57
Работаем так же, как и всегда. ведь мы восстанавливаем подвижность всех позвонков, при этом они становятся на место и фиксируются там. Так что проблем при работе нашими техниками не вижу.
- Войдите, чтобы оставлять комментарии
Гость (не зарегистрирован)
4 июня, 2015 - 21:09
Девочке 4 года. За последний год резко упало зрение до -1. Сделала УЗДГ сосудов шеи и головного мозга. Умеренный венозный застой. МРТ шейного отдела позвоночника. Расположение зубовидного отростка С2 позвонка в суставе между атлантом и осевым позвонком во фронтальной проекции, справа расстояние до 5 мм слева до 6 мм. Ретроцеребеллярное пространство умеренно расширено по типу арахноидальной кисты 6*12*34. Как лечить?
- Войдите, чтобы оставлять комментарии
5 июня, 2015 - 07:01
В 4 года "Умеренный" венозный застой?! А в 5 будет неумеренный?! Терминология и практика нашей официальной медицины меня восхищают! Дело здесь не в смещении позвонка на 1 мм, а в компрессии первого и второго позвонков по отношению к черепу. Именно это влияет на артериальный приток и венозный отток. Что делать - как можно быстрее сделать декомпрессию. Техника "тракция плюс рекойл". По мере выполнения позвонок станет на место, а киста уйдёт как бы сама по себе. Желаю удачи!
- Войдите, чтобы оставлять комментарии
Гость (не зарегистрирован)
6 июня, 2015 - 13:11
Добрый день, уважаемый Андрей Андреевич. Спасибо за подробный ответ по поводу 4-х летней девочки. Я написала Вам неполную информацию. В самом заключении МРТ написано шейный отдел без патологий. Мы показали МРТ ортопеду он сказал, что во время родов ,судя по всему пострадал 2- 3 шейный позвонок (это подтверждают и рентгенологические исследования деформация между 2 и 3 позвонком при наклоне головы назад) - слабая соединительная ткань между 2 и 3 позвонком (на МРТ между другими позвонками соединительная ткань видна белым, а между 2и 3 позвонком черное пятно). По его мнению , нужна коррекция в питании , в будущем прием хордопротекторов, чтобы киста рассосалась принимать лекарства, назначенные неврологом. Живем в Уфе, можно ли при слабой соединительной ткани делать предложенный Вами вариант декомпрессии? Кто в Уфе владеет этой техникой? Ваше отношение к медикаментозному решению данной проблемы. Можно ли записаться к Вам на прием в Севастополе?. Этот вариант мы тоже рассматриваем.
- Войдите, чтобы оставлять комментарии
7 июня, 2015 - 08:15
Здравствуйте. В Уфе у меня хорошие выпускники, рекомендую обратиться к ним. при необходимости я их буду консультировать по мере работы. Просто питания для устранения проблемы недостаточно. Наши техники дают не только коррекцию, мы ещё и разрабатываем связки, мышцы и диски. Без дозируемого движения восстановления не будет. МРТ показывает значительные смещения позвонков, незначительные, но влияющие на здоровье, по МРТ увидеть сложно.
- Войдите, чтобы оставлять комментарии
Гостья (не зарегистрирован)
7 сентября, 2015 - 13:52
Здравствуйте, Андрей Андреевич! Когда моему ребёнку было почти 1 год и 10 мес., мы сделали УЗИ шейного отдела позвоночника, в протоколе которого было указано, в частности: соотношение С1С2 нарушено - зубовидный отросток смещен вправо на 0,6-0,7 мм. После этого мы побывали у трёх мануальных терапевтов (остеопатов), все из них заверили, что теперь всё нормально. Но сегодня, когда ребёнку уже почти 4 года (в сентябре 2015 будет), я решила перепроверить, на всякий случай. В итоге:
1. тот же зубовидный отросток смещен вправо на 0,5 мм;
2. повышен RI по ПА с обеих сторон;
3. при проведении пробы с поворотом головы влево выявлены признаки динамической экстравазальной компрессии правой ПА в VЗ, с ускорением кровотока до 192 см/с, сужение диаметра до 3 мм (исходный диаметр 3,5 мм);
4. при проведении пробы с поворотом головы вправо выявлены признаки динамической экстравазальной компрессии левой ПА в VЗ, с ускорением кровотока до 383 см/с, сужение диаметра до 1,8 мм (исходный диаметр 4 мм).
Скажите, пожалуйста, что это означает, чем чревато и что делать? Заранее огромное СПАСИБО.
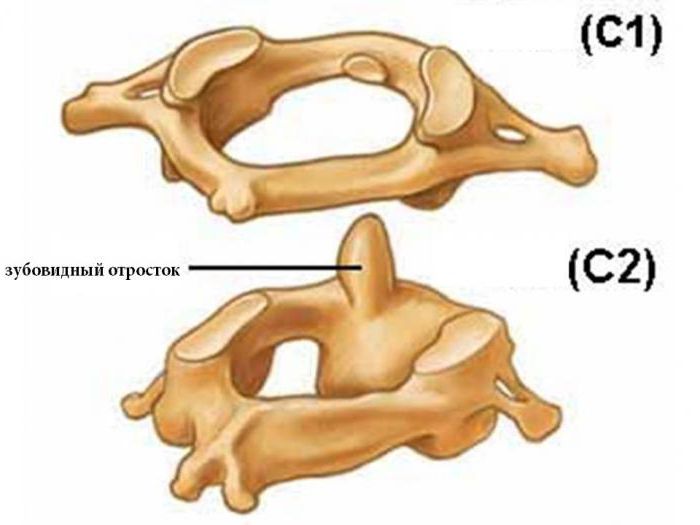
Немногие знают, где находится зубовидный отросток.
У большинства позвонков имеется по семь отростков: остистый, четыре суставных и два поперечных. Но в шейном отделе позвоночника находится позвонок с особым строением. У него на один отросток больше, чем у всех остальных. Это второй шейный позвонок. Его восьмой отросток направлен вверх.
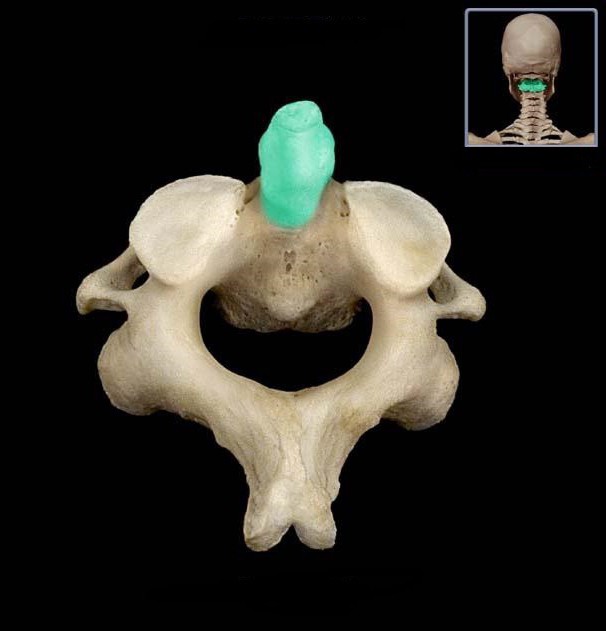
Анатомическое расположение
Зубовидный отросток сочленен с первым шейным позвонком, называющимся "атлантом", потому что он держит на себе основание черепа. Между этими позвонками имеется подвижное сочленение. Его медицинское название - атланто-аксиальное. Образно выражаясь, кольцо первого шейного позвонка надето на зубовидный отросток его нижнего соседа. Именно поэтому шея человека такая подвижная. Практически 70 процентов объема всех поворотов головы происходит в этом сочленении. А зубовидный отросток - это точка вращения нашей шеи.
Чем обусловлено возникновение?
Возникновение зубовидного отростка обусловлено эволюционными причинами, ведь человеку (как и ряду других позвоночных) для выживания необходим был быстрый и полный обзор пространства вокруг себя. Однако атланто-аксиальное сочленение является очень уязвимым. Где присутствует большая степень подвижности - там есть и риск патологических смещений, переломов, гипермобильности. Данный сустав окружен крепким связочным аппаратом, обеспечивающим укрепление зубовидного отростка позвонка при совершении физиологически нормальных движений. Но длительное или резкое давление, превышающее нормальное, может привести к нарушению его целостности.
Чем чреваты проблемы со вторым шейным позвонком?
При переломах второго шейного позвонка, если не произошло смещения отростка, симптомы данной патологии неочевидны, а иногда и вовсе отсутствуют. Примерно половина данных переломов проходит незамеченными в остром периоде, и почти треть диагностируется лишь спустя два-три месяца, а иногда проходят и годы, прежде чем данный перелом у пациента будет установлен. Медики утверждают, что даже рентгенография верхнего шейного отдела позвоночника весьма проблематична, так как на первый и второй позвонки наслаиваются изображения других костных структур.

Однако это весьма значительная травма, при которой часто происходит смещение зубовидного отростка и атланта вместе с черепом по направлению к позвоночному каналу. А это приводит к нарастающим проблемам с двигательной активностью, к формированию у пациента краниоспинального синдрома, порой с летальным исходом.
При асимметрии зубовидного отростка С2 очень часто у пациентов бывают головные боли, которые могут длиться долгое время.
Статистика
Около 20 процентов переломов зубовидного отростка осложняются повреждением целостности спинного мозга, и примерно семь процентов приводят к наихудшему исходу - смерти пациента. При этом около 8-15 процентов всех переломов шейного отдела относятся именно к этому типу. Группы риска - это дети до восьми лет и пожилые люди старше семидесяти.
Повреждения зубовидного отростка настолько серьезны по своим последствиям, что медики рассматривают всех пациентов с подозрением на оные в качестве тех, у кого перелом уже установлен. То есть им иммобилизируют шейный отдел и в нейтральном положении доставляют в вертебрологический центр скорой помощи (либо другое медучреждение, где есть нейрохирургический или травматологический отдел).

Типы переломов
Благодаря компьютерной томографии сегодня у медиков есть возможность точно определить, к какому из нижеперечисленных типов можно отнести перелом зубовидного отростка позвонка:
- Первый тип - в этом случае происходит косой перелом верхушки зубного отростка в месте прикрепления к нему крыловидной связки. Он считается очень редким.
- Второй тип - при нем линия излома пересекает самую узкую часть "зуба", т. е. место сочленения зубного отростка и позвонка. При этом теряется стабильность сочленения аксиса и атланта. А оскольчатые переломы данного типа значительно осложняют процесс лечения.
- Третий тип. Здесь линия перелома проходит по самому позвонку, начинаясь от основания зубного отростка. Стабильность сочленения здесь тоже нарушена.
Клиническая картина переломов второго шейного позвонка
При данных переломах клиническая картина очень широка: от незначительной боли при поворотах головы и до моментального летального исхода. Если произошел перелом без или с незначительным смещением, то пациент может испытывать незначительную боль в верхнем отделе шеи, которая немного возрастает при поворотах головы. Так бывает и при асимметрии зубовидного отростка.
Также могут присутствовать быстро пропадающие болевые ощущения при глотании, подвижность шеи может быть несколько ограничена. Боль может возникать и при широком открывании челюстей. Кроме того, все эти ощущения могут быстро пройти, и пациент начинает вести себя как обычно. Но медики предупреждают, что кажущееся благополучие при этом переломе опасно для жизни. Достаточно неосторожного шага, внезапного толчка и т. д. - и произойдет вторичное смещение сломанного зубного отростка, смещение верхнего шейного позвонка и сдавливание спинного мозга. И тогда уже симптоматика будет остро выраженной, вплоть до потери сознания.
Если произошло значительное смещение зубного отростка по второму типу, то возможны симптомы сдавленного спинного либо продолговатого мозга, передавленных позвоночных артерий. Это может быть тетрапарез, слабость либо онемение конечностей, расстройство чувствительности, нарушение функций тазовых или дыхательных органов. К ним могут присоединиться такие симптомы, как нарушенная речь, расстройство глотательных движений, затрудненность открывания рта и нарушения вкусовых ощущений. К тяжелым симптомам, характерным для повреждения спинного мозга, относятся нарушение дыхания или развитие крестообразного паралича.
Что характерно?
Для подобных переломов зубовидного отростка (фото представлено ниже) характерны так называемые поздние спинномозговые расстройства, развивающиеся вследствие сдавливания спинного мозга задней частью верхнего шейного позвонка при продолжающемся смещении зубовидного отростка в результате вторичных его сдвигов.
При переломе зубовидного отростка без его смещения отсроченная клиническая картина (когда не последовало вовремя установленного диагноза вследствие того, что пациент не обратился к врачу) может заключаться в ноющих болях в затылке либо верхней части шеи. Эти боли развиваются при движении и затихают в покое. Затрудненность движения шеей, головокружения, онемение лица. Больной разворачивается всем корпусом, чтобы посмотреть по сторонам.
Но так может проявляться и подвывих зубовидного отростка.
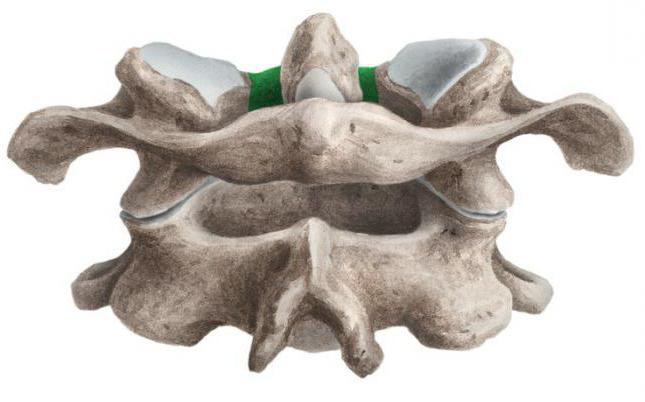
Диагностика перелома
Диагностика всех повреждений, локализующихся в верхнешейном отделе, проводится по строгой схеме. Если нет возможности провести немедленную компьютерную томографию шейного отдела позвоночника, пациента направляют на рентгенограмму данной области в боковой проекции через открытый рот. Также это исследование могут провести в положении сгибания либо разгибания шеи. Так как движения шеей при подозрении на подобный перелом являются потенциально опасными для пациента, эти исследования необходимо проводить под наблюдением врача и не превышать пределы, в которых больной имеет возможность согнуть либо разогнуть шею.
Актуально проведение рентгенограммы в согнутом и разогнутом положении в особенности для застарелых переломов, так как при прямом положении шеи соотношение позвонков на снимках, скорее всего, будет нормальным.
Если, несмотря на данные манипуляции, диагностика затруднена, медики прибегают к фронтальной и сагиттальной зонографии или аксиальной компьютерной томографии. Это особые исследования, помогающие повысить точность изображений, необходимых для диагностики участков позвоночника.
Лечение перелома
В остром периоде децентрации зубовидного отростка в верхней части шейного отдела позвоночника зачастую включают в себя иммобилизацию, т. е. обездвиживание шеи пациента. Картина лечения зависит от типа травмы. В целом надо помнить, что очень опасными здесь являются манипуляции, подразумевающие наклон головы пациента вперед, так как это может привести к травматизации спинного мозга. В целом лечение подразумевает устранение смещения позвонков и стабилизацию сочленения.
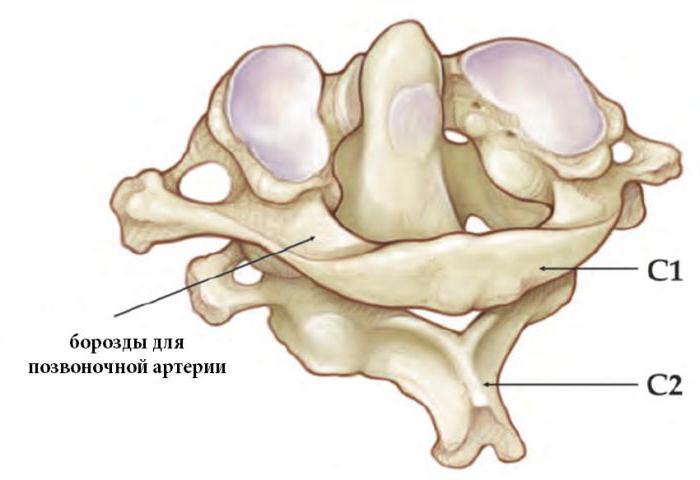
Так, при травме, произошедшей вследствие ныряния вниз головой или падения на голову тяжелого предмета, накладывается гипсовая повязка, которую больной носит около шести месяцев. Сращение происходит медленно. Также пациенту назначается терапия аппаратом "Гало" в течение трех-четырех месяцев.
Также при переломах зубовидного отростка без смещения используется вытяжение на петле Глиссона в течение одного или полутора месяцев, после чего накладывается торакокраниальный гипсовый корсет, который необходимо носить от 4 до 6 месяцев.
При травматическом спондилолистезе второго шейного позвонка, который называется переломом палача, используется скелетное вытяжение в положении экстензии (т. е. вытяжении позвоночника) в течение трех недель, после чего пациенту делается торакокраниальный гипсовый корсет на три месяца. Здесь также используется аппарат "Гало" периодом до четырех месяцев.
Профилактика травм шеи
Избежать переломов верхних шейных позвонков помогут общие рекомендации, которые подойдут в целом для предупреждения травм шеи. Прежде всего это выполнение требований и правил техники безопасности. Также, отдыхая на природе, ни в коем случае нельзя вниз головой нырять в водоемы, а также купаться в нетрезвом состоянии.
Часто переломы двух верхних позвонков случаются при ДТП, поэтому профилактикой в данном случае будет четкое соблюдение правил дорожного движения, проверка автомобиля на предмет технической исправности, наличие подушек безопасности и т. д.
Доврачебная помощь при подозрении на перелом второго шейного позвонка
К сожалению, данный вид травмы происходит всегда внезапно. Как мы уже упоминали, такой перелом может остаться незамеченным, а может и сразу проявиться в самом серьезном виде. Это может быть ДТП, несчастный случай при отдыхе на природе, ушиб головой при падении пожилого человека. Часто пострадавшему требуется доврачебная помощь, чтобы оказаться в безопасном положении и дождаться приезда скорой помощи.
Виды несчастных случаев
В целом все несчастные случаи с повреждениями шеи могут подразделяться на ранения, травмирование межпозвоночных дисков, переломовывихи, вывихи, растяжения и ушибы. Но главный момент заключается в том, что все травмы шеи чрезвычайно опасны, поэтому до приезда врача нельзя допускать движений шеи, так как при наличии переломов позвонков может травмироваться спинной мозг.
Естественно, окружающие не могут установить характер травмы пострадавшего. Поэтому действовать надо согласно строгим правилам доврачебной помощи для этих случаев. Необходимо срочно вызвать скорую помощь - больной должен в срочном порядке быть доставлен в больницу для диагностики и лечения.
При любых травмах шейного отдела позвоночника первым делом нужно обеспечить покой с помощью обездвиживания шейного отдела. Если опасности для пострадавшего нет и он находится в горизонтальном положении, то лучше не двигать его и даже пресекать его попытки подняться. При наличии открытых ран шейного отдела их нужно промыть и наложить асептическую повязку, если есть такая возможность (например, аптечка в машине).
Что еще относят к доврачебной помощи?
Также к доврачебной помощи при травмах зубовидного отростка относится срочная профилактика столбняка и введение препаратов, снижающих симптомы шокового состояния пострадавшего. После приезда скорой помощи бригада медиков обследует и транспортирует больного в положении лежа на ровном щите. На шейный отдел будет наложена специальная шина или же сотрудники скорой помощи проведут шинирование от области темени к каждому из плечей пациента. Любые передвижения тела пострадавшего в этом случае производятся максимально осторожно, чтобы не допустить возможного травмирования спинного мозга. Такой пациент будет госпитализирован и обследован в самом срочном порядке.
Травмы шейного отдела позвоночника

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
У взрослых случаются травмы шейного отдела позвоночника на всех уровнях. Чаще всего они обусловлены падением или мотоциклетной травмой, при которых непосредственное воздействие на голову приводит к сгибанию, разгибанию, смещению в сторону или ротации шейного отдела.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Вывихи в атланто-окципитальном сочленении обусловлены перерастяжением, переразгибанием или передаточными воздействиями. Основным стабилизатором атланто-окципитального сочленения является покровная мембрана, разрываемая в результате травмы. Зависимо от направления смещения I позвонка по отношению к затылочной кости различают передний и задний вывих.
Наиболее часто встречаются передние вывихи. Среди сопутствующих повреждений могут быть ранения подбородка, разрывы задней части глотки и переломы нижней челюсти. Достаточно часто наблюдаются и обычно приводят к смерти пациента повреждения черепно-мозговых нервов, разрывы позвоночной артерии, а также повреждения первых трех шейных спинномозговых корешков.
При переломах I позвонка также могут происходить переломы мыщелков затылочной кости. Они возникают вследствие компрессии или бокового смещения. При этом происходит перелом мыщелка или отрыв крыловидной связки. Часто при переломах мыщелков затылочной кости возникают параличи черепно-мозговых нервов.
Переломы I шейного позвонка возникают за счет сочетанного воздействия на атлант как осевой нагрузки, так и усилия сгибания или разгибания. Выделяют переломы передней и задней дужки атланта, а также комбинированные переломы передней и задней дужек (взрывные переломы или переломы Джефферсона).
И хотя переломы атланта обычно не сопровождаются повреждениями нервов, 50% из них сочетаются с переломами других шейных позвонков. Наиболее часто наблюдает сочетание перелома зубовидного отростка осевого позвонка и задней дужки. Переломы поперечных отростков и нижнего бугорка CI являются отрывными.
Травматическая нестабильность CI-CII встречается редко, но может сочетаться с повреждением, вызванным чрезмерным сгибанием. Разрыв поперечной связки ведет к подвывиху на уровне CI-CII. В норме промежуток между атлантом и зубом составляет менее 3 мм. Если этот промежуток составляет 3-5 мм, то имеется разрыв поперечной связки.
Если же промежуток между атлантом и зубом превышает 5 мм, то это свидетельствует также и о разрыве крыловидной связки. И хотя вывих обычно фатален, также может наблюдаться весь спектр неврологических расстройств. Ротационный подвывих и вывих в атлантоаксиальном суставе возникает при сочетанном воздействии сгибания или разгибания с ротацией.
В этом случае обычно возникают кривошея и боль в шее, а неврологические расстройства редки. При переломах CII могут наблюдаться повреждения зубовидного отростка, тела позвонка, боковых масс или перешейка. Переломы зубовидного отростка являются результатом воздействия сгибающих, разгибающих или ротационных нагрузок.
По классификации Андерсона и Алонсо выделяют три типа указанных переломов. 1-й тип (самый редкий) характеризуется отрывом зуба.
Наиболее распространенный 2-й тип переломов характеризуется переломом основания зуба на уровне его соединения с телом CII, и степень смещения считается высокой, если диастаз между отломками составляет 5 мм или они смещены под углом 11 градусов. При 3-м типе отмечается плоскость перелома проходит через тело CII.
Эти переломы возникают под влиянием сгибательных или разгибательных нагрузок, а также под влиянием осевых нагрузок или являются следствием переразгибания и растяжения. Они часто возникают при автомобильных авариях, падении или повешении. Им сопутствуют переломы других шейных позвонков, разрывы CI-CII межпозвонковых дисков, одно или двусторонние вывихи CI-CII, а также повреждения позвоночных артерий и черепно-мозговых нервов. При отсутствии вывихов повреждения спинного мозга возникают редко.
Переломы CIII-CVII чаще являются следствием тупой травмы, автомобильных аварий, ныряний и падений. Согласно классификации Аллена и Фергюсона эти переломы группируются по механизму их возникновения. Наиболее часто их относят к компрессионным и сгибательным.
Компрессионно-сгибательные травмы шейного отдела позвоночника, расположенные ниже II шейного позвонка, приводят к прогрессирующей неспособности задних отделов позвоночника выдерживать растяжение, а передних — компрессию.
Эти повреждения являются следствием переломов концевых пластинок позвонков и ведут к полному вывиху и раздроблению тел позвонков, а также к слабости заднего связочного аппарата. В результате вертикальных компрессионных повреждений возникают разрывы концевых пластинок тел позвонков. Менее тяжелые повреждения не сопровождаются значительными смещениями позвонков.
Однако при более значительных воздействиях костные фрагменты могут сместиться в сторону спинномозгового канала и повредить спинной мозг. Наиболее часто указанные повреждения отмечают на уровне CVI-CVII.
Субаксиальные травмы шейного отдела позвоночника вследствие растяжения возникают под действием сгибания или разгибания. Одновременное растягивание и сгибание приводит к повреждению заднего связочного аппарата.
В результате возможны одно- и двусторонние вывихи, подвывихи — со смещением суставных поверхностей по вертикали. При прогрессирующем смещении тела верхнего позвонка кпереди возможно сужение позвоночного канала и повреждение спинного мозга.
Повреждения спинного мозга возникают при уменьшении диаметра позвоночного канала до 13 мм и менее (в сагиттальной плоскости).
Растяжение и одновременное разгибание приводят к повреждению переднего связочного аппарата или переломам передней части тел позвонков, отчего расширяется передний межпозвонковый промежуток. По мере прогрессирования изменений происходит повреждение заднего связочного аппарата, что приводит к смещению тела вышележащего позвонка кзади.
Субаксиальные боковые сгибательные травмы шейного отдела позвоночника обусловлены односторонним асимметричным приложением силы со стороны головы. При этом на стороне воздействия возникает повреждение дужки позвонка, а на противоположной — повреждение связок. На стороне поврежденных связок возможно смещение как дужки позвонка, так и его суставных поверхностей.
Отрывные переломы остистых отростков (так называемые утиные переломы) являются сгибательными и возникают на уровне CII -TI позвонков. Наиболее часто перелом возникает на уровне CVII, но также часто поражаются CVI и TI.
Повреждения позвоночника следует подозревать после падения с высоты, автомобильной аварии или другой тяжелой травмы. Первая медицинская помощь должна быть оказана на месте происшествия.
Она заключается в иммобилизации позвоночника и транспортировке пострадавшего в травматологический стационар. При необходимости должны проводиться соответствующие реанимационные мероприятия и интенсивная терапия для поддержание основных жизненных функций пострадавшего.
Указанные мероприятия описаны в руководствах Американской хирургической ассоциации.
Анамнез и объективное исследование. После проведения необходимой интенсивной терапии и стабилизации состояния пациента следует собрать детальный анамнез и провести объективное исследование. При наличии повреждений лица, головы, шеи и живота возрастает вероятность сопутствующей травмы позвоночника.
Исследование позвоночника включает его пальпацию, при которой можно выявить локальную болезненность, асимметрию или патологическую подвижность остистых отростков. Следует провести тщательное неврологическое обследование пациента, включающее исследование чувствительности, двигательных функций и рефлексов.
Для оценки выраженности спинального шока следует исследовать тонус сфинктера заднего прохода и чувствительность в перианальной области.
Сохранность при первичном осмотре луковично-перепончатого (луковично-пещеристого) рефлекса свидетельствует об отсутствии спинального шока и о том, что неврологическая симптоматика вызвана повреждением спинного мозга. Отсутствие указанного рефлекса свидетельствует о наличии спинального шока.
Восстановление луковично-перепончатого рефлекса, наблюдаемое обычно через 24-48 ч, свидетельствует, что спинальный шок разрешился и неврологический дефицит обусловлен структурными изменениями спинного мозга.
Повреждения спинного мозга могут сопровождаться тотальным или частичным неврологическим дефицитом. Тотальный неврологический дефицит характеризуется отсутствием чувствительности и двигательной активности ниже уровня повреждения. При частичном неврологическом дефиците ниже места повреждения отдельные спинальные функции сохранены.
Выделяют четыре типа частичного неврологического дефицита.
- Наиболее частое центральное повреждение спинного мозга приводит к параличу рук и ног, а также к нарушению функций кишечника и мочевого пузыря. Восстановление функций более выражено в области нижних конечностей по сравнению с верхними.
- Передний спинальный синдром характеризуется сохранностью глубокой чувствительности и проприоцепции, но потерей двигательной активности и поверхностной чувствительности. Моторная функция практически не восстанавливается.
- Задний спинальный синдром характеризуется сохранением моторной функции и чувствительности, но потерей проприоцепции, глубокой баро- и болевой чувствительности.
- Синдром Броун-Секара — одностороннее повреждение спинного мозга, приводящее к потере двигательной активности с противоположной стороны, а также к потере кожной температурной чувствительности.
Изобразительные методы исследования. В отделении неотложной помощи необходимо выполнить рентген при травме шейного отдела позвоночника с включением уровня CVII-TI.
После стабилизации состояния больного необходимо выполнить полное рентгенологическое исследование шейного отдела позвоночника, включая рентгенографию в переднебоковой проекции, а также проекцию, позволяющую оценить состояние зуба осевого позвонка. Изучая рентгенограммы, следует оценить кости и мягкие ткани на предмет аномалий, а также правильность расположения позвонков.
В норме у взрослых расстояние от базиона (самой нижней точки переднего края большого затылочного отверстия) до зуба составляет 4 мм. Увеличение расстояния свидетельствует о вывихе в атланто-окципитальном суставе.
При увеличении расстояния между атлантом и зубом, выявляемого при исследовании рентгенограммы боковой проекции шейного отдела позвоночника, надо заподозрить нестабильность на уровне CI-CII позвонков. Ротационный подвывих на уровне CI-CII следует заподозрить при асимметрии суставных поверхностей осевого позвонка, выявляемой на рентгенограмме, выполненной через открытый рот.
Для выявления и оценки характера поражения мягких тканей и спинного мозга также можно использовать МРТ и КТ при травме шейного отдела позвоночника.
Некоторые пациенты не способны сообщить о появляющихся у них во время вправления вывихов шейных позвонков неврологических симптомах. Поэтому перед вправлением следует выполнять МРТ при травме шейного отдела позвоночника.
Скрытые переломы шейного отдела позвоночника лучше всего выявляют при КТ-исследовании.
Повреждения CI и CII шейных позвонков. Вывихи в атланто-окципитальном сочленении можно лечить либо иммобилизацией, либо путем спондилодеза затылочной кости и CII. При использовании вытяжения в петле следует избегать излишней дистракции.
При стабильных переломах мыщелков затылочной кости используют иммобилизацию в воротнике Шанца, при их нестабильности — иммобилизацию в головном фиксаторе Хало.
Взрывные переломы CI, а также переломы его передней дужки обычно лечат иммобилизацией в головном фиксаторе Хало, в случае хронической нестабильности и болевом синдроме показан остеосинтез CI-CII. Переломы задней дужки CI обычно являются стабильными и их можно лечить путем иммобилизации ортопедическим аппаратом.
Травматическая нестабильность CI-CII часто служит показанием к заднему остеосинтезу. При вывихе или ротационном подвывихе CI-CII показана репозиция вытяжением с последующим остеосинтезом или иммобилизацией в головном фиксаторе Хало.
Лечение переломов CII определяется не только типом перелома, но и наличием сопутствующего вывиха или деформации. При переломах зуба 1-го типа показана иммобилизация ортопедическим аппаратом.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При переломах 2-го типа, не сопровождающихся вывихом, также при переломах 3-го типа показана иммобилизация в головном фиксаторе Хало в течение 12 нед. Если при этом между CI и CII сохраняется смещение более 5 мм либо имеется смещение под углом или несращение, то показан задний остеосинтез.
При переломах перешейка CII, не сопровождающихся вывихом, показана иммобилизация в головном фиксаторе Хало. При наличии вывиха и переломов со смещением под углом показана репозиция с последующей иммобилизацией в головном фиксаторе Хало.
Если же возникает прогрессирующий неврологический дефицит и формирование грыжи межпозвоночного диска, то показана передняя декомпрессия и остеосинтез CII-CIII. При выраженном угловом смещении и вывихе показан задний остеосинтез CI-CII.
Повреждения CIII-CVII. При сгибательных компрессионных субаксиальных повреждениях, не сопровождающихся повреждениями среднего и заднего столбов, шейный отдел позвоночника остается стабильным, поэтому показана иммобилизация в головном фиксаторе Хало в течение 8-12 нед.
Однако при повреждении среднего и заднего столбов для предотвращения отсроченной деформации может потребоваться оперативное лечение. Хирургическое лечение заключается в передней корпорэктомии с корпородезом (фиксацией тел смежных позвонков).
При нестабильности и смещении отломков кзади также может потребоваться задний спондилодез.
При вертикальных компрессионных субаксиальных травмах шейного отдела позвоночника и отсутствии неврологического дефицита обычно показана иммобилизация фиксатором головы Хало. Если же имеется неврологический дефицит, то показана передняя декомпрессия со спондилодезом.
При дистракционных субаксиальных повреждениях шейного отдела позвоночника тактика лечения зависит от характера травмы — сгибательное оно или разгибательное. Дистракционные сгибательные повреждения нестабильны и часто сопровождаются формированием грыж дисков. Лечение заключается в точной репозиции и заднем спондилодезе.
Перед репозицией при наличии частичного неврологического дефицита и одно или двустороннего вывиха необходимо выполнить МРТ. При наличии дистракционного разгибательного повреждения и интактной задней продольной связки адекватным методом лечения будет иммобилизация фиксатором головы Хало.
Если же имеется повреждение задней продольной связки, то показана передняя декомпрессия со спондилодезом шейной пластиной.
Открытая стабилизация показана при боковых сгибательных субаксиальных травмах шейного отдела позвоночника, сопровождающихся повреждением связки и нестабильностью, а также смещением дужек.
Читайте также:


