Что такое абсцесс на позвоночнике после операции
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Спинальный эпидуральный абсцесс или эпидуральный абсцесс позвоночника – это абсцесс или, проще говоря, гнойник, который располагается в эпидуральном пространстве, то есть в позвоночном канале, где находится спинной мозг с его оболочками и нервными корешками. Наиболее частое расположение – грудной отдел позвоночника (около 50%), затем поясничный отдел (35%) и шейный (15%). Кроме того, по отношению к дуральному мешку (оболочке, покрывающей спинной мозг с нервными корешками), может располагаться сзади и спереди. Спинальный эпидуральный абсцесс часто бывает на фоне остеомиелита позвоночника или спондилита (воспаления тела позвонка с некрозом), дисцита (воспаления межпозвонкового диска), спондилодисцита (воспаления тела позвонка и межпозвонкового диска).
Классификация спинального эпидурального абсцесса.
Существует временная классификация спинального эпидурального абсцесса.
Выделяют следующие периоды:
- Острый (продолжительностью до 12-16 дней), который характеризуется наличием явного гноя в эпидуральном пространстве.
- Хронический (продолжительностью более 12-16 дней), характеризуется образованием грануляционной ткани в эпидуральном пространстве, может существовать несколько месяцев.
Симптомы эпидурального абсцесса позвоночника.
- Болевой синдром. Боль в позвоночнике обычно очень сильная. Может быть болезненность при постукивании по позвоночнику.
- Неврологическая симптоматика, которая заключается в поражении нервных корешков, а затем и спинного мозга (только если абсцесс находится выше 1-2 поясничных позвонков, так как ниже этих позвонков спинного мозга уже нет, а есть только нервные корешки). Проявляется в виде корешковых болей, онемения, снижения чувствительности, парезами (слабость в конечностях) вплоть до плегии (отсутствие движений в конечностях) и нарушением функции тазовых органов (мочевой пузырь и кишечник). При абсцессах на поясничном и грудном уровнях вышеописанные нарушения возникают в ногах, а при абсцессах на шейном уровне – в ногах и руках.
- Лихорадка (повышение температуры тела выше 37,0⁰), профузное потоотделение и сильный озноб.
- Послеоперационный спинальный эпидуральный абсцесс может проявляться только местной болью в области операции и неврологической симптоматикой, а остальные симптомы или минимально выражены или могут отсутствовать совсем, например, отсутствие лихорадки, лейкоцитоза в общем анализе крови и так далее.
Причины спинального эпидурального абсцесса.
- Чаще всего гематогенное распространение, то есть распространение с кровью (в 26-50% случаев). Возбудитель инфекции попадает непосредственно в эпидуральное пространство или же в позвонок или диск с последующим распространением в эпидуральное пространство.
- Чаще всего кожная инфекция (фурункул, абсцесс, карбункул, рожистое воспаление, флегмона и д.р.)
- Парентеральная инфекция, то есть после внутривенных вливаний, особенно при внутривенном употреблении наркотиков.
- Бактериальный эндокардит (воспаление внутренней оболочки сердца).
- Мочевая инфекция.
- Дыхательная инфекция (отиты, синуситы, пневмония).
- Зубной и глоточный абсцессы.
- Прямое распространение, то есть через местные ткани.
- Пролежни.
- Абсцесс поясничной мышцы.
- Проникающая травма (ранение брюшной или грудной полости, шеи).
- Глоточная инфекция.
- Медиастенит (воспаление средостения).
- Паранефральный абсцесс на фоне пиелонефрита (воспаления почек).
- После операций на позвоночнике.
- Открытая операция по поводу травмы позвоночника, грыжи диска и других дегенеративных заболеваний позвоночника.
- Закрытое вмешательство, например, установка люмбального наружного дренажа или эпидурального катетера для эпидуральной анестезии, люмбальная пункция.
Надо отметить, что открытые операции и закрытые вмешательства крайне редко вызывают инфицирование позвоночника.
- Недавняя травма спины.
- Неустановленный источник.
Сопутствующие хронические заболевания, которые сопровождаются нарушением иммунитета:
- Сахарный диабет.
- Внутривенное злоупотребление наркотиками.
- Хроническая почечная недостаточность.
- Алкоголизм.
- Рак.
- Повторные мочевые инфекции.
- ВИЧ.
- Бактерии:
- Чаще всего золотистый стафилококк (более 50% случаев).
- Аэробные и анаэробные стрептококки.
- Кишечная палочка.
- Синегнойная палочка.
- Пневмококки.
- Энтеробактер.
- Микобактерия туберкулеза (в 25% случаев спинальных эпидуральных абсцессов). Такие абсцессы обычно сочетаются с остеомиелитом позвоночника.
- Грибки:
- Криптококкоз.
- Аспергиллез.
- Бруцеллез.
- Паразиты: эхинококкоз.
- Множественные возбудители (около 10% случаев).
Диагностика эпидурального абсцесса позвоночника.
Методы диагностики эпидурального абсцесса позвоночника:
- Наличие симптоматики, которая описана выше.
- Общий анализ крови: в случае острого спинального эпидурального абсцесса часто бывает лейкоцитоз (повышение лейкоцитов) в среднем до 16,7х10 9 , при хроническом количество лейкоцитов обычно в пределах нормы, в среднем до 9,8х10 9 , СОЭ (скорость оседания эритроцитов) в большинстве случаев более 30 мм/ч.
- Посев крови на бактериальную флору полезен в некоторых случаях для определения возбудителя.
- Диаскинтет используют для исключения туберкулезного поражения позвоночника, заключается в постановке внутрикожной пробы, которая вызывает у лиц с туберкулезной инфекцией специфическую кожную реакцию, более эффективен, чем проба Манту.
- ПЦР диагностика на туберкулез (полимеразная цепная реакция), очень чувствительный метод, суть которого заключается в выявлении в исследуемом материале не самого возбудителя инфекции, а частички его ДНК.
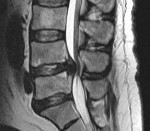
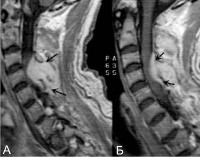
- МРТ (магнитно-резонансная томография) – метод выбора, обязателен при диагностике спинального эпидурального абсцесса, остеомиелита позвоночника и дисцита.
- КТ (компьютерная томография): в литературе есть описание обнаружения газа внутри позвоночного канала при спинальном эпидуральном абсцессе, но КТ более информативна для остеомиелита позвоночника, который часто сопровождает спинальный эпидуральный абсцесс.
Лечение спинального эпидурального абсцесса.
В случаях, когда неврологические нарушения отсутствуют до появления деформации позвоночника возможна консервативная терапия, суть которой заключается в применении антибиотиков и иммобилизации позвоночника шейным воротником, если инфекция в шейном отделе позвоночника и грудным или поясничным корсетами, если инфекция в соответствующих отделах позвоночника.
Если возбудитель и источник спинального эпидурального абсцесса неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!).
Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
После 3-4 недель лечения внутривенным введением антибиотиков обычно достаточно 4-недельного курса приема антибиотиков внутрь. При сопутствующем остеомиелите позвоночника курс внутривенного лечения антибиотиками может составлять 6-8 недель. На продолжительность курса лечения могут влиять повторные анализы СОЭ (в случае положительного эффекта СОЭ должна снижаться, хотя СОЭ снижается медленно) и картина МРТ. Во время лечения антибиотиками требуется иммобилизация позвоночника в среднем 6 месяцев.
Цели хирургичсекого лечения эпидурального абсцесса:
- Установление возбудителя (берется ткань для посева на бактериальную флору) и диагноза.
- Удаление гноя и грануляционной ткани в случаях сдавления нервных структур (развития стеноза позвоночного канала) и появления неврологического дефицита (пареза, плегии, нарушения функции тазовых органов, нарушения чувствительности) или стойкого болевого корешкового синдрома.
- Радикальная санация и стабилизация позвоночника.
В большинстве случаев спинальный эпидуральный абсцесс располагается кзади от дурального мешка, поэтому для доступа к нему необходима ламинэктомия или гемиламинэктомия – операция, при которой удаляется дужка позвонка или половина дужки соответственно (задние костные структуры позвонка). Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется. При сочетании эпидурального абсцесса, расположенного впереди дурального мешка, с остеомиелитом позвоночника показана радикальная санация, сопровождаемая реконструкцией передней части позвоночного столба титановыми кейджами и прочной фиксацией. То есть удаляются пораженные тела позвонков с межпозвонковыми дисками, вместо которых устанавливаются титановые импланты. Цель – избавиться от очага инфекции и добиться стабилизации позвоночника. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной инфекции.
Исходы эпидурального абсцесса позвоночника.
Летальные исходы эпидурального абсцесса наблюдаются в 18-23% случаев, но в основном у пожилых пациентов и пациентов с парализацией до операции ввиду развития осложнений, например, тромбоэмболии легочной артерии (ТЭЛА), сепсиса, пневмонии, урологической инфекции и других.
Улучшение выраженного неврологического дефицита встречается редко, даже если операция выполнена в первые 6-12 часов после его развития.
У молодых пациентов без неврологического дефицита исход обычно благоприятный.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.
Спинальный эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства. Проявляется острой болью в спине, трансформирующейся в корешковый синдром, появлением и прогрессированием парезов, тазовых расстройств и чувствительных нарушений в соответствии с топикой абсцесса. В ходе диагностики оптимальным является проведение МРТ спинного мозга, при отсутствии такой возможности — спинальной пункции и миелографии. Лечение состоит в как можно более ранней оперативной декомпрессии спинного мозга с дренированием абсцесса, проводимой на фоне массивной антибиотикотерапии.
- Причины спинального эпидурального абсцесса
- Симптомы спинального эпидурального абсцесса
- Диагностика спинального эпидурального абсцесса
- Лечение и прогноз спинального эпидурального абсцесса
- Цены на лечение
Общие сведения
Спинальный эпидуральный абсцесс — локальный гнойно-воспалительный процесс, возникающий в эпидуральном пространстве. Последнее представляет собой щель, располагающуюся между твердой (дуральной) спинальной мозговой оболочкой и стенками позвоночного канала. Эпидуральное пространство заполнено рыхлой клетчаткой и венозными сплетениями. По нему гнойное воспаление может распространяться в церебральном или каудальном направлении, занимая пространство, соответствующее нескольким позвоночным сегментам.

Причины спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является следствием попадания в субдуральное пространство инфекции. В качестве инфекционных агентов могут выступать стафилококки (50-60% случаев), стрептококковая инфекция, анаэробные микроорганизмы, специфические возбудители (например, палочка туберкулеза), грибы. Занос инфекции в эпидуральное пространство возможен гемато- и лимфогенным способом из существующих в организме удаленных инфекционных очагов, таких как фурункулез, заглоточный абсцесс, нагноившаяся киста средостения, инфекционный эндокардит, пиелонефрит, гнойный цистит, периодонтит, гнойный отит, пневмония и пр.
Спинальный эпидуральный абсцесс может возникнуть в результате распространения гнойного воспаления из рядом расположенных структур при остеомиелите или туберкулезе позвоночника, абсцессе поясничной мышцы, пролежнях, ретроперитонеальном абсцессе. Примерно до 30 % случаев эпидурального абсцедирования связаны с проникновением инфекции вследствие травмы позвоночника, например, перелома позвонка с вклинением его частей или осколков в клетчатку эпидурального пространства. Возможно образование посттравматической гематомы с ее последующим нагноением. В редких случаях спинальный эпидуральный абсцесс формируется как осложнение эпидуральной анестезии, люмбальных пункций или хирургических операций на позвоночнике.
Немаловажное значение в развитии абсцедирования имеет иммунокомпрометированное состояние организма больного, при котором проникающие в субдуральное пространство микроорганизмы не получают достойного отпора иммунной системы. Причинами снижения иммунного ответа могут быть пожилой возраст, хронический алкоголизм, наркомания, ВИЧ-инфекция, сахарный диабет и др.
Формирование абсцесса в спинальном эпидуральном пространстве сопровождается развитием ликвороциркуляторного блока и нарастающей компрессией спинного мозга. В отсутствие быстрой ликвидации абсцесса в спинном мозге на фоне сдавления происходят необратимые дегенеративные процессы, влекущие за собой формирование стойкого неврологического дефицита.
Симптомы спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс манифестирует соответствующей его локализации разлитой болью в спине, подъемом температуры тела до высоких цифр, ознобами. Отмечается локальная ригидность позвоночных мышц, болезненность перкуссии остистых отростков, положительные симптомы натяжения. Затем наступает 2-я стадия болезни — боль трансформируется в корешковый синдром, что сопровождается снижением сухожильных рефлексов в соответствии с уровнем поражения. На 3-ей стадии возникают парезы и тазовые нарушения, свидетельствующие о компрессии проводящих спинальных путей, зачастую наблюдаются парестезии. Переход в 4-ую стадию сопровождается быстрым нарастанием парезов вплоть до полных параличей, проводниковыми нарушениями чувствительности.
Неврологическая картина неспецифична. Периферические вялые параличи отмечаются на уровне локализации субдурального абсцесса, а ниже этого уровня определяются проводниковые расстройства: центральные параличи и сенсорные нарушения. В проекции абсцесса на поверхности спины может наблюдаться гиперемия кожи и отечность подлежащих тканей.
Скорость развития клиники в соответствии с указанными выше стадиями вариативна. Острый субдуральный абсцесс характеризуется формированием параличей спустя несколько суток от дебюта болезни, хронический — через 2-3 недели. При хроническом абсцессе высокая лихорадка зачастую отсутствует, чаще наблюдается субфебрилитет. Трансформация острого абсцесса в хронический сопровождается снижением температуры тела и некоторой стабилизацией клиники, иногда уменьшением выраженности симптомов спинальной компрессии. Течение хронического абсцесса представляет собой смену обострений и затуханий клинических симптомов.
Диагностика спинального эпидурального абсцесса
Неспецифичность симптомов и данных неврологического статуса не позволяют неврологу и нейрохирургу достоверно диагностировать спинальный субдуральный абсцесс. Заподозрить его можно при наличии инфекционного процесса в области позвоночного столба или удаленного очага гнойной инфекции. При остром процессе возникают соответствующие изменения в клиническом анализе крови (ускорение СОЭ, лейкоцитоз), хронический абсцесс характеризуется слабой выраженностью островоспалительных изменений крови. Данные о характере возбудителя может дать бакпосев крови.
Проведение рентгенографии позвоночника помогает выявить или исключить остеомиелит и туберкулезный спондилит. Люмбальная пункция возможна только при расположении абсцесса выше нижнегрудных сегментов. Поражение ниже грудного уровня является противопоказанием для ее проведения, поскольку существует опасность внесения пункционной иглой инфекции в арахноидальное пространство с развитием гнойного менингита. В таких случаях возможна субокципитальная пункция.
Люмбальную или субокципитальную пункцию совмещают с проведением соответственно восходящей или нисходящей миелографии. Последняя выявляет экстрадуральное (частичное или полное) сдавление спинного мозга, однако малоинформативна в отношении дифференциации вызвавшего компрессию объемного образования, т. е. не может различить абсцесс, гематому и опухоль спинного мозга. Наиболее надежным и безопасным способом диагностировать спинальный субдуральный абсцесс является проведение КТ, оптимально — МРТ позвоночника.
Лечение и прогноз спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является показанием к срочному хирургическому вмешательству. Проводится декомпрессия спинного мозга путем ламинэктомии и дренирование субдурального пространства. При наличии остеомиелита в ходе операции производится удаление нежизнеспособных костных тканей с последующей фиксацией позвоночника. Своевременно проведенная операция предотвращает развитие парезов или уменьшает их степень.
Антибиотикотерапия начинается эмпирически (до получения результатов бакпосева) еще на стадии предоперационной подготовки с парентерального введения препаратов широкого спектра (амоксициллина, рифампицина, ванкомицина, цефотаксима), их комбинации или комбинированных антибактериальных препаратов (например, амоксициллин+клавулановая кислота). Затем переходят на пероральный прием антибиотиков. Продолжительность лечения антибиотиками составляет от 1 до 2 мес. При диагностике туберкулеза проводится консультация фтизиатра и назначается противотуберкулезная терапия.
От 18% до 23% случаев субдурального абсцесса спинного мозга заканчиваются смертельным исходом в результате сепсиса, ТЭЛА и др. осложнений. Наиболее неблагоприятный прогноз у пожилых пациентов при осуществлении хирургического вмешательства после развития параличей. При ранней диагностике и проведении оперативного лечения до возникновения парезов прогноз благоприятный. После операции отмечается остановка прогрессирования неврологических нарушений. Однако при выраженном характере неврологического дефицита его регресс не происходит даже в случаях, когда оперативное лечение проводилось в первые 6-12 ч его появления.
Эпидуральный абсцесс – это гнойный воспалительный процесс в спинномозговом пространстве, ограниченный плотными стенками от окружающих структур. Заболевание резко ограничивает движения, надолго приковывая человека к постели. Высокая опасность летального исхода.

Что такое и причины развития
Спинальный абсцесс эпидурального пространства представляет собой воспаление с очаговым скоплением гноя.
Локализуется между твердой оболочкой спинного мозга и стенкой позвоночного столба, где находится рыхлая клетчатка, множество венозных сосудов. Это повышает риск распространения бактериальной флоры в другие отделы.
Обычно спинальный эпидуральный абсцесс локализуется в среднегрудном отделе, реже обнаруживают очаги в поясничной области. Появляется преимущественно в пожилом возрасте. Поражение шейного отдела нехарактерно, отмечается на фоне выраженного иммунодефицита.
Классификация форм болезни:
- острая стадия – симптомы развития эпидурального абсцесса возникают внезапно, длятся 14-16 дней;
- хроническая форма – длится более 30 дней, характеризуется разрастаниями грануляционной ткани вокруг гнойного инфильтрата.
Код диагноза по МКБ-10 – G06.2.
Основная причина патологии – попадание инфекции в субдуральное, затем в эпидуральное пространство. Возбудители — стафилококковая группа, стрептококки, анаэробные микроорганизмы, грибки.
Факторы, влияющие на возможность развития абсцесса:
- остеомиелит позвоночника;
- спондилит с некротическими изменениями;
- воспалительные явления межпозвоночных дисков хронического генеза с протрузией, сочетание со спондилитом повышает риск образования эпидурального типа абсцесса в случае присоединения вторичной гематогенной инфекции;
- туберкулез костной ткани;
- фурункулы на коже спины, независимо от глубины расположения гнойного стержня;
- хроническая нелеченная урогенитальная инфекция;
- эмпиема плевры легкого, пневмония;
- гнойные процессы зубного ряда, перидонтит могут провоцировать эпидуральное нагноение;
- ретроперитонеальный абсцесс;
- гнойники поясничных мышц провоцируют нагноение костной ткани хребтов при образовании свищевых ходов;
- нагноение средостенной кисты;
- паранефральный или паравертебральный абсцесс;
- постоперационные осложнения, проникающие ранения спины, особенно при вклинивании осколков, инородных тел;
- иногда этиология гнойника связана с нарушением правил асептики после эпидуральной анестезии, люмбальных пункций;
- иммунодефицитные состояния на фоне основного заболевания: сахарный диабет, ВИЧ-инфекция, инъекции наркотических веществ, алкоголизм, ХПН, онкологические патология, химиотерапия.
Абсцесс в эпидуральном пространстве возникает у одного человека из 15-20 тысяч. Болезнь приводит к тяжелым последствиям, высок риск инвалидизации, сепсиса, летального исхода.



Симптомы патологии и методы диагностики
Симптомы абсцесса в эпидуральной области:
- разлитая боль пораженном отделе спины, интенсивность ощущений не меняется в течение дня и ночи;
- гипертермия, температура поднимается до 39-40 градусов;
- резкая слабость, вплоть до потери сознания;
- отек с локализацией в пораженном абсцессом в эпидуральном отделе при сильном воспалении;
- локальная ригидность мускулатуры позвоночника;
- при перкуссии отмечается боль на остистых отростках;
- прогресс эпидурального заболевания проявляется неврологическими симптомами — корешковым синдромом со снижением сухожильных рефлексов;
- парезы, парестезии, параличи на уровне очага нагноения;
- нарушения проводниковой чувствительности ниже уровня поражения;
- сбои в работе тазовых органов – недержание мочи, запоры сменяются диареей.
Для точного диагноза и назначения схемы лечения эпидурального абсцесса проводят комплексное обследование:
- осмотр врача – невролога, нейрохирурга, хирурга-ортопеда;
- анализ крови – лейкоцитоз, повышенный показатель СОЭ диагностируется на остром этапе развития патологии;
- анализ мочи – мутный цвет, лейкоцитурия, бактериурия при нефрогенном генезе;
- при бактериальном посеве крови можно получить данные о возбудителе абсцесса эпидурального вида;
- рентгенографическое исследование позвоночника в прямой и боковой проекции позволяет дифференцировать болезнь с другими патологиями;
- люмбальная пункция, еслим очаг расположен выше нижегрудных сегментов — опасность прокола иглой ниже может вызвать бактериальный менингит. Из-за высокого риска способ по возможности не используют, заменяя его субокципитальной пункцией под контролем рентгена, миелографии;
- миелография с контрастом определяет точные очаги остановки циркулирующей спинномозговой жидкости;
- компьютерная томография для определения плотности кости в очаге эпидурального поражения;
- МРТ позвоночника – безопасная, информативная, достоверная и точная визуализация абсцесса с уточнением размера, формы, толщины стенок гнойника, плотности, наличия расщеплений в костных структурах.
По результатам обследования и сопоставления их с клиникой патологии лечащий врач определяет дальнейшие действия, дает рекомендации относительно оперативного вмешательства.
Насколько опасен гной находящийся в позвоночнике
Абсцесс, образовавшийся в эпидуральной области в позвоночном столбе грозит серьезными последствиями.
Опасные осложнения нарыва:
- сепсис – заражение крови с высоким риском летального исхода;
- болевой синдром постоянного характера;
- из-за процессов в эпидуральной полости обездвиживание рук, ног или полный паралич;
- гной может распространиться нисходяще, вызывая нарушения нервной регуляции с провокацией отсутствия рефлексов выделительной системы, реакций на позывы;
- риск развития ТЭЛА;
- гной в позвоночнике вызывает расплавление костной, мышечной тканей, грозит развитием контрактур, резкого ограничения движений в пораженном участке даже после излечения по причине замещения рубцовой тканью;
- восходящее распространение бактериальной инфекции грозит поражением головного мозга с тяжелыми последствиями для здоровья, жизни.
Диагностика и вовремя начатое лечение помогают предотвратить последствия абсцесса в эпидуральной области.
Особенности лечения
Лечение спинального эпидурального гнойника комплексное:
- срочная операция по иссечению нарыва;
- обширная антибактериальная терапия;
- реабилитация под присмотром врача.
В реабилитационный период после абсцесса важно придерживаться правильного питания, чтобы стимулировать восстановление организма, запуск работы иммунной системы, разгрузку ЖКТ.



Эмпирическое назначение препаратов из аптеки начинается до получения результатов бактериального посева на определение возбудителя и чувствительности к антибиотикам.
Из-за необходимости экстренного хирургического вмешательства пациентам с эпидуральным расположением абсцесса назначают антибактериальные медикаменты широкого спектра парентерально:
- цефалоспорины;
- защищенные пенициллины;
- аминогликозиды;
- фторхинолоны.
Обычно при абсцессе применяют сочетание нескольких антибиотиков, после операции и восстановления организма переходят на пероральные формы лекарств. Антибиотикотерапия длится на протяжении минимум 2-3 месяцев во избежание рецидива, для профилактики внутрибольничной инфекции, защиты период восстановления иммунной системы.
В качестве вспомогательной терапии эпидуральной зоны применяют:
- противовоспалительные, обезболивающие средства – Дексаметазон, Кетолонг;
- миорелаксанты – Мидокалм;
- физиотерапию для восстановления опорно-двигательных функций – лечебный массаж, ЛФК.
Консервативная терапия применяется в комплексе с оперативным вмешательством. Невозможно устранить абсцесс медикаментами из аптеки.
В ходе оперативного вмешательства для устранения абсцесса в эпидуральном пространстве проводят такие манипуляции:
- обработка операционного поля антисептиками;
- декомпрессия спинномозгового канала методом ламинэктомии с удалением капсулы гнойника, части пораженного позвонка;
- хирург иссекает отмершие участки эпидуральных тканей, гнойных грануляций с протезированием костных структур;
- дренирование субдурального пространства.
В завершение позвоночник фиксируется, пациента переводят в палату интенсивной терапии.
В постоперационном периоде после эпидурального вида абсцесса стоит соблюдать щадящую диету.
В рационе должны присутствовать протертые каши, овощи на пару, нежирные сорта рыб, отварное мясо кролика, индюшки, курицы.
Важно соблюдать питьевой режим, но при внутривенных инфузиях количество воды стоит согласовать с врачом во избежание развития отеков, учитывая постельный режим после операции.
Когда можно садиться после операции и прогноз заболевания
После операции по удалению абсцесса эпидурального пространства садиться можно не ранее, чем через 2 месяца. Первое время можно сидеть 10-15 минут, постепенно увеличивая периоды. Запрещается сразу вставать на ноги и пытаться ходить, даже при помощи посторонних.
Летальный исход наступает у 20-25% заболевших. Из-за распространения абсцесса эпидуральной области спины в пожилом возрасте статистика полностью восстановившихся людей неутешительна. 15-20% выздоравливают, у 50-60% остаются нарушения двигательной функции.
Читайте также:


