Что означает термин остеохондроз
Содержание
- 1 Этиология, патогенез
- 2 Анатомо-клиническая периодизация
- 3 Диагноз
- 4 Лечение
- 5 Прогноз
Этиология, патогенез
Этиология Остеохондроза недостаточно выяснена. Наибольшее значение придают наследственной предрасположенности, возрастным изменениям в межпозвонковых дисках, их острой или хронической травме, нарушениям сегментарного кровообращения. В патогенезе Остеохондроза важную роль играют изменения пульпозного ядра, в частности его дегидратация. Последняя ведет к потере диском амортизационных функций, изменению условий нагрузки на фиброзное кольцо и к его постепенному разрушению.
Анатомо-клиническая периодизация
В развитии О. различают несколько периодов. Каждый из них характеризуется определенными анатомо-морфол. изменениями в диске, смежных телах позвонков и в межпозвонковых суставах. В первом периоде образуются трещины во внутренних слоях фиброзного кольца и в студенистом ядре. Последнее начинает проникать в эти трещины и раздражать нервные окончания в периферических слоях фиброзного кольца и в сдавленной задней продольной связке. Клинически этот период проявляется болями в пораженном отделе позвоночника, более или менее постоянными (люмбалгия, цервикалгия), либо прострелами — люмбаго (см.). Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром (см. Периартрит), синдром передней лестничной мышцы (см. Лестничной мышцы синдром), синдром грушевидной мышцы (см. Пириформис-синдром), синдром судорожного стягивания икроножных мышц — крампи, боли в области сердца и т. д.
Второй период связан с дальнейшим разрушением фиброзного кольца и ухудшением фиксации позвонков между собой. Появляется несвойственная позвоночнику подвижность — псевдоспондилолистез в поясничном отделе, подвывих — в шейном. В целом это состояние характеризуется как нестабильность позвоночника. В клин, картине преобладают боли в том или ином отделе позвоночника, усиливающиеся при неудобных или длительно сохраняемых позах, чаще физических нагрузках, ощущение дискомфорта.
Затем следует период разрыва фиброзного кольца (третий период). Студенистое ядро выдавливается (пролабирует) за пределы фиброзного кольца, и образуется грыжа диска. Пролабирование происходит чаще в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосуды, спинной мозг (см. Дискоз), что раздражающе действует на рецепторы задней продольной связки. Патол, импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует и импульсация из соответствующих межпозвонковых суставов, в к-рых развивается дистрофический процесс в условиях сближения смежных позвонков и возникает Спондилоартроз (см.). Клин, синдром в этот период характеризуется то выраженной фиксированной деформацией пораженного отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией что сопровождается более четкими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга.
Четвертый (заключительный) период характеризуется распространением дегенеративного процесса на желтые связки, межостистые связки и другие образования позвоночника. Продолжается процесс уплощения межпозвонкового диска, в нем начинается рубцевание и в конечном счете может наступить его фиброз. Продолжается развитие деформирующего артроза в межпозвонковых и унковертебральных (полулунных) суставах. Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке, между желтыми связками и твердой оболочкой спинного мозга развиваются рубцы. Клин, картина в этот период может быть достаточно пестрой, поскольку отдельные диски поражены в разной степени. При неосложненном течении О. фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. О. на разных стадиях может сочетаться с проявлениями деформирующего спондилеза (см.).
Неврологические проявления в какой-то степени зависят от периода О., а также развиваются в связи с рядом иных вертебральных и особенно экстравертебральных факторов. В течении заболевания различают стадии обострения и ремиссии. Стадия обострения, в свою очередь, делится на фазу прогрессирования, стационарную фазу и фазу регрессирования. В острой стадии возникают острые боли с последующей иррадиацией в руку, поясницу или ногу. Компрессионные синдромы, формирующиеся на поясничном уровне чаще за счет разрыва диска, обусловлены сдавлением корешков (см. Радикулит), дополнительных радикуломедуллярных артерий (см. Спинной мозг). Синдромы сдавления на шейном уровне чаще формируются за счет задних и заднебоковых унковертебральных разрастаний и обусловлены сдавлением корешков спинномозговых нервов и позвоночной артерии с ее симпатическим позвоночным сплетением (см. Барре — Льеу синдром).
Для шейного О. характерны боли сдавливающего, рвущего, иногда жгучего характера, локализующиеся в шее, затылке, в области плеча и лопаток. Наряду с этим могут наблюдаться нарушения чувствительности и двигательные расстройства в зоне иннервации соответствующих шейных корешков. Шейная миелопатия (см.), возникающая при нарушении кровообращения в спинном мозге, чаще всего проявляется синдромами амиотрофического бокового склероза (см.) или спинального глиоза.
При грудном О. вертеброгенные, в частности дискогенные корешковые и спинальные, синдромы наблюдаются редко. Межреберные невралгии чаще возникают в результате других патол, процессов (опоясывающего лишая, опухоли позвоночника и др.). При грудной, так же как и при нижней шейной локализации О. могут быть псевдоангинозные боли в области сердца за грудиной с типичной иррадиацией.
При поясничном О. наиболее частыми неврол, проявлениями являются боли (люмбалгии), люмбаго (прострел), корешковые боли и расстройства чувствительности в ногах, часто снижение сухожильных рефлексов и вегетативно-трофические расстройства. В нек-рых случаях возможны синдромы поражения эпиконуса, конуса, конского хвоста.
Рефлекторные проявления О. формируются во всех периодах О. и наиболее часто выражаются следующими синдромами. 1. Вертебральные синдромы — острые шейные или поясничные боли (прострелы), подострые или хрон, боли (цервикалгия и люмбалгия) с нередкой контрактурой паравертебральных мышц и изменением физиол, изгибов. К ним относится и пояснично-тазобедренная разгибательная ригидность (фиксированный лордоз и ограничение сгибания в тазобедренных суставах), а на шейном уровне — вынужденное положение головы за счет асимметричной контрактуры позвоночных мышц, как нижнешейных, так и верхнешейных, особенно нижней косой мышцы головы. Болезненны капсулы межпозвонковых суставов, а на шейном уровне — и места прикрепления лестничных мышц к поперечным отросткам позвонков (надэрбовские точки). 2. Синдромы контрактуры мышц, начинающихся на позвоночнике и прикрепляющихся к другим костям, напр, скаленус-синдром или пириформис-синдром. 3. Синдромы контрактуры мышц плечевого пояса, таза или конечностей — мышечно-тонические, цервико- и пельвиомембральные; напр., синдром плечелопаточного периар-троза (с конт.рактурой мышц, приводящих плечо, — грудных и большой круглой). 4. Рефлекторные нейроваскулярные синдромы, чаще с вазоспазмом и реже с вазодилатации. Проявляются чувством зябкости и парестезиями в конечности, изменением ее окраски, отечностью. Сюда следует включить и подгрушевидный синдром перемежающейся хромоты: боли в ноге, усиливающиеся при ходьбе (за счет вазоспастической ишемии ноги при воздействии напряженной грушевидной мышцы на симпатические волокна нижней ягодичной артерии и седалищного нерва). К данной группе относится и упомянутый выше синдром позвоночной артерии. На грудном уровне дискогенные компрессионные синдромы редки, а вертеброгенные боли в грудной клетке (синдром передней грудной стенки, лопаточно-реберный и другие болевые синдромы) обусловлены чаще раздражением капсул позвоночно-реберных и поперечно-реберных суставов.
Диагноз
Диагностика О. и его синдромов в типичных случаях не представляет особых трудностей, но требует полного неврологического, ортопедического и рентгенологического обследования. При обследовании больного выявляют особенности позы, в частности наличие анталгических наклонов туловища, напряжение мышц спины, болезненные точки при пальпации, ограничение движений. Для диагностики грыжи диска показана спинномозговая пункция (см.), при синдроме позвоночной артерии и миелопатии производят вертебральную ангиографию (см.) и венографию позвоночного сплетения (см. Флебография) .
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.
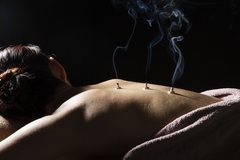





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы

Что такое распространенный остеохондроз?
Симптомы
Симптомы распространённого остеохондроза зависят от степени и локализации дегенеративных изменений. Например, остеохондроз поясничного отдела позвоночника может привести к симптомам, ощущающимся в поясничной области, ягодицах, тазу, бёдрах, ногах, стопах и пальцах стоп. Самые распространённые симптомы, вызванные изнашиванием суставов и компрессией нервных корешков, включают:
- тупую боль и скованность;
- хроническую боль в шее и/или поясничной области;
- боль, идущую по ходу сдавленного нерва;
- усталость;
- мышечную слабость или скованность;
- онемение или покалывания в конечностях.
Причины
Когда структуры позвоночника начинают изнашиваться, могут возникнуть другие проблемы с позвоночником.
Распространённые осложнения, связанные с остехондрозом, включают:
- протрузию или грыжу межпозвонкового диска;
- стеноз (сужение) позвоночного канала;
- костные разрастания или остеофиты;
- спондилолистез;
- дегенеративную болезнь дисков.
В некоторых случаях остеохондроз может являться результатом других заболеваний позвоночника, таких как артрит позвоночника, который приводит к дегенерации позвонков и суставов. Ваш врач может определить причину остеохондроза, рассмотрев Ваши КТ- или МРТ-снимки.
Остеохондроз — это общий, универсальный термин, который часто используется для описания различных типов дегенеративно-дистрофических изменений в позвоночнике. Более узко этот термин используется для описания естественных возрастных изменений в позвоночнике. Иными словами, важно понимать, что остеохондроз — это не клинический диагноз, а описательный термин. Для того, чтобы идентифицировать причину Вашей хронической боли в шее, пояснице или других связанных с позвоночником симптомов, Вам необходимо посетить врача для определения настоящей причины Вашего дискомфорта.
Осложнения остеохондроза
Ниже перечислены наиболее распространённые осложнения остеохондроза, которые чаще всего развиваются у людей с возрастом после того, как позвоночник перенёс годы эксплуатации:
- Дегенеративная болезнь дисков — изнашивание одного или более межпозвонковых дисков, которые в норме амортизируют трение между позвонками. Это состояние характеризуется ослаблением дисков и образованием грыжевых выпячиваний, что может привести к сдавлению близлежащих нервных корешков и даже (в редких случаях) спинного мозга.
- Дегенеративные изменения дугоотростчатых суставов (спондилоартроз) — это артрические поражение одного или нескольких дугоотростчатых (фасеточных) суставов, которые соединяют смежные позвонки. Наличие этой распространённой формы остеоартрита означает, что хрящ, покрывающий дугоотростчатые суставы, стёрся, что привело к болезненному контакту между костями. При дегенеративном поражении дугоотростчатых суставов имеется большая вероятность формирования костных разрастаний (спондилез).
- Стеноз (сужение) позвоночного канала — постепенное сужение позвоночного канала, связанное со сдавлением спинного мозга и нервных корешков в местах, где они входят в позвоночный столб и покидают его. Сужение позвоночного канала обычно вызывается другими типами остеохондроза, такими как спондилез или грыжи межпозвонковых дисков.
По локализации распространённый остеохондроз может быть шейным, грудным, поясничным и смешанным. Симптомы остеохондроза различаются в зависимости от локализации.
Симптомы шейного остеохондроза включают:
- скованность и боль в шее и плечах, особенно после пробуждения;
- проблемы с координацией и замедление рефлексов;
- слабость в мышцах;
- покалывания и онемение в плечах, руках, кистях и пальцах рук.
- головные боли, головокружения, скачки артериального давления
Тяжёлый остеохондроз — это медицинский термин, указывающий на наличие серьёзных дегенеративно-дистрофических изменений в шейном , грудном или поясничном отделах позвоночника. Тяжёлый остеохондроз может привести к специфическим состояниям, таким как межпозвонковые грыжи, спондилоартроз , костные разрастания (спондилез). Лечение болезненных симптомов этих состояний требует точного диагноза и персонализированного лечебного плана.
Некоторые распространённые симптомы, которые, как правило, связывают с тяжёлым остеохондрозом, включают:
- хроническая боль в позвоночнике;
- скованность и боль, особенно при попытке встать;
- ощущение, что кости трутся друг о друга;
- боль, которая распространяется по зоне иннервации нерва;
- неожиданная мышечная слабость и усталость;
- снижение рефлексов и моторных навыков;
- онемение или покалывания в конечностях;
- симптомы ишиаса.
Диагностика
Воспаление или скованность могут привести к тому, что некоторые движения шеи и поясницы, которые в здоровом состоянии Вы можете выполнить с лёгкостью, Вы выполняете с трудом или через боль. Таким образом, проверка диапазона движений также является частью диагностики. Ваш врач может проверить рефлексы на руках и ногах. Снижение рефлекторного ответа может говорить о компрессии или повреждении нерва.
В большинстве случаев остеохондроз подтверждается с помощью одного или нескольких диагностических тестов. Рентген может выявить наличие костных разрастаний (остеофитов) или патологию дугоотростчатых суставов. Компьютерная томография (КТ) предоставляет более детализированное поперечное отображение структур позвоночника, что особенно полезно для диагностики стеноза позвоночного канала. С помощью магнитно-резонансной томографии (МРТ) можно получить наиболее детализированное изображение, на котором будет видна степень дегенерации позвонков или дугоотростчатых суставов, равно как и патология мягких тканей (дисков, связок, нервных структур). Мы рекомендуем делать МРТ пораженного отдела позвоночника на высокопольных аппаратах.
Лечение
Лечение остеохондроза лучше начинать при появлении первых симптомов. На этой стадии поможет разумный режим труда и отдыха, гимнастика. На поздних стадиях лечение должно быть комплексным и эффективным, так как иначе процесс будет прогрессировать дальше. Применение безнагрузочного вытяжения позвоночника, различных видов массажа, гирудотерапии позволяет убрать почти все симптомы осложненного остеохондроза. Так как межпозвонковый диск самый большой орган в человеческом организме практически лишенный кровоснабжения, то изменения в нем имеют часто необратимый характер. Поэтому специальную гимнастику придется выполнять всю оставшуюся жизнь. Однако, хорошей новостью является то, что выполнение гимнастики позволит поддержать не только позвоночник, но и Ваше сердце, сосуды и другие органы в работоспособном состоянии надолго. Из постоянных видов спорта предпочтительней плавание.
Многие из нас знакомы с болью в спине, которая на долгое время нарушает привычную жизнь. Хотя причиной может быть травма, неврологические заболевания или пороки развития позвоночного столба, нередко провокатором неприятных ощущений становится остеохондроз поясничного отдела позвоночника. Это дегенеративное заболевание может возникать даже в молодом возрасте, начальные его проявления можно выявить даже у подростков и школьников, но основная масса пациентов – люди после 40 лет. Изменения позвоночного столба, связанные с остеохондрозом, могут возникать в любом отделе, начиная от шейного, заканчивая поясничным и крестцово-копчиковым. Но самой распространенной формой, приносящей пациентам массу неприятных и болезненных ощущений, становится остеохондроз поясничного отдела. Что это за патология, что для нее характерно и всегда ли боль в пояснице говорит именно об этом заболевании.
Остеохондроз поясничного отдела: в чем суть патологии?
Причины остеохондроза позвоночника
Наши позвоночные диски начинают постепенно деформироваться и изменяться, когда нам исполняется примерно 20 лет. Постепенное уменьшение жидкости внутри тела диска приводит к уменьшению размера пространства между позвонками (хондроз). Это означает, что диск больше не может функционировать в качестве амортизатора, и напряжение в передней и задней продольных связках позвонков изменяется. В результате на позвоночные суставы накладывается гораздо большая нагрузка, которая возрастает год от года. Связки позвоночника располагаются неправильно и неравномерно натягиваются, а подвижные сегменты позвоночника постепенно становятся нестабильными. Спинной сегмент обычно состоит из двух соседних тел позвонков и диска между ними. Верхние и нижние концевые пластины в теле позвонка подвергаются большему стрессу, постепенно развиваются зоны утолщения (склероз) и гребни на границах (спондилофиты). Из-за подобных изменений в дальнейшем формируется вся клиническая картина заболевания.
Практически любая форма заболевания проявляется в виде мучительной боли в спине, на которую трудно повлиять и которая захватывает определенный сегмент позвоночника (начиная от шеи и заканчивая нижней частью спины и крестцом). Симптомы остеохондроза поясничного отдела позвоночника могут оставаться ограниченными только позвоночником (в зоне поясницы) или распространяться на ноги, если они исходят из поясничного отдела позвоночника, или рук, если они исходят из шейного отдела позвоночника.
Симптомы могут возникнуть во время отдыха, напряжения или привычных действий. Могут быть корешковые симптомы, вызванные сдавлением, раздражением в области нервного корешка, или псевдорадикулярные симптомы, если причина в фасеточном суставе или прилегающей мускулатуре. Часто остеохондроз поясничного отдела сочетается с поражениями и других областей – грудного, шейного отделов – тогда симптоматика будет шире. Другими словами, дискомфорт и боль провоцирует не только один сегмент, который поврежден, а сразу несколько областей остеохондроза. Заболевание имеет волнообразное течение с периодами обострений (симптомы могут серьезно мешать привычной жизни) и временных ремиссий, когда проявления уменьшаются или почти исчезают. Но любые факторы, физические или психические, могут привести к внезапному рецидиву.
Как диагностируется остеохондроз позвоночника?
Основу диагностики составляет изучение истории болезни пациента и его жалоб, физический осмотр с выявлением типичных симптомов и неврологический осмотр. Сегодня врачи все чаще склоняются к выполнению инструментальной диагностики, так как под маской остеохондроза нередко скрываются другие патологии.
Так, среди пациентов, страдающих от постоянной боли в спине и планирующих оперативное вмешательство для устранения болевого синдрома, здоровье костей является важным фактором. Если у пациента будет обнаружена низкая плотность костной ткани до операции, это может повлиять на план лечения остеохондроза до, во время и после процедуры. Исследование, проведенное в Hospital for Special Surgery (HSS) в Нью-Йорке, показало, что компьютерная томография поясничного отдела позвоночника до операции показала, что у значительного числа пациентов была низкая плотность кости, которая ранее не диагностировалась.
Почти у половины из почти 300 протестированных пациентов был диагностирован остеопороз или его предшественник – остеопения. Особенно актуально это учитывать в возрасте старше 50 лет. Распространенность низкой минеральной плотности костей в этой группе составляла 44%, а у 10,3% был диагностирован остеопороз. Низкая плотность костной ткани является известным фактором риска переломов позвонков, и такое состояние может стать отягощающим фактором в лечении остеохондроза.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Читайте также:


