Что обеспечивает стабильность позвонков относительно друг друга
1 Врач-анестезиолог, отделение общей анестезиологии, Кливлендский клинический фонд, Кливленд, Огайо, США.
Внешние анатомические ориентиры спины позволяют идентифицировать подлежащие структуры. Остистый отросток СІІ определяется непосредственно ниже затылочного бугра. Границу между шейным и грудным отделом позвоночника легко определить, пропальпировав остистый отросток СVII, который называют выступающим позвонком (vertebra prominens).
Позвоночник, состоящий из 33 позвонков, по анатомическим признакам делится на 5 отделов: шейный, грудной, поясничный, крестцовый и копчиковый. Как можно заметить на рис. 16-1, позвоночник не занимает строго вертикальное положение, а изогнут в сагиттальной плоскости: в шейном и поясничном отделах изгибы обращены выпуклостью вперед, а в грудном и крестцовом отделах -выпуклостью назад. При спинномозговой анестезии это имеет практическое значение, позволяя предсказать влияние гравитации и положения тела больного на распространение раствора местного анестетика.
Позвонки, независимо от принадлежности их к какому-либо отделу позвоночника, имеют общий план строения, знание которого необходимо для правильного введения иглы при спинномозговой или эпидуральной анестезии (рис. 16-2). Структурной основой позвонка является его тело. Тела смежных позвонков вместе с расположенным между ними межпозвоночным диском соединяются и удерживаются мощными фиброзными тяжами — передней и задней продольными связками (рис. 16-3), которые обеспечивают стабильность позвоночника вентрально. Костные структуры и связочный аппарат формируют позвоночный канал и обеспечивают дорсальную стабильность позвоночника. Кзади от тела позвонка находятся две пластинки, которые прикрепляются к телу с помощью пары ножек. Пластинки соединяются и сливаются между собой по срединной линии. Овальное отверстие, ограниченное ножками и пластинками, называется позвоночным отверстием. Прилежащие друг к другу позвоночные отверстия формируют позвоночный канал, который является вместилищем спинного мозга, его оболочек и сосудов. Каждая ножка позвонка имеет две вырезки, нижнюю и верхнюю. Нижняя вырезка глубже, чем верхняя. При соединении смежных позвонков друг с другом нижняя и верхняя вырезки образуют справа и слева межпозвоночное отверстие, через которое выходит соответствующий спинномозговой нерв. Верхние и нижние суставные отростки смежных позвонков образуют дугоотростчатые (или межпозвоночные) суставы. Латеральнее от дугоотростчатого сустава располагается поперечный отросток, который служит местом для прикрепления мышц. Остистые отростки выступают по средней линии спины и соединяются связками, которые обеспечивают стабильность по задней поверхности позвоночника.
Самой поверхностной (и самой задней) является надостистая связка, соединяющая верхушки остистых отростков.

Рис. 16-1. Позвоночный столб. (Из: Waxman S. G., deGroot J. Correlative Neuroanatomy, 22nd ed. Appleton & Lange, 1995. Воспроизведено с изменениями, с разрешения.)
Между твердой мозговой и паутинной оболочками расположено еще одно пространство — суб-дуральное. В отличие от эпидурального пространства, которое заканчивается на уровне большого затылочного отверстия, субдуральное пространство спинного мозга сливается с аналогичным пространством в полости черепа.
Регионарные отличия в структуре позвонков необходимо учитывать для того, чтобы правильно рассчитать угол введения пункционной иглы, избрать срединный или околосрединный доступ. Внутри поперечных отростков шейных позвонков имеются отверстия для позвоночной артерии. В шейном отделе, по сравнению с остальными, тела позвонков самые маленькие, а позвоночный канал наиболее широкий.


Рис. 16-2. А. Сагиттальный разрез через поясничные позвонки. Б. Общий план строения позвонка
Остистые отростки расположены почти горизонтально. Грудные позвонки идентифицируются по сочленениям соответствующих ребер с поперечными отростками. В отличие от горизонтально расположенных плоскостей щелей дугоотростчатых суставов, остистые отростки грудных позвонков наклонены вниз и частично перекрывают друг друга. Тела поясничных позвонков самые массивные, их остистые отростки расположены почти горизонтально. Пять крестцовых позвонков в большей или меньшей степени срастаются, образуя крестец. На поверхности крестца открываются задние и передние крестцовые отверстия, предназначенные для выхода спинномозговых нервов, а также крестцовая щель. Копчик состоит из 3-4 рудиментарных сросшихся позвонков и не представляет практического интереса для анестезиолога.
Спинной мозг находится в позвоночном канале. Покрывающие его ткани, включая твердую мозговую оболочку, жировую ткань и венозные сплетения, называются мозговыми оболочками, meninges (рис. 16-4). Спинной мозг окружен твердой мозговой оболочкой, представляющей собой плотную, непроницаемую для жидкости трубку, защищающую спинной мозг и содержащую цереброспинальную жидкость. Снаружи от твердой мозговой оболочки находится эпидуральное пространство, в котором расположены вены и жировая соединительная ткань.

Рис. 16-3. Связки позвоночного столба
Краниально твердая мозговая оболочка спинного мозга переходит в твердую мозговую оболочку головного мозга, а каудально распространяется до SII у взрослых и еще дистальнее — у детей.
Кровоснабжение спинного мозга
Спинной мозг получает кровь главным образом из двух источников: из непарной передней спинномозговой артерии и пары задних спинномозговых артерий (рис. 16-8). Парные задние спинномозговые артерии имеют богатую коллатеральную сеть и кровоснабжают белое и серое вещество задних отделов спинного мозга. Задние спинномозговые артерии отходят от артерий виллизиева круга и имеют многочисленные коллатерали с подключичными, межреберными, поясничными и крестцовыми артериями.


Рис. 16-4. Спинной мозг
Рнс. 16-5. Позвонок, спинной мозг с оболочками, спинномозговые нервы: поперечный срез. (Из: Waxman S, G., deGroot J. Correlative Neuroanatomy, 22nd ed. Appieton & Langc, 1995. Воспроизведено с изменениями, с разрешения.)
В связи с богатой коллатеральной сетью при повреждении артериального сегмента ишемия спинного мозга в бассейне задней спинномозговой артерии маловероятна. Иная ситуация в бассейне непарной передней спинномозговой артерии, которая кровоснабжает вентральную часть спинного мозга, формируется в результате слияния двух ветвей позвоночной артерии и имеет многочисленные коллатерали с сегментарными и корешковыми ветвями шейного, грудного (межреберные артерии) и пояснично-крестцового отдела (рис. 16-9). Задне-латеральные спинномозговые артерии — ветви позвоночной артерии, проходя вниз, кровоснабжают верхнегрудные сегменты. Непарная сегментарная ветвь аорты (артерия Адамкевича, или большая корешковая артерия) обеспечивает почти все кровоснабжение в нижнегрудных и поясничных сегментах. Повреждение этой артерии влечет за собой риск ишемии всей нижней половины спинного мозга. Артерия Адамкевича проходит через межпозвоночное отверстие, чаще всего слева,
Смещение позвонков различных отделов позвоночника
Позвоночник, важнейшая составная часть опорно-двигательного аппарата человека, подвергается воздействию различных негативных факторов на протяжении всей его жизни. Достаточно частой патологией, которая диагностируется у 6% населения, является спондилолистез. Это понятие означает смещение позвонков относительно друг друга, но с сохранением участка площади контакта. Поэтому данное состояние также можно назвать и подвывихом, или неполным вывихом.
Заболевание, в зависимости от степени смещения, может протекать бессимптомно или с выраженными клиническими признаками. Оно может быть диагностировано во всех возрастных категориях, но преимущественно поражает самую трудоспособную прослойку, от 20 до 40 лет. Следующей группой, подверженной спондилолистезу, является пожилой возраст, после 50 лет, что объясняется определенными изменениями в строении позвонков, хрящевых дисков и связочном аппарате.
В клинической практике используется несколько классификаций заболевания. Из них можно отметить следующее подразделение патологии на несколько типов, которое учитывает как предрасполагающие и причинные факторы, так и морфологические особенности процесса спондилолистеза:
- диспластический (аномальный);
- дегенеративный;
- травматический;
- патологический.
Кроме того, в каждом из этих типов выделяются формы стабильные и нестабильные, прогрессирующие и не прогрессирующие, стенозирующие (закрывающие просвет спинномозгового канала) и не стенозирующие, протекающие со спондилолизом (перелом межсуставной дуги позвонка) и без такового. Если верхний позвонок сдвигается относительно нижнего вперед, то наличествует антеролистез; если назад – патология называется ретролистезом. Нередко смещение позвонков сочетается и с другими заболеваниями позвоночника (остеохондрозом, спондилоартрозом, кифозом, сколиозом) и называется сочетанным или комбинированным. Если этих фоновых состояний не наблюдается, то спондилолистез считается изолированным.
Каждый тип патологии подразумевает те факторы, которые привели к ее развитию. При диспластическом варианте заболевание развивается на фоне врожденных пороков развития позвоночного столба. Чаще всего оно проявляется уже в детстве и неуклонно прогрессирует. При дегенеративном типе основой являются дистрофические (возрастные) явления в межпозвонковых дисках, состоящих из хрящевой ткани. Эта форма характерна для пожилых пациентов и затрагивает в большинстве случаев поясничные и грудные позвонки. При различных повреждениях структур позвоночного столба развивается травматическое смещение тел позвонков. Не исключены ситуации, когда травма случается на фоне дегенеративных или диспластических явлений, а также изменений в тканях позвоночника, вызванных различными заболеваниями (патологический тип спондилолистеза).
Все причины патологии и предрасполагающие факторы можно представить следующим образом:
- пороки развития структур позвонков, что вызывает прогрессирующее смещение позвоночника как по типу спондилолистеза, так и в виде сколиоза, кифоза; эти пороки – незаращение позвонковых дужек, дисплазии позвонковых суставных отростков и дуг;
- дегенеративно-дистрофические явления в хрящевых дисках между позвонками, появляющиеся после 50-60 лет и обусловленные ухудшением питания хряща, что приводит к потере его эластичности и постепенному разрушению;
- всевозможные травмы, которые становятся причиной смещения позвонковых тел в любом возрасте (в том числе во время родов, когда у младенца смещается шейный позвонок, называемый атлантом);
- различные воспалительные заболевания и соматические состояния, ослабляющие прочность костной ткани позвонков и влияющие на функциональность хрящевых дисков, связочного аппарата и окружающих позвоночник мышц (остеохондроз, остеопороз, остеоартрит, опухоли позвоночника).
У каждого конкретного пациента влияние негативных факторов сочетается с фоновыми состояниями и другими особенностями организма. Поэтому смещение позвонков грудного отдела и других частей позвоночника может быть выражено по-разному. Всего выделяются 4 степени патологии, в их основе лежит количественный момент (насколько вышележащий позвонок сдвинут вперед или назад по отношению к нижележащему):
- Не более, чем на ¼.
- Не более, чем на ½.
- Не более, чем на ¾.
- Более, чем на ¾.
В некоторых случаях встречается и 5 степень, когда происходит сдвигание позвонка на всю ширину его тела и даже немного больше. Это состояние называется спондилоптоз и означает вывих позвонка.
Если сделать рентгеновский снимок или магнитно-резонансную томографию, то можно определить угол деформации позвоночника. Для этого проводится линия через центры нормальных двух или более позвонков, а другая линия проходит через центр смещенного позвонка. Образуется угол, по величине которого спондилолистез разделяется на 5 степеней:
- 46-60 градусов.
- 61-75 град.
- 76-90 град.
- 91-105 град.
- 106 град. и более.
При небольшой степени выраженности патология чаще всего протекает бессимптомно, особенно в молодом возрасте пациента, когда отсутствуют фоновые заболевания позвоночника. В этих случаях пациенты не предъявляют жалоб ни на боли, ни на неврологические нарушения, а сам факт деформации позвоночника обнаруживается случайно, например, во время флюорографии.
В детском возрасте симптомы смещения позвонков характеризуются практически их полным отсутствием, особенно на ранних стадиях патологии. При увеличении степени деформации пациенты начинают жаловаться на боль в области поясничного или крестцового отдела позвоночника, которая имеет ноющий характер. Болевой синдром развивается после длительного отсутствия двигательной активности (стояние или сидение) или, напротив, после бега, игр, борьбы, занятий на лыжах. Боль непостоянная и проходит через некоторое время. Как правило, пациенты редко обращаются за медицинской помощью на данном этапе.
По мере прогрессирования патологии, когда смещение позвонков грудного, копчикового или поясничного отдела увеличивается, появляются неврологические явления. Они обусловлены тем, что при значительном спондилолистезе происходит частичное перекрытие телом позвонка просвета канала спинного мозга. Это грозит серьезными последствиями, так как одновременно деформируются и отверстия между позвонками, сквозь которые выходят спинномозговые нервы. В результате смещения происходит защемление этих нервов, а также начинаются и ишемические процессы в позвоночнике, связанные с ухудшением кровоснабжения из-за пережимания кровеносных сосудов.
Эти процессы проявляются не только усилением болевого синдрома, но также и изменением поведения ребенка. Он становится беспокойным и непоседливым, жалуется на постоянную боль в спине, сидит на стуле, дополнительно опираясь на него руками, что ненадолго улучшает его состояние. Болевой синдром усиливается при движениях, наблюдается и ночью. Кроме того, появляется болезненность при пальпации в зоне позвоночника, а также видимая деформация остистых отростков позвонков на уровне перемещения.
Может измениться и внешность пациента за счет поворота тазового пояса, усиления естественных кифозов и лордозов. При выраженном смещении несколько удлиняются нижние конечности и укорачивается туловище, углубляется продольная спинная борозда. В некоторых случаях наблюдается гипотрофия мышц ягодиц.
К сожалению, не все пациенты обращаются к специалистам на ранних этапах заболевания, что объясняется или его бессимптомностью, или незначительной интенсивностью болевого синдрома. Поэтому основная часть больных имеет, как правило, уже развернутую клиническую картину и предъявляет жалобы на боли, неврологические нарушения, видимую деформацию позвоночника и значительный косметический дефект.
При внешнем осмотре ортопед, травматолог или вертебролог констатируют характерные особенности деформации позвоночного столба, расположение и болезненность остистых отростков позвонков и паравертебральных точек, оценивают состояние сухожильных рефлексов и тазовых функций.
Все эти симптомы могут наслаиваться на проявления остеохондроза, радикулита, люмбаго, поэтому очень важными в диагностике становятся дополнительные инструментальные способы обследования. Из них самым доступным и распространенным является рентгенологический метод, позволяющий определить и степень спондилолистеза, и сопутствующие патологии позвоночника. Если появляются трудности с окончательной диагностикой, то назначаются МРТ, КТ или рентгеноконтрастные способы. Для уточнения происхождения и выраженности неврологических нарушений пациенты обязательно консультируются невропатологом.
Происхождение патологии, ее степень, фоновые заболевания и возраст у каждого пациента свои. Поэтому не может быть абсолютно одинаковой лечебной схемы для всех больных. Так, при врожденных пороках лечение должно быть ранним, проводимым в детском возрасте и, как правило, хирургическим. При травмах позвоночника также необходимо вмешательство хирургов, а при дегенеративном – несколько другой подход.
В большинстве случаев спондилолистеза терапия является комплексной и состоит из нескольких направлений:
- снижение нагрузки на позвоночник;
- укрепление мышечного каркаса, поддерживающего позвоночный столб в вертикальном положении;
- медикаментозная терапия;
- хирургическая коррекция по показаниям.
Чтобы уменьшить нагрузку на позвоночник, одновременно сохранив его функциональность, важно избавиться от лишнего веса и, если трудовая деятельность связана с длительным вертикальным положением пациента или с подъемом тяжестей, сменить профессию. Эту же цель преследует и ношение специальных корсетов, играющих опорную и защитную роль. Но важно помнить, что длительное использование ортопедических конструкций опасно, так как может отрицательно повлиять на состояние мышечной ткани, окружающей позвоночный столб.
Для укрепления мышечного каркаса необходимо регулярно делать специальные упражнения, входящие в комплекс лечебной гимнастики. Каждый пациент получает индивидуальный тренировочный комплекс и занимается по конкретному плану, который зависит от особенностей заболевания. Кроме того, улучшить кровоснабжение мышечной ткани, укрепить ее и купировать болевой синдром помогают и физиотерапевтические процедуры (электротоки, магнитное поле, электрофорез).
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При прогрессировании смещения и отсутствии желаемого эффекта от консервативного лечения осуществляется хирургическое вмешательство. Его задача – обеспечить стабильность пораженного сегмента позвоночника и восстановить его целостность, а также купировать неврологическую симптоматику. При этом может быть произведена и частичная резекция позвонков с установлением индивидуальных металлоконструкций.
Лечить смещение позвонков следует обязательно, поэтому при появлении даже несильной боли необходимо обследоваться. Когда диагностика и терапия проведены своевременно, удается избежать опасных последствий спондилолистеза и сохранить здоровье.
Часто у посетителей тренажерных залов появляются боли в спине, боли в конечностях, онемение рук и ног. Такие симптомы могут быть проявлениями такой проблемы, как остеохондроз. Проявления остеохондроза не дают нормально тренироваться и человек вынужден обращаться к врачу. Обычно лечение ограничивается назначением медикаментозной терапии и комплексов лечебной гимнастики в поликлинике. На время от медикаментозного лечения наступает улучшение, но с ростом тренировочных нагрузок симптомы проявляются снова.
От врача невролога можно услышать, что заниматься в зале вообще нельзя и вам теперь можно только пить таблетки, делать лечебную гимнастику и заниматься плаванием. Но такие рекомендации невролога связаны с непониманием сути воздействия физических упражнений. При правильном выборе исходных положений, подборе нагрузки, сочетание занятий в зале с современными комплексами лечебной гимнастики могут использоваться как средство реабилитации при остеохондрозе. Следует оговориться, что бывают ситуации, когда тренировки действительно противопоказаны. Возможность заниматься определяется совокупностью признаков: размером грыжи, ее локализацией, давлением на корешки спинного мозга, выраженностью неврологических проявлений. Существует два метода лечения: консервативный и оперативный. В случае, когда, по словам врача, вам рекомендуется консервативный метод, используется лечебная гимнастика, массаж, физиотерапия, обезболивающие таблетки. В медицинском учреждении купируется болевой синдром. После этого возможны тренировки в зале, но с определенными ограничениями и с обязательным включением в программу специальных упражнений, которые будут служить профилактике повторного обострения болей.
Что такое остеохондроз?
Для того чтобы разобраться, как тренироваться, какие упражнения можно делать, какие нельзя, какие можно, но с ограничениями, нам необходимо понять, что представляет собой остеохондроз. Для этого разберем, как соединяются между собой позвонки и какие элементы соединения позвонков нарушаются при остеохондрозе.
Два соединенных между собой позвонка и межпозвонковый диск между ними называются позвоночно-двигательным сегментом (ПДС).
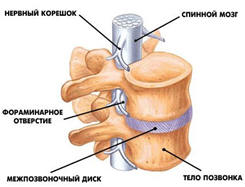
Рис. 1 Позвоночно-двигательный сегмент
Между двумя позвонками находится межпозвонковый диск, структура которого нарушается при остеохондрозе. Межпозвонковый диск состоит из пульпозного ядра и фиброзного кольца. Пульпозное ядро представляет собой желеобразную структуру и находится по центру диска. Функция пульпозного ядра - амортизация. Фиброзное кольцо окружает пульпозное ядро и представляет собой соединительную ткань, которая обеспечивает стабильность позвонков относительно друг друга. При остеохондрозе ухудшается питание межпозвонкового диска, его снабжение водой и питательными веществами. Диск становится похож на старую резину, может трескаться. В случае разрыва фиброзного кольца образуется грыжа межпозвонкового диска.
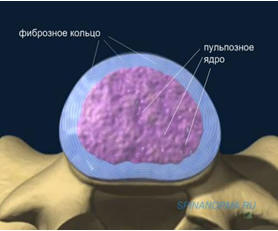
Рис. 2 Межпозвонковый диск
В современном понимании остеохондроз - это заболевание, связанное с дегенеративно-дистрофическими изменениями межпозвонковых дисков, их деформацией, уменьшением высоты, расслоением, с последующим вовлечением в процесс смежных позвонков, межпозвонковых суставов и связочного аппарата позвоночника.
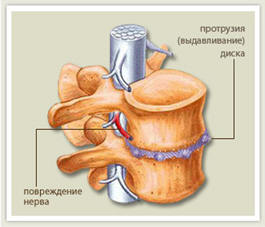
Рис. 3 Межпозвонковый диск при остеохондрозе
Двигательная активность при остеохондрозе.
Итак, у вас есть боли в позвоночнике, боли в мышцах, ограничения подвижности. К какому специалисту обращаться? Вам нужно обратиться к врачу неврологу и сделать магнитно-резонансную томографию позвоночника. Необходимо также сделать компьютерную оптическую диагностику, так как остеохондроз часто сопровождается нарушениями осанки. Механизм здесь такой: изменение изгибов позвоночного столба перераспределяет нагрузку на межпозвонковый диск, оказывая большее давление на какую-то его определенную часть, что в итоге приводит к ее перегрузке, ухудшению кровоснабжения, а в конечном итоге к движению пульпозного ядра к краю диска, которое может закончиться разрывом фиброзного кольца. После обследования у вас появится следующий вопрос: как найти тренера, который сможет тренировать вас с учетом ваших проблем позвоночника. Ориентироваться нужно на специалистов с физкультурным образованием по специальности лечебная физическая культура или физическая реабилитация и дополнительным повышением квалификации до персонального тренера по бодибилдингу и фитнесу, а также прошедших семинары по особенностям работы с людьми, имеющими проблемы опорно-двигательного аппарата. На основе ваших данных, заключений врача и ваших пожеланий для вас будет составлена индивидуальная тренировочная программа.
Как можно помочь человеку с остеохондрозом?
Течение остеохондроза делится на три фазы: острая фаза, подострая и состояние ремиссии. В острой фазе боль убирают врачи. В подострой (фазе постепенного стихания боли) используются физиотерапия, массаж, лечебная гимнастика. В стадии ремиссии возобновляются тренировки в зале по специальной реабилитационной методике. Рассмотрим, как могут выглядеть упражнения лечебной гимнастики в период стихания боли.
Основные задачи тренировок:
1) сформировать навык стабилизации позвоночника;
2) улучшить кровоток в спазмированных мышцах;
3) убрать спазм в мышцах;
4) предотвратить повторные обострения заболевания;
5) способствовать снижению остаточных болевых ощущений;
Стабилизация позвоночника - это способность удерживать позвонки в анатомическом положении относительно друг друга. Если позвонки нестабильны, то происходит растяжение окружающих их связок. Позвонки двигаются относительно друг друга и оказывают давление на нервный корешок, что приводит к боли, а боль рефлекторно приводит к мышечному спазму. Соответственно перед занимающимся встает задача путем тренировки глубоких мышц спины и слаженной мышечной работы избежать таких движений позвонков относительно друг друга, что будет служить профилактике давления на нервные корешки и возникновения боли в повседневной и в спортивной деятельности.
Как этого добиться? Решение этой проблемы было найдено английским специалистом по физиотерапии (зарубежное название лечебной физической культуры). Кристофер Норрис - врач-физиотерапевт в Лондоне, первый обосновал и представил программу формирования навыка стабилизации позвоночника. Решение проблемы возникновения повторного болевого синдрома при грыже, по мнению Норриса, заключается в формировании и закреплении навыка стабилизации позвоночника, а также тренировки структур, которые обеспечивают этот навык.
На начальном периоде занятий у человека нужно сформировать навык стабилизации за счет улучшения межмышечной координации, то есть слаженной работы мышц.
При тренировке навыка стабилизации используется модифицированный механический прибор для измерения давления или прибор заводского производства американской компании Chattanooga.
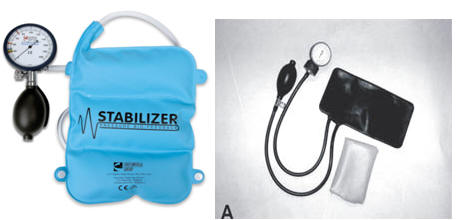
Рис. 4 Оборудование, используемое для тренировки навыка стабилизации позвоночника
Прибор называется Stabilizer Pressure Biofeedback. Он разработан американскими физиотерапевтами для реабилитационных тренировок при проблемах позвоночника и намного удобней при использовании, чем модифицированная манжета.
Мышцы поясницы и живота создают давление на манжету, которое отображается на стрелке прибора. Рассчитаны цифры давления, при которых позвоночник сохраняет анатомическое положение.
В подострой фазе остеохондроза используются только упражнения для формирования навыка позвоночника в исходном положении лежа. В стадии ремиссии осуществляется перенос навыка стабилизации на занятия в тренажерном зале и на движения в повседневной жизни.
Разберем, какие упражнения могут выполняться во время подострой фазы для формирования навыка стабилизации позвоночника.
1)В случае наличия боли.
И.П. лежа на спине, согнув ноги в коленном суставе под углом 90 градусов. Стопы расположите на полу на ширине плеч. Руки лежат на полу вдоль туловища. Под поясницу положите свернутую вдвое манжету обычного механического тонометра для измерения давления или прибор заводского производства Stabilizer Pressure Biofeedback.
Накачайте подушку до 40 мм рт. ст. и на выдохе напрягите мышцы всего тела с интенсивностью 60-80% от максимально возможного, постепенно увеличивая напряжение. Критерием достижения напряжения свыше 60-80% является задержка дыхания. Повторите 6-8 раз, удерживая давление в подушке 30-50 мм.рт.ст. Именно при таком давлении будет сохраняться естественный прогиб в пояснице.

Почему это так важно? Потому что при возникновении ситуации, когда происходит одномоментное изометрическое напряжение мышц вторичных стабилизаторов, например, при попытке сохранения равновесия на скользкой поверхности, отсутствие межмышечной координации не позволит сохранить физиологические изгибы и отдельные сегменты позвоночника в анатомическом положении, обеспечение которого при наличии неврологических заболеваний позвоночника(остеохондроз), как уже указывалось ранее, является важным фактором для обеспечения качества жизни и предотвращения обострения заболевания(Эрденко Д.В., 2009).
2)При отсутствии боли.
Арсенал упражнений можно расширить и заняться переносом навыка стабилизации на движения в суставах.
И.П. лежа на спине, согнув ноги в коленном суставе под углом 90 градусов. Стопы расположите на полу на ширине плеч. Руки лежат на полу вдоль туловища. Под поясницу положите свернутую вдвое манжету обычного механического тонометра для измерения давления или прибор заводского производства Stabilizer Pressure Biofeedback.
Накачайте подушку до 40 мм рт. ст. Поднимите согнутую на прямой угол в коленном суставе ногу так, чтобы бедро образовало прямой угол с туловищем. Опустите ногу в исходное положение. Стрелку удерживайте в диапазоне 30-50. Повторите 6-8 раз для каждой ноги.

Подводя итог, хочу сказать, что полностью вылечить остеохондроз нельзя, но можно за счет тренировок затормозить его развитие и улучшить качество жизни, снизив риск обострения боли. Помимо стабилизационных упражнений обязательно применение тренировок с отягощениями под руководством специалиста по физической реабилитации.
Что такое нестабильность позвоночника
При нестабильности позвоночника у человека отмечается патологическая подвижность минимум двух позвонков между собой. Данные структуры соединяются друг с другом посредством связок, суставов, мышц и межпозвоночных дисков —, эти элементы обеспечивают прочную фиксацию позвонков.
При определенных обстоятельствах последние могут осуществлять патологические передвижения в различных направлениях, что влечет за собой разрушение элементов позвоночного столба, сдавление спинного мозга, нервных окончаний и сосудов. Данные механизмы проявляются различной клинической симптоматикой, которая способна приобретать опасный характер.
Важно отметить, что нестабильность затрагивает только шейный и поясничный отделы позвоночника, поскольку они являются подвижными. На поясницу также приходится наибольшая нагрузка при любых движениях.
Последствия
При неправильном лечении, распределении нагрузки или отсутствии своевременной диагностики данного заболевания, может возникнуть ряд осложнений. Острый, прогрессирующий остеохондроз, артроз, протрузии и меж позвонковые грыжи, ограничение двигательной функции из-за болевых ощущений. Паралич, защемление нервов, спинного мозга.
Нестабильность позвонков, если запустить болезнь, ведет к дальнейшему разрушению и нарушению работы других элементов позвоночника. Стираются меж позвонковые диски, ухудшается осанка, происходит возникновение сколиоза.
Постоянные головные боли могут повышать артериальное давление и давать дополнительную нагрузку на сердце. Оставленная без внимания болезнь, может привести к серьёзнейшим заболеваниям других важных органов жизнедеятельности человеческого организма. Не говоря уже о возможности паралича конечностей, с полным нарушением передвижения.
При нестабильности позвонков возможно разрастание остеофитовПатологическая подвижность позвонков чревата ускорением развития остеохондроза и появлением артроза межпозвонковых суставов. Спинальная нестабильность увеличивает нагрузку на мышцы и связки, вызывает нарушение мышечного тонуса, способствует появлению боли.
Спинальная нестабильность может ограничивать движения, вызывать спазмы и различные неврологические расстройства (эпикондилез, кардиальный синдром и другие). Если чрезмерно подвижные позвонки расположены в области шеи, может возникать головная боль с общим чувством слабости и тошнотой.
К числу наиболее опасных последствий заболевания относится спондилез. Данная патология вызывает изменение тканей дисков, что приводит к образованию шиповидных костных разрастаний по бокам позвонков.
Причины
Существует множество причин возникновения подобного патологического состояния. Одна из них – недостаточное физическое развитие человека, при котором группы мышц не способны справляться с рациональным распределением нагрузки на позвоночник. Другие причины нестабильности:
- Остеоартрит.
- Миозит.
- Дегенеративные изменения связок, суставов, межпозвоночных дисков.
- Травмы спины.
- Возрастные изменения.
- Чрезмерные физические нагрузки.
- Перенесенный ранее остеомиелит.
- Остеопороз.
- Генетическая предрасположенность.
Кроме того, патология может возникнуть после проведения хирургических вмешательств в связи с лечением грыж, переломов позвоночного столба, а также в результате нерациональной реабилитации больного.
Осложнения
Подвижность позвоночника способна вести к ряду тяжелых последствий, среди которых:
- Устойчивый болевой синдром;
- Значительное снижение гибкости, подвижности позвоночника;
- Парезы, параличи, потеря чувствительности нижних конечностей в результате защемления нерва;
- При нестабильности в шейном отделе: нарушение мозгового кровообращения, гипертония, нарушения зрения, слуха, глотания.
Состояние способно угрожать полной потерей возможности двигаться, потому необходимо его своевременно вылечивать.
Осложнения при длительно текущем течении нестабильности позвонков варьируют от относительно легких до крайне тяжелых:
- Остеохондроз;
- Артроз позвоночника;
- Ограничение подвижности и ходьбы вследствие выраженного болевого синдрома;
- Спондилез;
- Парезы и параличи конечностей;
- Защемление спинного мозга.
Предлагаем ознакомиться: Мазь Хондроитин Акос: инструкция по применению, аналоги, цена
Симптомы
Пациенты с нестабильностью предъявляют жалобы на боли в спине, как на отдельных участках, так и по всей длине позвоночника. В большинстве случаев боли носят ноющий либо тянущий характер. Симптоматика возникает или усиливается после физических перегрузок или при долгом статическом напряжении.
Больных могут беспокоить скованность во всем теле, онемение и тяжесть в нижних конечностях, иногда появляются локальные боли жгучего характера в области поражения.
При шейной нестабильности у пациентов бывают жалобы на головные боли (боль напряжения или мигрень) и головокружения, онемение в верхних конечностях, в некоторых случаях при резких движениях появляется потемнение в глазах.
В целом у пациентов снижается подвижность в теле, они стараются беречь себя, не делать резких движений, иногда им необходимо принять вынужденное положение корпуса, что временно облегчает их состояние.
Несколько советов ↑
Начинать выполнять комплекс занятий стоит всего с одного упражнения.
Если оно не будет вызывать болевых ощущений, то приблизительно через 3-4 дня можно попробовать следующее.
Так, постепенно, добавляя по одному упражнению, выполнять каждый день весь комплекс.
Выполнять стоит только те упражнения, которые не причиняют боли. Если она все-таки возникает, то они вам не подходят и стоит подобрать другие.
Во избежание обострения заболевания необходимо соблюдать правильный двигательный режим, из которого исключено ношение тяжестей или хотя бы их равномерное распределение. Также нужно следить за осанкой.
Если необходимы циклические тренировки, то стоит отдавать предпочтение простой езде на велосипеде, велотренажере и плаванью.
В отличие от других занятий спортом, они не оказывают ударного воздействия на позвонки.
Не занимайтесь ни лечебной физкультурой, ни йогой во время обострения заболевания.
Лечебная физкультура при спондилолистезе – это не панацея, которая поможет полностью справиться с проблемой, но все же она является основным методом поддержания позвоночника в нормальном состоянии.
Для этого выполнять комплекс упражнений необходимо на протяжении длительного времени и не пускать болезнь на самотек.
Диагностика
Чтобы выявить точную причину боли в спине и диагностировать нестабильность позвоночника, требуется проведение диагностических исследований.
Больным назначается рентгенография, по результатам которой определяются патологические изменения. Для их уточнения может потребоваться компьютерная или магнитно-резонансная томография.
С целью определения сужения спинномозгового канала пациентам назначается миелография. Этих исследований достаточно для определения тактики лечения.
Методы лечения
Нестабильность позвоночного столба способна доставить массу неприятностей пациенту. Каждому человеку с подобным диагнозом важно знать, как лечить нестабильность позвоночника и избежать осложнений, а также методы профилактики обострений.
Оперативное лечение требуется в случае неэффективности консервативной терапии, а также тогда, когда симптоматика прогрессирует, что грозит серьезными последствиями.
Решение о проведении хирургического вмешательства может приниматься при наличии вывихов или подвывихов в области нестабильности либо при формировании межпозвоночных грыж.
Методы физиотерапии помогают активизировать процессы метаболизма в зоне патологии, усиливают кровообращение, устраняют застойные явления и болевой синдром.
Пациентам назначаются электрофорез, ультразвуковое и электромагнитное воздействия, грязевые аппликации, иглорефлексотерапия. Физиотерапия применяется курсами, среднее количество сеансов – 10.
Массаж помогает расслабить мышцы, улучшить метаболизм и кровообращение. Данная методика эффективно справляется со скованностью в теле и ограничением объема движений.
Массаж также рекомендован курсами, минимум дважды в год, выполняться он должен только опытными специалистами.
Лечебная физкультура имеет огромное значение в лечении нестабильности. Упражнения при нестабильности грудного и других отделов позвоночника помогают справиться со всеми клиническими проявлениями патологии (особенно на начальных стадиях) при условии их регулярности.
Обучение больных должно осуществляться медицинским персоналом, который также в начале процесса контролирует правильность выполнения физкультуры.
Примеры упражнений:
- Необходимо сесть на стул, руки свесить вниз и неторопливо выполнять повороты головой в правую и левую стороны, затем нужно осуществлять наклоны и назад. При нестабильности шейного отдела следует только медленно наклонять голову вперед.
- Затем нужно коленями опуститься на пол, руки в упоре. Тазом необходимо медленно коснуться пяток, после чего сделать прогиб спиной.
- Следующее упражнение осуществляется в таком же положении. Необходимо медленно сделать прогиб спиной вверх.
- После этого следует лечь на позвоночник и неторопливо наклонять ноги в боковые стороны.
- Находясь в таком же положении следует во время глубокого выдоха прижать одну ногу к животу, затем —, вторую.
- Полезны также отжимания, но они больше подходят подготовленным людям.
Следует отметить, что физкультуру лучше выполнять в корсете, кратность для каждого упражнения – от 10 до 15.
Хорошей эффективностью обладают методы мануальной терапии, но они также должны проводиться опытным специалистом. При выполнении физических нагрузок пациентам рекомендовано пользоваться специальными фиксаторами: бандажами, поясами.
Упражнения при начальной форме заболевания
В начальной стадии спондилолистеза делают следующие несложные упражнения ЛФК при смещении позвонков поясничного отдела:
Читайте также:


