Что делать если в спине боли от жара
- Разновидности ощущений
- Причины дискомфорта в спине
- Диагностические мероприятия
- Лечебные мероприятия
- Видео по теме
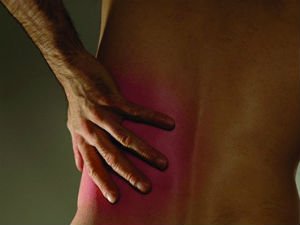
Жжение в спине встречается у большого количества женщин и мужчин, очень часто такой признак формируется из-за резкого движения, поднятия тяжелого груза, спазма в мышцах, повышенной массы тела, сидячего образа жизни, несбалансированного и однообразного питания. Болезненные ощущения имеют периодический характер, они могут внезапно возникать и также неожиданно угасать. Пациент начинает испытывать сильное жжение и паралич в пораженном участке.
Жжение в спине в области лопаток самое ярко выраженное, и интенсивное по ощущениям. В данной ситуации, больной человек не обращает внимания на данное состояние, и использует подручные средства для устранения болевого синдрома. К сожалению, причина, которая привела к развитию болезненных позывов может быть очень серьезной, а порой и смертельной. В итоге, оказывается, что жжение вызвано из-за нарушений функциональной активности сердца и желудка.
Разновидности ощущений
Болевые позывы в области спины могут иметь различную локализацию, и, соответственно, это может говорить о разнообразных патологических процессах. Кроме этого, характер жжения может отличаться, а именно быть:
- локальным, то есть в четко указанном месте;
- постоянным;
- разлитым, болезненные позывы затрагивают сразу несколько участков;
- потерей чувствительности в области жжения;
- с четкими временными промежутками.
Люди могут испытывать болезненность в разных участках спины. Например:
- за грудиной;
- шейно-воротниковой зоне;
- по бокам спины;
- поясничный отдел;
- пространство между ребрами.
В редких случаях возможно небольшое изменение дискомфорт и жжения в спине, приводит к тому, что у пациента развивается эмоциональная нестабильность, а также снижается работоспособность.
Причины дискомфорта в спине
Боль и жжение в спине чаще испытывают люди пожилого возраста. Как уже говорилось выше, болезненные спазмы могут локализоваться в разной части спины, именно поэтому их напрямую связывают с болезнями позвоночника. К основным отклонениям позвоночного столба относят:
- дистрофические изменения в суставных хрящах;
- межпозвоночная грыжа;
- деформация позвоночника (кифоз, сколиоз);
- спондилоартроз;
- ранее перенесенные травмы позвоночника;
- •выячивание стенки межпозвонкового диска.
Все вышеперечисленные патологические состояния возникают из-за повышенной физической нагрузки на определенные участки позвоночника. Данная проблема возникает как у мужчин, так и у женщин, но у первых они развиваются чаще, так как их работа связана с тяжелым трудом. Кроме этого, существует ряд предрасполагающих факторов: сидячая работа, ношение неудобной обуви, неправильно подобранные физические упражнения, миозит, влияние высоких температур.
Жжение в спине – это не самостоятельная болезнь, а симптом, который может говорить о более серьезной патологии. Любому человеку стоит знать, что резкая боль в мышцах спины не возникает просто так. На первых этапах заболевания жжение имеет легкий характер, но с течением времени постепенно усиливается, и для некоторых пациентов, боль становится даже невыносимой. Механизм развития жгучих ощущений основан на том, что позвоночник не может полностью справляться с поставленной нагрузкой, и как следствие происходит перераспределение полномочий, часть мышечных тканей растягивается, а другая половина напрягается, и как результат – жжение.
При ранее перенесенных травмах, или же в ситуации, когда нарушена прочность капсульно-связачного аппарата происходит повреждение мышечных структур. Так как интенсивность болезненных ощущений не утихает, чтобы уменьшить их проявление, больной пытается как-то перераспределить нагрузку на другие мышцы, и как результат, чувство жжение перетекает в хроническое течение.
Кроме патологий позвоночника, боль может возникать и по другим причинам, поэтому при формировании такого состояния, стоит в срочном порядке обратиться к врачу и сделать полное обследование организма. Перед тем как начать лечение необходимо исключить не только патологии позвоночника, но и другие серьезные заболевания, такие как: язвенная болезнь желудка, сахарный диабет, панкреатит и инфаркт миокарда.
К патологиям, которые могут вызывать жжение в грудном отделе позвоночника относят:
- нарушения в работе эндокринной системы;
- заболевания сердечно-сосудистой системы;
- отклонения в работоспособности желудочно-кишечного тракта.
Все люди знают, что боль за грудиной может вызывать инфаркт миокарда. Каждый человек переносит данное состояние по-разному, кто-то может переносить его на ногах, а кто-то при первых признаках отклонений, ощущает сильный дискомфорт в грудине, и хочет принять горизонтальное положение. При первых признаках жжения в груди, стоит в срочном порядке обращаться к доктору.
Доктор рекомендует провести ЭКГ, так как это поможет поставить точный диагноз. Кроме этого, врач должен исключить патологии желудочно-кишечного тракта, которые имеют схожие симптомы. Пациент должен находится под строгим контролем нескольких специалистов, так как в домашних условиях человек может не предавать особого значения симптому, и запустить патологию.
- опоясывающий герпес;
- межреберноепоражение периферических нервов;
- травмирование и переломы ребер;
- развитие невропатий на фоне нездорового питания, и нарушенного метаболизма.
Межреберное поражение периферических нервов (невралгия) – это патологический процесс, при котором отсутствуют кожные высыпания, а также температурные показатели тела не изменяются, но, при этом жжение в межреберном пространстве имеет постоянный характер. Данное состояние связано с тем, что происходит сдавливание нервных окончаний, и со временем этот процесс приобретает хронический характер.
Когда больной меняет положение тела, болезненность может утихать, или полностью уходить, но на короткий промежуток времени. Если болит по бокам, и при этом присутствуют высыпания на кожных покровах, то это может свидетельствовать об опоясывающем герпесе (лишай), который характеризуется проявлениями, с одной стороны.

Когда болит спина в области лопаток, то это свидетельствует о дегенеративных изменениях в мышечных тканях. Жжение в данной области не является самостоятельным заболеванием и может наблюдаться при самых разнообразных патологических состояниях зоны между лопатками. Все офисные работники и люди, чья работа связана с постоянны сидением, очень часто жалуются на болезненность в межлопаточной области.
Кроме этого, не стоит исключать колики в печени и отклонения в работе желчевыводящей системы. Воспалительный процесс под диафрагмой приводит к подобным симптомам и процесс вдоха становится невыносимым. Если боль расположилась в левой части спины, то это может быть признаком язвенной болезни желудка. И можно заметить, что дискомфорт начинает возникать после приема еды. Также это может быть сигналом, об отклонениях в работе почек, печени.
Жжение в позвоночнике может быть симптомом сколиоза, при данной патологии происходит его искривление. Такое состояние может развиваться из-за пребывания в неудобном положении длительное время, подъема тяжелых грузов и резких движений. Мышечные ткани спины испытывают чрезмерное перенапряжение и способны тянуть за собой позвонки.
Сколиоз может иметь различную локализацию, при его появлении в области грудины, боль начинает пульсировать сзади, в районе лопаток. Лечебная физкультура – это один из методов лечения данной патологии, к нему добавляют физиотерапию, плаванье и ношение специальных ортопедических приспособлений. Искривленный позвоночник со временем начинает самостоятельно себя деформировать, как следствие, происходит истончение межпозвоночных дисков, тканевых и костных структур, и стремительное развитие воспалительного процесса.
Перенапряжение или же переохлаждение мышц приводит к тому, что мышцы перестают нормально работать, особенно те, что расположены в шейно-воротниковой зоне. Происходит активное развитие воспаления, и пациент не может нормально совершать вращательные движения головой, а также поднимать лопатку. Данный патологический процесс может вызывать болезненные позывы ноющего характера в лопаточной области, и плечах, иногда возможна иррадиация в грудную клетку. При вращении рук, можно слышать легкое похрустывание.
Диагностические мероприятия
Чтобы определить причину жжения в области поясницы, и спины в целом, необходимо пройти ряд диагностических процедур. При этом стоит посетить специалистов, работа которых не связана с нарушениями в работе опорно-двигательного аппарата, это поможет исключить более тяжелые заболевания. К докторам, которых следует посетить в обязательном порядке, следует отнести: пульмонолога, гастроэнтеролога, кардиолога и травматолога.
Межлопаточное жжение может быть сигналом о развитии остеохондроза, и нарушенной циркуляции крови в мышечных структурах спины. Для остеохондроза характерны боли тянущего или тупого характера, это связано с деформацией межпозвоночных дисков. При заболеваниях легких боль приобретает давящий характер, а при патологических состояниях почек тянущий.
Если были обнаружены патологические изменения со стороны сердечно-сосудистой системы (ССС), то, кроме жжения, пациент будет испытывать сдавливание за грудиной. Это связано с тем, что в район ребер оттают болезненные приступы сердца, так как они воспроизводятся с правой стороны. Боль и жжение в спине могут свидетельствовать о защемление нерва, или смещении органа.
Для более подробной диагностики стоит сдать ряд анализов, и пройти несколько процедур:
- клиническое исследование крови, а также содержание тромбоцитов в ней;
- ультразвуковое обследование органов желудочно-кишечного тракта;
- клиническое исследование мочи;
- магнитно-резонансная томография;
- рентген спины со всех ракурсов;
- флюорография;
- кардиограмма.
После полного обследования организма, доктор сможет вынести вердикт, и сказать, почему горит спина, и на основании этого назначить соответствующее лечение. Самое главное то, что чем раньше обнаружена патология, тем быстрее начнется ее устранение.
Лечебные мероприятия
Для устранения жжение в пояснице, и не только, стоит четко придерживаться схемы лечения и выполнять все рекомендации доктора. В терапию входит прием медикаментов, а также физиотерапевтические процедуры. Специалисты считают, что наилучший эффект наблюдается от лечебной физкультуры.
Поясничную боль, жжение в межлопаточной области можно устранить с помощью медикаментозной терапии, а именно нестероидными противовоспалительными средствам и анальгетикам (Кетонал, Имет, Диклофенак натрия). Эффект от физиотерапии будет более заметен, если совмещать ее с приемом препаратов и лечебной гимнастикой.
К физиопроцедурам относят:
- электрофорез с новокаином;
- ультразвуковое воздействие;
- ударные волны;
- магнитное влияние;
- иглорефлексотерапия.
Можно добавить сеансы массажа, а также диагностику и процедуры у мануального терапевта. К профилактическим мероприятиям для угнетения боли на межлопаточном участке следует отнести махи руками, особенно это касается офисных работников, ведь они постоянно сидят. В большинстве случаев, именно нарушение микроциркуляции крови, с последующим застоем приводит к жжению в спине. Из всего вышеперечисленного можно сделать вывод, что жжение в разных участках спины, может оказаться симптомом достаточно серьезного заболевания. Поэтому не стоит пренебрегать данным признаком и сразу же бежать к доктору.
Рубрика | Здоровье

Причин для появления боли в спине в жаркую погоду немало. Это и переохлаждение во время купания в водоеме, и кондиционеры, под которыми несложно застудить мышцы, и, конечно, работа на даче. Как снять возникший дискомфорт?
Шаг первый: в постель!
Боль в спине требует посещения врача, ведь за ней могут скрываться самые разные проблемы со здоровьем. Это и переохлаждение мышц, зажимы нервных корешков, вызванные остеохондрозом и спондилоартрозом (разрушением хрящевой ткани межпозвонковых дисков и суставов позвоночника). И более серьезные проблемы – межпозвонковые грыжи, протрузии, переломы позвонков при остеопорозе. А порой – болезни внутренних органов и даже некоторые опухоли.
Однако до кабинета доктора еще нужно добраться, а сделать это через боль порой невозможно. Вывод – необходимо уменьшить болевые ощущения.
В первую очередь для этого необходимо уменьшить напряжение в больном месте. Лучше всего лечь на спину на матрас средней жесткости – в этом положении нагрузка на позвоночник минимальна, что создает условия для спонтанного расслабления мышц.
Будьте внимательны! В первый момент постельный режим дает кажущееся облегчение, поэтому долгое время врачи рекомендовали соблюдать его в течение нескольких дней. Современные специалисты, особенно неврологи, занимающиеся лечением позвоночника, считают, что это неправильно. Если человек долго пребывает в лежачем положении, у него еще больше ослабевают мышцы спины, а при наличии проблем с позвоночником это может привести к ухудшению состояния.
К тому же малоподвижность сокращает питание хрящевой ткани в межпозвонковых дисках, что только отдаляет выздоровление. Уже в первые сутки желательно по возможности выполнять простую гимнастику, а в следующие дни – расширять физическую активность.
Шаг второй: к домашней аптечке!
Для уменьшения боли также необходимы лекарства. Чаще всего для этого применяются две группы средств. Это миорелаксанты, которые устраняют мышечный спазм, а также нестероидные противовоспалительные препараты (НПВП), обладающие обезболивающим эффектом. Последние могут продаваться в виде таблеток, инъекций или наружных мазей. И те и другие средства нужно иметь в домашней аптечке, особенно если вы надолго уезжаете летом за город.
Будьте внимательны! Хотя, на первый взгляд, НПВП существенно улучшают состояние, использовать их можно только на протяжении короткого времени, не дольше 2–3 дней.
Дело в том, что такие препараты имеют множество побочных эффектов. Например, они негативно влияют на систему пищеварения, приводя к эрозивным поражениям слизистой желудка и тонкого кишечника. Некоторые нестероидные противовоспалительные препараты задерживают в организме жидкость, и это может привести к повышению артериального давления. Неблагоприятно действуют такие средства и на почки, печень. Также НПВП усиливают чувствительность к ультрафиолету, поэтому летом их длительный прием может привести к развитию фотодерматита. А еще такие лекарства… крайне неблагоприятно влияют на хрящевую ткань, ускоряя ее разрушение. Получается, если боль в спине связана с проблемами в позвоночнике, НПВП, маскируя ее, на самом деле усугубляют течение заболевания.
Вот почему ни в коем случае нельзя превышать суточную норму употребления данных препаратов, а лучше всего – принимать их лишь тогда, когда боль больше невозможно терпеть.
Шаг третий: к врачу!
Как только вы будете в состоянии добраться до поликлиники, необходимо обратиться к доктору. Сделать это нужно даже в том случае, если боль почти затихла. Практика показывает, что при проблемах с позвоночником она нередко возникает вновь, причем довольно скоро, а в некоторых случаях становится хронической. После беседы и обследований специалист должен дать советы по следующим направлениям.
Исследование ученых из Института ревматологии РАМН показало, что уже через три месяца приема хондропротекторов 93% пациентов, страдающих от хронической боли в спине, смогли отказаться от нестероидных противовоспалительных препаратов. Это особенно важно, потому что в отличие от НПВП хондропротекторы практически не имеют противопоказаний и не дают побочных эффектов.
Физическая активность. Для профилактики боли в спине необходима специальная гимнастика, направленная на укрепление мышц и улучшение кровоснабжения позвоночника. Также врач даст советы по поводу того, как выполнять повседневные дела, чтобы не навредить организму.
Необходимость физиотерапии. При боли в спине могут быть полезны электрофорез с новокаином, воздействие магнитным полем или ультразвуком, подводный душ-массаж, грязевые и озокеритовые аппликации. Однако многие из этих видов лечения имеют противопоказания, поэтому самостоятельно записываться на них нельзя – необходима профессиональная оценка состояния организма.
Будьте внимательны! В нашей стране очень популярны мануальные терапевты, и в некоторых случаях их помощь действительно дает хороший эффект. Однако сразу же обращаться к такому специалисту при возникновении боли в спине не следует. Идти нужно к терапевту, а он уже решит, к какому доктору направить вас дальше. Чаще всего им станет невролог.

Почти каждый человек сталкивается с болевыми синдромами в спине.
Боль может возникать внезапно, а может напоминать о себе систематически.
Если возникает боль, это является сигналом о наличии развивающегося заболевания, поэтому своевременное обращение к врачу может помочь устранить причину боли на ранней стадии болезни.
Иногда возникает сильно жгучая боль в спине, которая не дает возможности свободно двигаться, выполнять простые движения руками, наклоняться и разгибать спину.
В таком случае визит к врачу обязателен.
При каких болезнях опорно-двигательного аппарата появляется жгучая боль в спине
Жгучая боль в спине может возникать от заболеваний внутренних органов, а также при болезнях опорно-двигательного аппарата. В зависимости от нарушений позвоночника боль может локализоваться в районе лопаток, в поясничном отделе или по всей спине.
Чаще всего жгучая боль, которая может возникать вследствие различных заболеваний позвоночника, является последствием защемления нервных окончаний. Причиной боли также может быть смещение позвонков, износ и выпадение межпозвоночных дисков.
Сопутствующие симптомы при болезнях опорно-двигательного аппарата
Кроме жгучей боли в спине при болезнях опорно-двигательного каркаса организма могут возникать другие симптомы. Если боль вызвана зажатым нервом, то могут неметь руки или ноги. При боли в области лопаток появляется затруднение поднятия руки без ощущения боли, а также возможен хруст в суставах.

Кроме этого, при болезнях опорно-двигательного аппарата могут возникать следующие симптомы:
- мышечная слабость;
- боль в суставах;
- повышенная утомляемость;
- покраснение или припухлость кожи в области повреждения, температура;
- ограничение подвижности плечевых, локтевых суставов;
- нарушение потенции у мужчин;
- прострелы в ногу;
- появление других болей, которые могут появляться в разных местах спины.
Боль может обостряться при резких движениях, поворотах корпуса. Часто возникает боль после отдыха, либо наоборот — после или во время физических нагрузок. Порой бывает трудно согнуть или разогнуть спину из-за жгучей боли по все спине. При поясничной боли может возникать онемение и невозможность двигаться из-за острых мышечных спазмов.
Видео: "Три причины боли в спине"
Другие причины
Кроме заболеваний опорно-двигательного аппарата жгучая боль в спине может возникать вследствие заболеваний внутренних органов, мышечной невралгии или воспалительном процессе мышечных волокон.
Заболеваниями внутренних органов, которые приводят к жгучей боли в спине, являются:
- нарушение функционирования поджелудочной железы. Панкреатит может стать причиной боли под лопатками. Так как поджелудочную железу окружают скопления нервных окончаний, которые формируют солнечное сплетение, то болевой синдром может распространяться именно в задней области туловища;
- язва желудка. Если язва располагается на задней стенке желудка, то боль может распространяться на область спины;
- печеночная колика. Часто такая боль ощущается под правой лопаточной костью, может сопровождаться повышением температуры тела, тошнотой, рвотными рефлексами;
- нарушение работы почек. Пиелонефрит или мочекаменная болезнь могут вызывать жгучую боль в поясничном отделе. Кроме этого, могут возникать рези, болезненное мочеиспускание, повышение температуры;
- болезни органов дыхания. Плеврит или пневмония могут вызывать острые боли в области грудного отдела позвоночника, распространяющиеся на нижнюю часть спины. При этом может наблюдаться одышка, кашель, повышенная температура, выделение мокроты;
- патологии женских половых органов, внематочная беременность. При воспалительных процессах может наблюдаться жгучая боль в области поясницы, а также в нижней части живота. Сопутствующими симптомами могут быть нарушение менструального цикла, выделения, озноб;
- опоясывающий герпес. Заболевание вызывает жгучую боль в спине на уровне грудной клетки. Заболевание поражает межреберные нервы, при этом возникает зуд, при развитии заболевания появляется покраснение кожи, образуются воспалительные пузырьки с наполненной жидкостью;
- неврологические отклонения. Межреберная невралгия чаще всего обусловлена прострелами в спину. Может возникать жгучая боль, которая не проходит, а при движении, вдохе и выдохе возникает усиление болевого синдрома;
- заболевания сердечно-сосудистой системы. Боли в области сердца распространяются на поясничную область. Жжение за грудиной проходит после принятия нитроглицерина. Может возникать одышка, сильное сердцебиение.
Кроме заболеваний, причиной жгучей боли в спине могут быть травмы позвоночника, тазобедренного сустава, аллергия, опухоли различной локализации.
Болевые ощущения в спине и увеличение температуры являются признаками самых разных патологий. Чаще всего они свидетельствуют о воспалениях во внутренних органах, гриппе, травмах мышц.
Также причиной могут выступать более редкие болезни, обусловленные повреждением костной ткани. Чтобы их выявить, необходимо проконсультироваться с доктором.
Причины
Существует довольно много патологий, при которых болит поясница и увеличиваются температурные показатели.

При возникновении данной патологии наблюдается температура 38 и недомогание. Нередко появляются головные боли, озноб. У отдельных людей даже может наблюдаться тошнота и рвота. У многих больных ломит спину, причем данный признак может нарастать при кашле.
При возникновении таких признаков следует проконсультироваться со специалистом. Важно учитывать, что развитие гриппа может спровоцировать опасные последствия. В данную категорию входят пневмония и легочный абсцесс. Эти болезни нередко вызывают боли в спине.
При этой патологии сразу же наблюдается увеличение температуры тела. Как правило, она существенно превышает 37 градусов. Отдельные люди жалуются на появление озноба и тошноты. Такое состояние может спровоцировать рвоту.
- Также сильно болит спина в районе поясницы. Дискомфорт обычно является односторонним. Он существенно увеличивается при чихании и кашле. Процесс мочеиспускания нарушается далеко не всегда, потому его нельзя считать основным проявлением.
- Если своевременно не обратиться к врачу, пиелонефрит может стать хроническим. Также воспалительное поражение почек может сопровождаться гнойными осложнениями. В подобной ситуации существенно увеличивается температура.

Как правило, мышцы растягиваются при нагрузках. Обычно данная ситуация не угрожает состоянию человека. Чтобы устранить неприятные ощущения, необходимо обеспечить больному покой и полностью исключить нагрузки.
При поражении мышц есть риск появления боли. Она может быть ноющей или тупой. Также возможен острый болевой синдром. Обычно он наблюдается при неправильных движениях. Дискомфорт может спровоцировать сквозняк или тяжелые предметы. В отдельных случаях он нарастает в стрессовых ситуациях.
При данных патологиях ноет поясница и увеличивается температура до 37 градусов. Эти недуги наблюдаются очень редко, однако представляют реальную опасность для здоровья. В подобных ситуациях строго запрещено заниматься самостоятельным лечением. Если своевременно не обратиться за медицинской помощью, есть риск смертельного исхода.
У женщин дискомфорт и увеличение температуры могут быть проявлениями цистита. В данной ситуации существует угроза образования кровянистых сгустков в моче. Эта патология сопровождается болевым синдромом при мочеиспускании. При появлении таких признаков сразу же следует обращаться к врачу.
Если боль и увеличение температуры имеют место у мужчин, это может говорить об опасных поражениях органов пищеварения и системы мочеиспускания. Нередко данные признаки говорят о появлении простатита. В подобной ситуации следует незамедлительно обратиться к специалисту.
Дополнительные симптомы для диагностики

Чтобы диагностировать недуг, врач должен обратить внимание на такие проявления:
- Дискомфорт в животе. При появлении данного симптома у женщин можно заподозрить развитие цистита. У мужчин этот признак может быть проявлением простатита.
- Тошнота. Если данное состояние сопровождает поясничную боль, можно заподозрить поражение двенадцатиперстной кишки или желудка. Аналогичные проявления характерны для аппендицита. В данной ситуации, помимо тошноты, нередко наблюдается и рвота.
Если дискомфорт в пояснице выражен сильно, а температура не снижается даже после приема жаропонижающих препаратов, это может быть симптомом того, что позвоночник поражен опухолевым образованием.
Похожая симптоматика присутствует при воспалительном поражении поджелудочной железы. Также она возникает при защемлении позвоночных дисков.
Особенности детского организма

Помимо указанных причин, у детей может появиться лихорадка, которая сопровождается болями в спине, в следующих ситуациях:
- ЛОР-патологии. При их развитии может увеличиваться температура, возникает боль в шейном отделе. Нередко малыши жалуются на головные боли.
- Бронхолегочные патологии. В данном случае боль возникает не только в районе лопаток. Дискомфорт ощущается по всему позвоночнику, отдает в затылочную область и конечности.
- Менструация у девочек подросткового возраста. Отсутствие четкого цикла может сопровождаться болью в спине и небольшой лихорадкой. Это обусловлено гормональным всплеском при овуляции. Данное состояние не представляет опасности и нормализуется за 2-3 цикла. Если же этого не случилось, требуется консультация гинеколога.
Методы лечения температуры и болей в спине
Терапия боли в спине, которая сопровождается повышением температуры, может иметь этиологический или симптоматический характер. Конкретный метод зависит от причины. Так, можно ограничиться устранением нагрузки с позвоночника или же проводить лекарственную терапию. В отдельных случаях не удается обойтись без оперативного вмешательства.

Если после тяжелого труда наблюдаются боли в спине и немного увеличивается температура, следует проконсультироваться со специалистом. Нередко назначают проведение таких процедур:
- массаж;
- иглоукалывание;
- методы физиотерапии;
- мануальная терапия.
Если отсутствует температура или дискомфорт в спине появился на фоне простуды, проводят растирания и применяют компрессы.
Прекрасным средством станут согревающие бальзамы и грелки. Однако применять подобные процедуры самостоятельно можно лишь в том случае, если причиной боли являются чрезмерные нагрузки на спину или воздействие сквозняка.
При температуре запрещено проводить массаж с применением согревающих мазей. Они лишь приведут к ухудшению общего состояния. Запрещено посещать парилку или сауну. При повышенной температуре подобные процедуры приведут к нежелательным нагрузкам на сердце. Горчичники и компрессы запрещено использовать людям, которые страдают псориазом. Это же касается пациентов с чувствительной кожей.
Если использовать согревающие средства запрещено, а под рукой нет обезболивающего, можно приложить к пораженному участку лед. Его необходимо обернуть пленкой и тканью. Делать это нужно осторожно, чтобы не простудить почки. При поражении мышечной ткани спины запрещено принимать обезболивающие медикаменты и двигаться. Не ощущая боли, есть риск сильнее травмировать поясницу и другие участки спины.
Если боль обладает высокой интенсивностью, у пациента наблюдается нарушение двигательной активности или симптомы присутствуют более суток, необходима срочная помощь.
![]()
При возникновении иррадиирующей боли, помимо устранения дискомфорта и нормализации температуры, применяют специфические препараты. Их действие направлено на устранение патологий, которые спровоцировали данные признаки.- При болевом синдроме и увеличении температуры до 38 градусов можно подозревать развитие гриппа и других тяжелых патологий. Могут быть назначены антибиотики, анальгезирующие уколы и мази, иммуномодуляторы, противовирусные лекарства.
- При развитии пиелонефрита важно сразу же начинать терапию. В противном случае существует угроза хронизации процесса, нагноения и прочих осложнений. В тяжелых ситуациях может потребоваться госпитализация.
- Позвоночный туберкулез нужно лечить исключительно в условиях стационара. Врачи рекомендуют применять гипсовый корсет, придерживаться постельного режима, применять антибактериальные препараты. Также обязательным является соблюдение белковой диеты. Терапия непременно должна носить комплексный характер.
При инфаркте и прочих тяжелых состояниях больного нужно сразу же госпитализировать. Также могут применяться уколы обезболивающих медикаментов. При необходимости проводится оперативное вмешательство.
Увеличение температуры и болевой синдром в районе спины могут быть проявлениями самых разных недугов. Чтобы выявить причины, необходимо сразу обратиться к специалисту и четко следовать его рекомендациям.
Читайте также:



