Что делать если у пожилого человека болит спина

В России доля людей пожилого (60–75 лет) и старческого (75–85 лет) возраста превышает 20 % всего населения страны.
Для пожилых пациентов характерна высокая заболеваемость в целом, среди которой лидируют сердечно-сосудистые, онкологические заболевания, а также болезни опорно-двигательного аппарата.
Боль в спине широко распространена и ежегодно поражает значительную долю населения. Среди лиц молодого и среднего трудоспособного возраста распространенность боли в спине носит массовый характер, что связано в большей степени с возрастающими на человека нагрузками. Люди пожилого возраста также страдают этим недугом, однако у данной категории пациентов необходимо в первую очередь исключить немеханический характер болевого синдрома (БС) в спине.
Наибольшая часть механических болевых эпизодов в спине у пожилых пациентов обусловлена мышечно-связочной дисфункцией, несколько реже – дегенеративным поражением позвоночника (спондилез, остеоартроз фасеточных суставов), грыжей межпозвонкового диска, нетравматической остеопоретической компрессией позвонка, спинальным стенозом, спондилолистезом.
Фасеточный синдром

В отличие от лиц молодого возраста, у которых в подавляющем большинстве случаев БС в спине дегенеративной природы обусловлен поражением межпозвонкового диска (пролапс, грыжа), у пожилых пациентов наблюдается тенденция к ассоциации болевого синдрома с патологией фасеточных суставов. Установлено, что параллельно со снижением высоты межпозвоночного диска происходит инклинация суставных отростков позвонков, уменьшение и деформация площади межпозвоночных отверстий с развитием остеоартроза фасеточных суставов. БС может быть обусловлен реактивным синовитом, механической блокадой сустава синовиальной оболочкой, динамической и статической компрессией корешка нерва дегенеративно измененным фасеточным суставом.

Остеоартроз фасеточных суставов может быть ассоциирован со спондилолитическим спондилолистезом. При поражении фасеточных суставов типична боль при разгибании и ротации нижней части спины, иррадиирующая в ягодицы, усиливающаяся в положении стоя и облегчающаяся при наклоне вперед. Фасеточные суставы пальпировать обычно не удается, однако определяется мышечное напряжение в паравертебральной области в проекции пораженного сустава.
Нетравматическая компрессия позвонка при остеопорозе
Компрессионные переломы позвонков при остеопорозе, осложненные острой болью, чаще встречаются в первые 15–20 лет после наступления менопаузы (постменопаузальный остеопороз) и имеют следующие клинические особенности:

- возникают в результате компрессионной нагрузки (подъем груза, изменение положения тела);
- страдают позвонки, испытывающие наибольшую осевую нагрузку (X–XII – грудные и I–II – поясничные позвонки);
- боль может иррадиировать в грудную клетку, брюшную полость с резким ограничением движений;
- при локализации перелома в I поясничном позвонке боль может иррадиировать в гребни подвздошных костей и бедра;
- БС длится 1–2 нед, затем постепенно стихает в течение 2–3 мес. Около 66 % женщин, у которых остеопороз осложнился компрессионными переломами позвоночника, страдают от хронической боли в спине, при этом 26 % испытывают ежедневную боль продолжительностью свыше 10 ч.
О наличии остеопоротического перелома позвонка могут свидетельствовать следующие признаки:

- снижение роста на 2 см и более за 1–3 года наблюдения и на 4 см в сравнении с ростом в 25 лет – повод для выполнения рентгенографии позвоночника с целью выявления переломов позвонков (степень рекомендации В);
- усиление грудного кифоза (В);
- уменьшение расстояния между ребрами и гребнем подвздошной кости – менее ширины 2 пальцев (B);
- появление расстояния от затылка пациента до стены в положении стоя (B);
- уменьшение количества зубов
![]()
Стеноз позвоночного канала
Наиболее часто стеноз позвоночного канала формируется на фоне разрастания краевой поверхности дугоотростчатых суставов, протрузий и грыж межпозвоночных дисков, задних остеофитов, спондилолистеза и гипертрофии желтой связки . Посттравматический стеноз возникает в результате недиагностированного перелома позвонков с деформацией и сужением позвоночного канала на фоне сформировавшейся нестабильности и рубцовых изменений в эпидуральном пространстве. Поясничный стеноз, как правило, манифестирует ноющей болью в ногах, усиливающейся в начале ходьбы и облегчающейся при ее прекращении, а также при сидении, наклоне вперед (перемежающаяся нейрогенная хромота). При сочетании с врожденным сужением канала симптомы могут усиливаться при разгибании.
Немеханическая боль в спине

Среди немеханической боли в спине у пожилых особое место занимают неопластические процессы и инфекционные заболевания. Ниже представлены основные клинические признаки, позволяющие заподозрить указанные состояния:
- лихорадка (характерна для ракового поражения, остеомиелита позвонков, инфекции дисков, сепсиса, туберкулеза);
- снижение массы тела (злокачественные опухоли);
- неспособность найти удобное положение (метастазы, а также аневризма аорты, мочекаменная болезнь);
- ночные боли (опухоли, метастазы);
- интенсивная локальная боль (эрозивный процесс);
- неэффективность анальгетической терапии.
Неопластическое поражение позвоночника представлено первичным и метастатическим опухолевыми процессами. Выделяют следующие виды первичных опухолей.
- Хордома – наиболее часто встречающаяся злокачественная опухоль позвоночника (20 % всех злокачественных опухолей позвоночника). Возникает из остатков нотохорды, диагностируется в крестце, основании черепа, грудном и поясничном отделах позвоночника. Может встречаться у пациентов любой возрастной группы.
- Гемангиома – обнаруживается у 11 % больных при осуществлении аутопсии. Наиболее часто поражается грудной отдел позвоночника. Рентгенологически в теле позвонка определяются вертикальные трабекулы в виде пчелиных сот. Неврологические симптомы могут появляться при переломе позвонка.
- Остеосаркома – локализуется в поясничнокрестцовом отделе с вовлечением в 90 % случаев тела позвонка, имеет крайне неблагоприятный прогноз. Среди всех случаев метастатического поражения позвоночника шейный отдел вовлекается в патологический процесс в 10 % наблюдений, грудной – в 70 %, поясничный – в 20 %. Чаще всего в позвоночник метастазируют рак молочной железы, рак предстательной железы и легкого и несколько реже – меланома, рак почки и рак щитовидной железы .
Изучение клинико-рентгенологических особенностей опухолевого поражения позвоночного столба показывает, что характер распространения процесса в позвонке в основном зависит от вида опухоли и резистентности тканей позвоночника (так называемые барьерные ткани). Неопроцесс в позвонке распространяется по горизонтальному типу. Первоначально страдает губчатая кость тела позвонка, затем задняя продольная связка и боковые отделы и в последнюю очередь поражаются передние отделы и замыкающие пластины. Межпозвонковый диск никогда не вовлекается в неопластический процесс.
Поражение позвоночника и плоских костей (череп, таз, грудина, ребра) при миеломной болезни (относится к группе парапротеинемических гемобластозов, характеризуется пролиферацией плазматических клеток с гиперпродукцией моноклональных антител) является ведущим клиническим синдромом и сопровождается развитием остеодеструкции и остеопороза. Чаще поражается пояснично-крестцовый отдел позвоночника, характерны постоянные интенсивные боли в спине, грудной клетке, стихающие в положении лежа (в отличие от болей при метастатическом поражении). В постановке диагноза решающую роль играют наличие М-градиента в электрофореграмме белков сыворотки крови и/или обнаружение белка Бенс-Джонса в моче. Для заболевания характерны резкое увеличение уровня общего белка в сыворотке крови, стойкая протеинурия, стойкое и длительное увеличение скорости оседания эритроцитов (СОЭ), гиперкальциемия, гипогаммаглобулинемия, плазмоклеточная инфильтрация костного мозга (число плазматических клеток достигает > 15 %) .
Остеомиелит позвонка и дисцит могут развиваться вследствие гематогенного распространения инфекции из очагов кожи, мочеполового, желудочно-кишечного, респираторного трактов. Предрасполагающими факторами к развитию инфекционного поражения позвоночника являются длительная иммуносупрессивная терапия, алкоголизм, сахарный диабет и другие коморбидные состояния.
Инфекционный процесс начинается обычно в теле позвонка вблизи передней продольной связки и может распространяться в соседние позвонки непосредственно через пространство дисков или по системе свободно сообщающихся венозных каналов. Поскольку у взрослого человека межпозвонковые диски лишены сосудов, инфекция в соответствующих пространствах при гематогенном инфицировании всегда возникает вторично по отношению к остеомиелиту соседних позвонков. Боль в спине при остеомиелите интенсивная, в 15 % случаев протекает с симптомами корешковой или спинальной компрессии. Лихорадка встречается в 50 % наблюдений.

Среди других причин инфекционного поражения позвоночника у пожилых выделяют туберкулезный спондилит. При туберкулезе поясничный отдел вовлекается в 30 % случаев. Характерна деструкция 2 близлежащих позвонков (передняя клиновидная деформация). Обязательным является связь с туберкулезом легких или других органов в настоящее время или в анамнезе. При проведении пробы Манту гиперергическая реакция отмечается лишь у 7–12 % больных. Показано проведение рентгенографии, компьютерной томографии (КТ) и МРТ в совокупности. С диагностической целью используют терапию ex juvantibus противотуберкулезными средствами.
Инструментальная диагностика
В настоящее время сформулированы основные показания для применения методов визуализации при болях в спине. Кроме того, значимую диагностическую ценность имеют следующие инструментальные методы обследования.

Рентгенография позвоночника проводится в прямой и боковой проекциях. Показаниями к ее назначению служат острое начало болей у пациента старше 50 лет без данных о травме в анамнезе, интенсивная боль, боль в спине после травмы, боль, не уменьшающаяся в положении лежа, опухолевые процессы, способные метастазировать в кости (опухоли предстательной железы, молочной железы, почек, легких, щитовидной железы), жалобы на лихорадку, похудание. В ряде случаев необходимо использовать функциональные рентгенологические тесты (в состоянии максимального сгибания и разгибания), которые позволяют выявить нестабильность позвоночно-двигательного сегмента. Рентгенография незаменима при проведении диагностики компрессионных переломов при остеопорозе, в том числе деформаций позвонков. Кроме того, рентгенография позвоночника показана всем больным, которых направляют на физио- и мануальную терапию.
Электромиографию назначают при наличии симптомов радикулопатии и неясном диагнозе, необходимости определения тяжести поражения нервов или анатомического местонахождения дисков, а также перед выполнением хирургического вмешательства.

Радиоизотопная остеосцинтиграфия костей и позвоночника применяется при подозрении на наличие опухолевого или метастатического процесса, деформирующего остита и др. Единичное костное поражение при отсутствии дополнительных очагов подтверждает неопухолевую этиологию боли.
Миелография используется при подозрении на сдавление спинного мозга или конского хвоста, а также при планировании оперативного вмешательства.
Лечение
Подход к лечению БС в спине формируется на основании современных представлений об этиопатогенетических механизмах их развития, а также с учетом варианта течения болезни.

При любой разновидности острого механического БС в программу лечения должны быть включены нестероидные противовоспалительные препараты – НПВП (степень рекомендации А). Кроме того, НПВП с выраженным анальгезирующим действием могут применяться и при инфекционном, и при неопластическом поражениях позвоночника.
Одним из современных НПВП является Кеторол – производное арилуксусной кислоты, неселективный ингибитор циклооксигеназы (ЦОГ). Основная клиническая ценность Кеторола связана с его мощным анальгезирующим действием, по степени которого он превосходит другие НПВП. Препарат быстро всасывается, обладает высокой биодоступностью (80–100 %). Кеторол связывается с белками плазмы на 90–99 %, подвергается печеночному метаболизму, выводится почками (90 %) и кишечником (6 %). Продолжительность действия препарата – 6–10 ч.
Выпускается в 2 формах: таблетки для приема внутрь по 10 мг и раствор для парентерального введения в ампулах – 30 мг. Разовые дозы при однократном внутримышечном (в/м) введении: больным до 65 лет – 10–30 мг (в зависимости от тяжести БС), пациентам старше 65 лет или с нарушением функции почек – 10–15 мг.
Дозы при многократном в/м введении: больным в возрасте до 65 лет – 10–30 мг, затем по 10–30 мг каждые 4–6 ч, пациентам старше 65 лет или с нарушением функции почек – по 10–15 мг каждые 4–6 ч. Максимальная суточная доза для больных до 65 лет – не более 90 мг, старше 65 лет или с нарушенной функцией почек – 60 мг. При парентеральном введении продолжительность курса должна составлять не более 5 дней. При переходе с парентерального введения препарата на его прием внутрь суммарная суточная доза обеих лекарственных форм в день перевода не должна превышать 90 мг для больных в возрасте до 65 лет и 60 мг – для пациентов старше 65 лет или с нарушенной функцией почек.

При этом доза препарата в таблетках в день перехода не должна превышать 30 мг.
Нами применена схема поэтапной терапии острой дорсалгии, согласно которой в течение первых 5 дней использовались парентеральная и таблетированная формы Кеторола с последующим переходом на прием селективного ингибитора ЦОГ-2 (Найз) в дозе 200 мг/сут в течение 10 дней. Продемонстрирована высокая эффективность и безопасность применения данной схемы у больных, в том числе и у пациентов пожилого возраста.
Важным вспомогательным компонентом комплексного лечения БС является локальная терапия. В настоящее время сформулированы основные требования к локальной терапии: необходимо применять высокоэффективные препараты, не вызывающие развития местных токсических и аллергических реакций и обладающие способностью к проникновению через кожу с достижением ткани-мишени; концентрация препаратов в сыворотке крови не должна достигать уровня, приводящего к развитию побочных эффектов. Наиболее удачной формой для использования в локальной терапии является Найз-гель.
Воздействие на мышечный компонент предполагает применение миорелаксантов, устраняющих мышечный спазм, продолжительность использования которых составляет не более 2 нед (в минимально эффективных дозах).
При фасеточном синдроме исключается выполнение упражнений на разгибание. Рекомендовано минимизировать постельный режим.
Доказательства эффективности введения глюкокортикостероидов в фасеточные суставы противоречивы. Эффективным методом является радиочастотная денервация медиальных ветвей дорсальных дуг, иннервирующих фасеточный сустав, с предварительным проведением положительной пробы с местными анестетиками.
Консервативное лечение поясничного стеноза следует рекомендовать лишь при наличии минимально выраженной неврологической симптоматики и пациентам с тяжелой соматической патологией. Показаны упражнения, связанные с флексией в поясничном отделе позвоночника (велоэргометр, ходьба по бегущей дорожке с наклоном вперед). Целесообразно назначение венотонических препаратов, эпидуральное введение анестетиков и глюкокортикостероидов.
Хирургическое вмешательство показано при неэффективности консервативной терапии и нарастающем неврологическом дефиците. При центральном стенозе основу хирургической тактики составляют ламинэктомия и удаление желтой связки .
При спондилолистезе рекомендуется укрепление мышц брюшного пресса, ношение корсета . Стойкий БС и неврологические нарушения являются показанием к хирургическому лечению.
Заключение
Таким образом, ведение пациента с болями в спине в пожилом возрасте должно проходить в соответствии с индивидуальной программой обследования и лечения. Огромного внимания заслуживают обследование больных по онкопрограмме, а также использование эффективной и безопасной терапевтической тактики.

Межпозвонковая грыжа: почему разрушаются межпозвонковые диски, причины, симптомы, диагностика, лечение
Многие из нас испытывают боли в спине. И причина этого неблагополучия в основном кроется в позвоночнике. Избежать остеохондроза не удается практически никому.70% населения в той или иной степени страдает от его проявлений. Самое тяжелое последствие остеохондроза - грыжи межпозвонковых дисков
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена особенностям лечения боли в спине у пожилых людей
Для цитирования. Балязин В.А., Балязина Е.В. Боль в спине у пожилых людей: особенности лечения // РМЖ. 2016. No 7. С. 439–441.


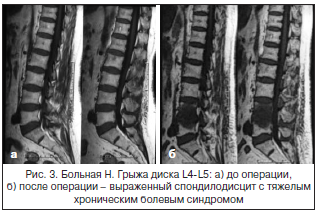
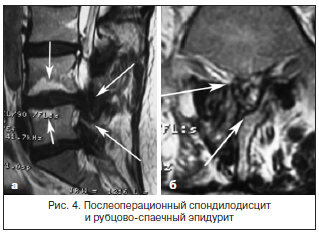
Рецидивы БС после операций, по сводным данным, составляют от 15 до 50%. Возникает вопрос о необходимости дальнейшей разработки более строгих критериев отбора больных для хирургического лечения и более эффективных методов консервативной терапии, при применении которой не возникает необратимых анатомических нарушений, развивающихся после оперативных вмешательств.
С целью подавления ноцицептивного компонента болей в нижней части спины в остром периоде широко и успешно применяются НПВП в сочетании с миорелаксантами в зависимости от выраженности мышечного спазма. В силу возрастных особенностей организма, предопределяющих разницу в фармакокинетике и фармакодинамике лекарственных средств, существуют различия в реакции пожилых и молодых лиц на одни и те же препараты. Следует учитывать особенности пожилого возраста, и прежде всего повышенную частоту побочных эффектов вследствие наличия частых сопутствующих заболеваний и риска лекарственного взаимодействия. Особая настороженность необходима при комбинации НПВС и ацетилсалициловой кислоты, которая часто применяется пожилыми для профилактики сердечно-сосудистых осложнений. Стремление устранить недостатки традиционных НПВС путем создания препаратов с более селективным действием, в частности селективных ингибиторов циклооксигеназы (ЦОГ) 2–го типа, хотя и уменьшило риск желудочно-кишечных осложнений, но не устранило его полностью. Риск поражения почек остается таким же, как и при применении неселективных ингибиторов ЦОГ.
Среди селективных ингибиторов ЦОГ-2 хорошо зарекомендовал себя нимесулид (Найз). Нимесулид ингибирует ЦОГ-2 и угнетает синтез простагландинов в очаге воспаления, ингибирует высвобождение фермента миелопероксидазы, а также угнетает образование свободных радикалов кислорода, не влияя на процессы фагоцитоза и хемотаксиса, угнетает образование фактора некроза опухоли и других медиаторов воспаления. Известно также, что у нимесулида один из самых благоприятных профилей желудочно-кишечной безопасности, однако при необходимости все же следует проводить гастроскопию и другие исследования для раннего выявления изъязвления слизистой, а также своевременно применять ингибиторы протонной помпы [7]. Нимесулид (Найз) обладает противовоспалительными, анальгезирующими и жаропонижающими свойствами. После приема внутрь нимесулид быстро всасывается в ЖКТ. Максимальная концентрация в плазме крови определяется через 2–3 ч. Связывание нимесулида с белками плазмы крови достигает 97,5%. Угнетающее влияние на ЦОГ-1 менее выражено (реже вызывает побочные эффекты, связанные с угнетением синтеза простагландинов в здоровых тканях). У больных с почечной недостаточностью (клиренс креатинина 1,8–4,8 л/ч или 30–80 мл/мин) и у лиц пожилого возраста фармакокинетический профиль нимесулида существенно не меняется. Снижению дозы НПВП способствует использование адъювантных препаратов (прегабалин, габапентин), что очень важно у лиц пожилого возраста [9]. Важным преимуществом Найза является наличие местной формы – препарата Найз гель.
Для усиления терапевтического эффекта и быстрого купирования воспалительного синдрома и БС важно использовать комплексный подход к лечению. Доказано, что совместное применение Найз таблеток с Найз гелем усиливает лечебный эффект и способствует быстрому купированию боли и воспаления [10]. Основа Найз геля – изопропиловый спирт, который позволяет действующему веществу быстро проникать глубоко в ткани, непосредственно к очагу воспаления. И уже через 15 мин Найз гель практически полностью всасывается с поверхности кожи и концентрируется в месте воспаления.
В комплексной терапии болей в спине с успехом применяются витамины группы В, по показаниям – антидепрессанты и транквилизаторы, физиотерапия, массаж, мануальная терапия, иглорефлексотерапия. Стойкий БС и неврологические нарушения являются показанием к хирургическому лечению [3].
Особого внимания требуют пациенты со спинальным стенозом. Консервативное лечение поясничного стеноза проводится при наличии минимально выраженной неврологической симптоматики, а также при тяжелой соматической патологии. Рекомендуются упражнения, связанные с флексией в поясничном отделе позвоночника (велоэргометр, ходьба по бегущей дорожке с наклоном вперед). Целесообразны назначение венотонических препаратов, эпидуральное введение анестетиков и глюкокортикостероидов [3].
Хирургическое вмешательство показано при неэффективности консервативной терапии и нарастающем неврологическом дефиците. При центральном стенозе основу хирургической тактики составляют ламинэктомия и удаление желтой связки [3]. С целью профилактики рецидива боли в отдаленном послеоперационном периоде нами разработан способ интраоперационной профилактики формирования рубцово-спаечного эпидурита, защищенный патентом № 2294169 (зарегистрирован 27 февраля 2007 г., авторы: Балязин В.А., Балязина Е.В., Балязин И.В.).
Таким образом, лечение боли в спине у пожилых требует обязательного уточнения этиологии и патогенеза заболевания, а также учета сопутствующей патологии, в т. ч. и принимаемых пациентом в связи с ней лекарственных препаратов, c целью исключения полипрагмазии, а также токсического эффекта нерациональной комбинации лекарственных средств.
Читайте также:



