Чрескожная эндоскопическая поясничная дискэктомия
б) Относительные противопоказания чрескожной эндоскопической дискэктомии:
- Синдром конского хвоста.
- Коагулопатия.
- Нестабильность позвоночника.
в) Оснащение для чрескожной эндоскопической дискэктомии:
Эндоскоп имеет эллиптическое поперечное сечение, что в пределах круглой рабочей канюли оставляет пространство для свободного оттока жидкости, которая используется для ирригации операционного поля. Недавно эти эндоскопы подверглись модификации, которая позволила использовать их с рабочими канюлями большого диаметра вместе с относительно большими зажимами, долотами и эндоскопическими борами.
2. Инструментарий, используемый на этапе доступа:
- Спинальная игла/игла для доступа, 20G длиной 250 мм.
- Направляющая спица диаметром 1,8 мм.
- Обтуратор/дилятор с тупым или конусовидным концом для смещения нервных образований и предотвращения их повреждения.
- Рабочая шахта/канюля: полая цилиндрическая трубка с внешним диаметром 7/8 мм и длиной рабочей части 165 мм (при трансфораминальном доступе) или 145 мм (при интерляминарном доступе); конец канюли может быть скошенным (для вмешательств на внутриканальных грыжах) или круглым (экстрафораминальные или мигрировавшие грыжи).
Механический инструментарий:
- Зажимы для дискэктомии 2,5 или 3,5 мм.
- Артикулирующие зажимы.
- Зонд.
- Диссектор.
- Инструменты для увеличения доступа (для фораминопластики и костной резекции).
- Костные трепаны и римеры.
- Эндоскопические сверла и боры.
Электрохирургический инструментарий:
- Гибкий радиочастотный биполярный зонд (Elliquence, Oceanside, NY) — низкотемпературный электрокоагулятор с возможностью использования в качестве навигационного зонда, вызывающий минимальное повреждение окружающих тканей и используемый для гемостаза, мобилизации тканей и аннулопластики.
- Лазеры: предпочтительно использование гольмиевого иттрий-алюминий-гранатового (Ho-YAG) лазера — пульсирующего лазера с минимальной степенью рассеяния тепла. Также предпочтительно использование световода с 90° рабочей частью, позволяющего достаточно точно выполнять обработку тканей в пределах 360° вокруг рабочей части.

Набор инструментов для трансфораминальной эндоскопической хирургии позвоночника включает зажимы,
эндоскопы, спинальные иглы, рабочие канюли, набор диляторов разного диаметра, римеры и направляющие спицы.
г) Укладка пациента и подготовка операционного зала для чрескожной эндоскопической дискэктомии. Для чрескожной эндоскопической дискэктомии (ЧЭПД) используется рентгенпрозрачный операционный стол (стол Джексона), при трансфораминальной чрескожной эндоскопической дискэктомии (ЧЭПД) пациента укладывают в положение на животе, при использовании интерляминарного доступа пациента укладывают на бок так, чтобы сторона поражения находилась вверху. В последнем случае мы отдаем предпочтение положению на боку потому, что в этом положении проще удерживать эндоскоп, а дуральный мешок смещается в противоположную сторону уже под действием одной только силы тяжести.
Кровотечение из эпидуральных вен также выражено в меньшей степени за счет уменьшения внутрибрюшного давления. Операционное поле отграничивается стерильным бельем так, чтобы нижняя часть голеней и стоп оставались не укрытыми, и хирург мог постоянно наблюдать за их движениями. С-дуга настраивается и фиксируется в положении, дающем возможность выполнения рентгенографии в прямой и боковой проекциях. Что касается рентгенографии в прямой проекции, то предпочтительна проекция Фергюсона, когда обе замыкательные пластинки смежных позвонков на интересующем уровне параллельны друг другу. Ассистент или операционный техник перед операцией маркируют на коже костные ориентиры, используемые для выполнения доступа.
Операционное поле обрабатывают, отграничивают стерильным бельем и вокруг операционного стола устанавливают все необходимое в ходе операции оборудование. Хирург должен иметь беспрепятственный доступ к мониторам С-дуги и эндоскопа.
д) Анестезия для чрескожной эндоскопической дискэктомии (ЧЭПД). Для снижения вероятности ятрогенного повреждения нервных образований мы предпочитаем оперировать в условиях местной анестезии с внутривенной седацией. В таких условиях сохраняется постоянная и в режиме реального времени обратная связь с пациентом, который может дать понять хирургу о своих ощущениях, возникших, например, вследствие ирритации корешков спинного мозга за счет давления на них инструментом или их ретракции, хирург же в подобной ситуации сможет предотвратить нежелательные эффекты или переустановить тот или иной инструмент.
В сомнительных ситуациях пациента можно попросить подвигать пальцами и стопами, что также позволит убедиться в точности расположения инструмента и предотвратить повреждение корешка. Местная анестезия, кроме того, может быть предпочтительна у пациентов пожилого возраста, наличие у которых сопутствующей патолотии может сделать нежелательным выполнение операции в условиях общей анестезии.
Единственными источниками выраженных болевых ощущений по ходу доступа являются кожа и фиброзное кольцо диска. Кожа, траектория введения иглы и фиброзное кольцо инфильтрируются 1% раствором лидокаина. Использование именно такой концентрации является предпочтительным, поскольку она характеризуется быстрым наступлением эффекта, селективным блокированием только чувствительных волокон и отсутствием влияния на проведение моторных импульсов.
При трансфораминальном доступе предпочтительно выполнение трансфораминальной блокады. При интерляминарной ЧЭПД мы отдаем предпочтение крестцовой эпидуральной блокаде, поскольку таким образом у нас остается достаточно времени для того, чтобы анестетик возымел свой эффект.
Для седации пациента без выключения сознания применяются седатирующие препараты в комбинации с опиоидными анальгетиками, предпочтение отдается постоянной инфузии раствора и использованию препаратов короткого действия. Седация начинается с назначения 3 мг (0,05 мг/кг) мидазолама внутримышечно за час до операции. Если пациент при этом не отмечает появления сонливости, половина названной дозы повторяется уже в операционной. В качестве опиоидного анальгетика отдают предпочтение ремифентанилу, благодаря его короткому периоду действия (3-4 минуты); введение препарата начинают в виде постоянной инфузии в дозе 0,1 мкг/кг в минуту, дозу снижают наполовину, после того как хирург пройдет инструментом через фиброзное кольцо, т.е. по завершении наиболее болезненного этапа операции.
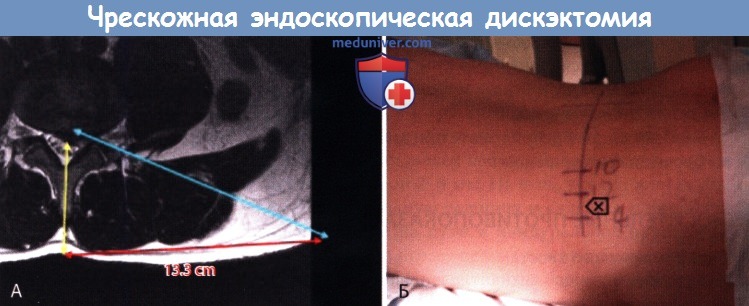
А. Маркировка траектории доступа по предоперационному МР-скану (голубая стрелка).
Расстояние до точки доступа на коже (красная стрелка) измеряется от срединной линии (желтая стрелка).
Б. Измеренное расстояние маркируется на коже пациента—так определяется точка доступа к диску для чрескожной эндоскопической поясничной дискэктомии (ЧЭПД). 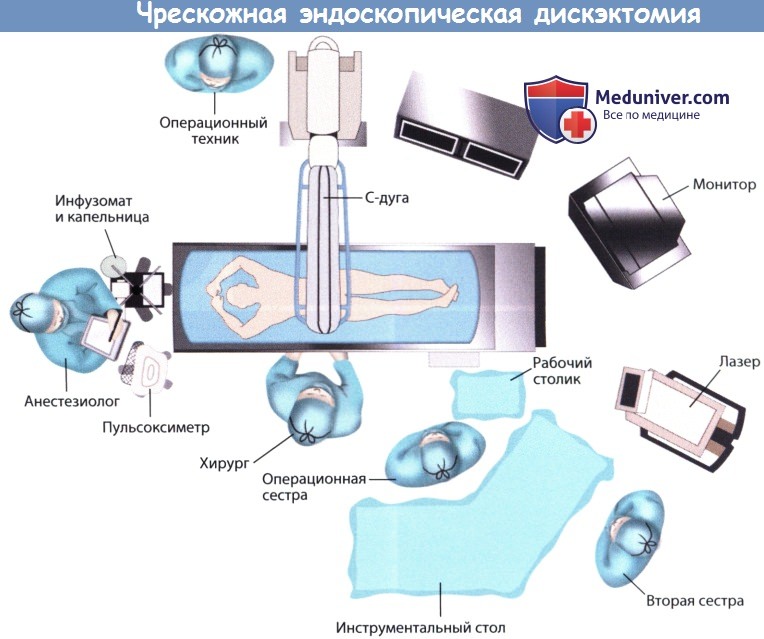
Расположение оборудования и персонала операционной.
Мониторы эндоскопа и С-дуги устанавливаются напротив хирурга так, чтобы хирург беспрепятственно мог видеть оба экрана. 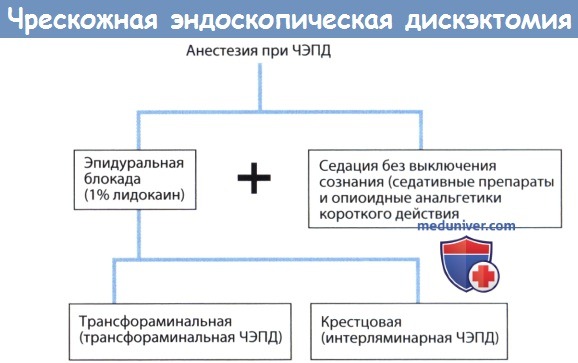
Анестезия при чрескожной эндоскопический поясничной дискэктомии (ЧЭПД).
е) Техника операции чрескожной эндоскопической дискэктомии (ЧЭПД):
1. Трансфораминальное удаление грыжи чрескожной эндоскопической дискэктомии (ЧЭПД) при немигрировавшей грыже диска:
Этап 1. Введение иглы. После укладки пациента и анестезии следующим важным этапом операции является введение иглы. Точка ввода иглы на коже определяется по аксиальным томограммам. На этих изображениях траекторию введения иглы маркируют таким образом, чтобы избежать попадания иглой в брюшную полость и в то же время так, чтобы конец ее достиг своей цели (грыжи диска). По этим изображениям измеряется расстояние от срединной линии до собственно точки ввода иглы, после чего соответствующая точка маркируется на коже пациента.
После определения положения точки введения иглы соответствующий участок кожи и подкожная клетчатка инфильтрируются 1% раствором лидокаина. В выбранной точке в переднемедиальном направлении обычно под углом 25° к горизонтальной (фронтальной) плоскости вводится игла 18G. По мере продвижения иглы ткани по ходу доступа также инфильтрируются 1% раствором лидокаина. Хирург постоянно должен контролировать положение иглы в прямой и боковой проекциях до тех пор, пока конец ее не достигнет цели — задней поверхности фиброзного кольца диска: рентгенологически эта точка в прямой проекции соответствует срединной педикулярной линии, а в боковой — задней поверхности тел позвонков.
Перед тем как выполнить пункцию фиброзного кольца, ткани вокруг него инфильтрируются 2-3 мл 1% раствора лидокаина, что обеспечивает последующее безболезненное проведение через кольцо обтуратора.
Этап 2. Хромодискография. Игла продвигается в глубь диска и выполняется хромодискография, для чего в диск вводят 2-3 мл смеси рентгенконтрастного препарата (Омнипак), индигокармина и физиологического раствора в соотношении 2:1:2. Индигокармин — это краситель, обладающий свойствами основания, который селективно прокрашивает дегенеративно измененное и обладающее кислой реакцией пульпозное ядро, что упрощает идентификацию фрагментов грыжи диска на последующих этапах вмешательства. Краситель проникает из диска через дефекты фиброзного кольца в эпидуральное пространство в том же направлении, что и фрагменты грыжи диска.
Как уже сказано, зона разрыва фиброзного кольца расширяется, выпавший фрагмент диска захватывается зажимом, подтягивается в рабочую полость и удаляется. Обычно работа начинается в медиальных отделах, рабочая канюля постепенно подтягивается до тех пор, пока конец ее не окажется на уровне срединной педикулярной линии. Таким образом становится видно эпидуральное пространство. Если на данном этапе становятся видны свободные фрагменты грыжи диска, то они могут быть удалены. Восстановление свободной флотации дурального мешка обычно является показателем адекватно выполненной декомпрессии.
Чрескожная эндоскопическая поясничная дискэктомия (ЧЭПД) при мигрировавших грыжах межпозвонкового диска. Еще до операции хирург должен оценить характер имеющейся грыжи диска, для чего используют сагиттальные МР-сканы в режиме Т2. Вне зависимости от локализации дефекта фиброзного кольца, грыжи, располагающиеся выше или ниже уровня замыкательных пластинок позвонков, называются мигрировавшими. Эффективность чрескожной эндоскопической поясничной дискэктомии (ЧЭПД) в значительной степени зависит от точности расположения рабочей канюли, траектория введения которой позволит увидеть и выполнить необходимое вмешательство непосредственно на мигрировавшем фрагменте диска.
Хирург должен ревизовать эпидуральное пространство на предмет наличия таких мигрировавших фрагментов, при этом обычно используется круглая канюля, которая сначала может также вводиться в полость межпозвонкового диска с последующим перемещением в эпидуральное пространство, либо сразу устанавливаться в эпидуральное пространство. Иногда при высоких грыжах или значительной миграции свободного фрагмента адекватное вмешательство с использованной описанной методики выполнено быть не может, в таких случаях может понадобиться фораминопластика или даже открытое вмешательство. Эти вопросы мы обсудим ниже.
ж) Техника интерляминарной чрескожной эндоскопической поясничной дискэктомии (ЧЭПД):
Этап 1. Хромодискография. Для хромодискографии применяется стандартный заднебоковой доступ к диску, выполняемый в положении пациента на животе (как при аксиллярных грыжах диска). После этого пациента вновь поворачивают в положение на боку (по причинам, описанным выше, мы отдаем предпочтение положению на боку). На коже маркируются границы L5 и S1 позвонков, в частности маркируются верхний край дуги S1 позвонка и нижний край дуги L5 позвонка, а также медиальная педикулярная линия S1 позвонка на интересующем нас уровне.
Этап 2. Введение иглы. Как уже говорилось, выделяют два типа внутриканальных грыж диска L5-S1 — аксиллярные (наиболее часто встречающиеся) и плечевые. Еще до операции хирург должен определиться, с каким типом грыжи он имеет дело. Следующим важным моментом, о котором нельзя забывать, является выбор направления введения иглы—юно должно быть противоположным направлению грыжи диска (например, при миграции грыжи вниз точку следует располагать выше, и наоборот).
Аксиллярные грыжи. Точка введения иглы на коже располагается на середине расстояния между срединной линией и медиальной педикулярной линией и ближе к верхнему краю дуги S1. В боковой проекции игла вводится в направлении к условной точке, расположенной сразу ниже верхней замыкательной пластинки S1.
Плечевые грыжи. Точку введения иглы здесь располагают над наиболее латеральной частью междужкового промежутка. Кожа в зоне предполагаемого введения иглы и подлежащие ткани инфильтрируют 1% раствором лидокаина. При постоянном флюороскопическом контроле игла проводится в эпидуральное пространство, при этом момент попадания иглы туда ощущается как исчезновение сопротивления тканей продвижению иглы. Правильность положения иглы подтверждают проведением эпидурографии с использованием рентгенконтрастного препарата, после чего выполняется эпидуральная блокада 10 мл 1% раствора лидокаина. При плечевых грыжах игла вводится непосредственно в межпозвонковый диск и проводится хромодискография.
Этап 3. Введение инструментов. После удаления из иглы стилета через нее проводится направляющая спица. В точке введения спицы выполняется разрез кожи длиной 0,7 см, после чего с помощью серии диляторов по спице формируется рабочий канал. Введение диляторов необходимо контролировать флюороскопически — они должны достигать желтой связки. Следующим этапом по диляторам устанавливается рабочая канюля и вслед за ней эндоскоп, который вводят при постоянном орошении операционного поля физиологическим раствором. На дне рабочей канюли должны быть видны волокна желтой связки — бледно-желтые волокна, расположенные в кранио-каудальном направлении. Для доступа в эпидуральное пространство в желтой связке с помощью зонда или электрокоагулятора формируется окошко.
Если эндоскоп уже находится в эпидуральном пространстве, то хирург увидит эпидуральную клетчатку, которая выглядит как блестящая желтая дольчатая ткань, пронизанная мелкими кровеносными сосудами.
Этап 4. Фрагментэктомия. Эпидуральная клетчатка удаляется с помощью радиочастотного зонда, после чего нам становятся видны нервные образования и прокрашенная красителем ткань межпозвонкового диска или задняя продольная связка. Если на этом этапе мы можем локализовать грыжу межпозвонкового диска и сформировать необходимое для ее удаления рабочее пространство, то можно приступить к удалению грыжи. Иногда грыжа будет располагаться кпереди от корешка спинного мозга и имеющееся у нас в распоряжении рабочее пространство слишком мало, чтобы можно было поместить в него рабочую канюлю без риска повреждения корешка.
В подобной ситуации через эндоскоп над фрагментом на заднюю поверхность тела S1 необходимо вновь установить направляющую спицу, по которой с помощью нескольких диляторов формируется новое рабочее пространство между нервными образованиями. В это вновь сформированное пространство вводится рабочая канюля и эндоскоп. Также в качестве ретрактора для корешка можно воспользоваться рабочей канюлей со скошенным концом — в таком случае срез канюли разворачивается в противоположную от корешка сторону. На этом этапе мы можем видеть прокрашенную красителем ткань грыжи диска — она удаляется.
з) Техника расширения доступа при грыжах межпозвонковых дисков:
1. Экстрафораминальная грыжа диска. Точка доступа на коже в таких случаях выбирается относительно медиальней, а угол введения инструментов приближается к прямому. Это дает возможность хирургу при фораминальных грыжах избежать возможного контакта с расположенным в межпозвонковом отверстии корешком.
2. Значительное мигрировавшие грыжи. Эффективность ЧЭПД напрямую зависит от возможности выполнения безопасного доступа к грыже межпозвонкового диска. При расположении грыжи в зоне 4 этот доступ естественным образом ограничивается имеющимися костными препятствиями, например, верхним суставным отростком. В таких случаях выполняется фо-раминопластика, заключающаяся в резекции вентральной (внесуставной) части верхнего суставного отростка. Для фораминопластики применяют костные трепаны, работать которыми нужно под контролем флюороскопа, или эндоскопические боры.
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Сотрудничество
- Карта сайта
- Контакты
- Анатомия позвоночника
- Диагностика заболеваний позвоночника
- Дискография позвоночника
- Компьютерная томография позвоночника
- Миелография - КТ-миелография
- МРТ позвоночника
- Рентгенография позвоночника
- Электромиография - ЭМГ
- Электронейрография
- Люмбальная пункция
- Неврологическое обследование
- Межпозвоночный диск
- Межпозвоночная грыжа
- Симптомы межпозвоночной грыжи
- Межпозвоночная грыжа шейного отдела
- Межпозвоночная грыжа грудного отдела
- Межпозвоночная грыжа поясничного отдела
- Консервативное лечение межпозвоночной грыжи
- Стероидные противовоспалительные препараты
- Мышечные релаксанты
- Нестероидные противовоспалительные препараты
- Трициклические антидепрессанты
- Хирургическое лечение межпозвоночной грыжи
- Микродискэктомия - показания
- Перкутанная дискэктомия
- Искусственный межпозвоночный диск
- Малоинвазивные методы лечения болей в спине
- Поясничная ламинэктомия
- Внутридисковая электротермальная терапия
- Фораминотомия
- Кифопластика
- Цервикальная микроэндоскопическая дискэктомия
- Поясничная корпэктомия
- Интеркорпоральный спондилодез
- Шейная ламинопластика
- Ламинэктомия
- Ишиас - радикулопатия
- Ишиас - причины ишиаса
- Симптомы ишиаса
- Упражнения при ишиасе
- Лечение ишиаса
- Операции при ишиасе
- Вертебропластика
- Спинальный стеноз
- Причины спинального стеноза
- Лучшие нейрохирурги Израиля - И.Пекарский
- Эндоскопическая операция межпозвоночной грыжи в Израиле
- Тель-Авивский Нейрохирургический Центр - отделение спинальной хирургии
- Центр нейрохирургии г.Дуйсбург - Германия
- Процедура ВЭТ - клиника Кассель - Германия
- Протезирование межпозвоночного диска шейного отдела - клиника Кассель
- Нуклеотомия - лечение в Москве
- Клиника лечения позвоночника - курорт Баден-Баден
- Американский Институт миниинвазивной хирургии позвоночника
- Операции на позвоночнике в Москве
- Операции на позвоночнике - в Германии
- Тейпирование - лечение боли в позвоночнике и суставах
- Люмбальная дискэктомия в Южной Корее
- Операции на позвоночнике в Ассуте
- Лечение межпозвоночной грыжи без операции - в Турции
ПЕРКУТАННАЯ ДИСКЭКТОМИЯ
Термин “перкутанная дискэктомия” означает проведение хирургического вмешательства без традиционного разреза, через прокол кожи. При перкутанной дискэктомии через такой мини-разрез проводится удаление фрагмента межпозвонкового диска для декомпресии нервного корешка или спинного мозга.
Перкутанна дискэктомия отличается от традиционной открытой дискэктомии и микродискэктомии. Существует несколько перкутаных методик. Все они заключаются в том, что врач вводит через кожу в область диска миниатюрные инструменты. Все вмешательство проводится под рентгенологическим контролем. При этом хирург может иссечь фрагмент диска, удалить пульпозное ядро или с помощью лазера прижечь ткань диска. При этом, сам пораженный диск не удаляется.
Перкутанная дискэктомия может проводиться как под местной, так и под общей анестезией.
Перед перкутанной дискэктомией проводится комплекс диагностических мероприятий, таких как КТ, МРТ или миелография.
После операции перкутанной дискэктомии
После перкутанной дискэктомии пациент может в тот же день идти домой. Врач может выписать Вам обезболивающие на период восстановления. В течение нескольких недель следует избегать физических нагрузок, чрезмерных сгибаний и разгибаний позвоночника, поднятие тяжестей.
Показания к перкутанной дискэктомии
Перкутанная дискэктомия может проводиться:
Если при диагностике грыжи диска выявлен дефект межпозвонкового диска и студенистое ядро в центре диска не проникает в спинномозговой канал.
В случае, если боль не проходит в течение 4 и более недель консервативного лечения, а симптоматика выраженная.
Если имеются признаки выраженного поражения нервного корешка в ноге, такие как слабость, потеря координации, онемение.
При выраженной боли, которая нарушает привычную физическую активность.
Перкутанная дискэктомия противопоказана:
При наличии фрагментов ткани межпозвонкового диска (студенистого ядра) в спинномозговом канале (это выявляется на КТ или МРТ).
Сужении спинномозгового канала (спинальный стеноз).
Насколько эффективна перкутанная дискэктомия
Перкутанная дискэктомия менее эффективна по сравнению с открытой дискэктомией.
Риск осложнений перкутанной дискэктомии
Во время перкутанной дискэктоми хирург не видит непосредственно сам ущемленный нервный корешок или пораженный межпозвонковый диск. Кроме того, само оперативное вмешательство не подразумевает удаление грыжи диска. Поэтому нет гарантий того, что операция будет эффективной.
(495) 51-722-51 - бесплатная консультация по лечению в Москве и за рубежом

Микродискэктомия, как правило, показана при грыже межпозвонкового диска и призвана уменьшить давление на нервный корешок при помощи удаления дискового материла, вызывающего боль.
Во время процедуры удаляется маленький фрагмент кости над нервным корешком и/или дисковой материал под нервным корешком.
Микродискэктомия, которую также называют микродекомпрессией, как правило, более эффективно справляется с болью в ноге (радикулопатией или ишиасом), чем с болью в пояснице:
- при боли в ноге пациенты обычно ощущают облегчение практически сразу же после микродискэктомии. Как правило, они уезжают домой со значительным уменьшением болевого синдрома;
- при онемении, слабости или других неврологических симптомах в ноге и стопе, избавление от симптомов может занять недели или месяцы, так как нервный корешок должен полностью зажить и восстановиться.
Микродискэктомия рассматривается как относительно надёжный хирургический метод для незамедлительного избавления от симптомов ишиаса, вызванных межпозвонковой грыжей поясничного отдела позвоночника.
Минимально инвазивная микродискэктомия
Существуют две распространённые разновидности поясничной дискэктомии: микродискэктомия и эндоскопическая (чрескожная) дискэктомия.
В целом, микродискэктомия считается золотым стандартом хирургического лечения межпозвонковой грыжи, так как она уже давно применяется, и многие хирурги имеют большой опыт в проведении микродискэктомии.
Несмотря на то, что с технической точки зрения микродискэктомия является открытой операцией, во время её проведения используются минимально инвазивные техники с относительно маленьким надрезом и минимальным повреждением или разрушением тканей.
Некоторые хирурги на данный момент имеют достаточный опыт работы с эндоскопическими или минимально инвазивными методами, которые включают проведение операции с помощью трубки, вставленной в операционную область, а не через открытый разрез.
Микродискэктомия обычно проводится хирургом-ортопедом или нейрохирургом.
Показания к микродискэктомии
Интенсивность боли в ноге, вызванной межпозвонковой грыжей поясничного отдела позвоночника, как правило, снижается в течение 6-12 недель с момента начала боли. Пока пациент может терпеть боль и нормально функционировать, врачи рекомендуют отложить операцию и лечиться консервативными методами.
Тем не менее, если боль в ноге очень сильная, рекомендуется начать хирургическое лечение как можно быстрее. Например, если, несмотря на консервативное лечение, пациент страдает от сильной, выматывающей боли, которая мешает спать, ходить на работу и заниматься домашними делами, вариант операции лучше рассмотреть в течение 6 недель.
Микродискэктомия поясничного отдела позвоночника может быть рекомендована, если:
- пациент испытывает боль в ноге, по крайней мере, в течение 6 недель;
- МРТ (или другое исследование) показала наличие большой межпозвонковой грыжи поясничного отдела позвоночника;
- боль в ноге (ишиас), а не боль в пояснице, является основным симптомом пациента;
- консервативное лечение, включающее приём обезболивающих препаратов и физиотерапии не привело к желательному результату.
Прогноз несколько менее благоприятен, если с начала симптомов прошло 3-6 месяцев, поэтому врачи обычно советуют людям не откладывать хирургию на длительный срок.
Как проводится микродискэктомия?
Микродискэктомия считается минимально инвазивной процедурой, так как во время этой операции тканям и структурам поясничного отдела позвоночника наносятся минимальные повреждения.
Вариантом микродискэктомии является эндоскопическая микродискэктомия.
При микродискэктомии используется задний доступ, поэтому пациент лежит лицом вниз на операционном столе. Операция проводится под общим наркозом и занимает 1-2 часа.
- микродискэктомия проводится через надрез в 25-40 мм по срединной линии поясничного отдела позвоночника;
- сперва хирург поднимает распрямляющие мышцы спины над костной аркой (ламиной) и отодвигает их в сторону. Так как эти мышцы идут вертикально, они отводятся в сторону с помощью ретрактора, и их не нужно разрезать;
- дальше хирург заходит в позвоночник, удаляя мембрану над нервным корешком (жёлтую связку);
- операционные очки (лупы) или операционный микроскоп позволяют хирургу получить чёткую визуализацию нервного корешка;
- в некоторых случаях удаляется небольшая часть дугоотростчатого сустава, чтобы, с одной стороны, облегчить доступ к нервному корешку, с другой — снизить давление на защемлённый нерв;
- хирург может проделать маленькую дырочку в костной ламине (ламинотомия), если ему нужно получить доступ к оперируемой стороне;
- нервный корешок аккуратно отодвигается в сторону;
- хирург использует маленькие инструменты, чтобы пройти под нерв и удалить фрагменты дискового материла, которые выпячиваются из межпозвонкового диска;
- мышцы возвращаются на место;
- хирургический надрез закрывается и на него накладывается стерильный лейкопластырь, который способствует лучшему заживлению.
Во время микродискэктомии удаляется только маленькая часть диска. Самое главное, что во время микродискэктомии не нарушается механическая структура позвоночника, так как почти все суставы, связки и мышцы остаются нетронутыми.
Как правило, пациента выписывают из больницы через несколько часов после операции. В зависимости от состояния, может быть рекомендовано провести одну ночь в больнице.
После операции пациенты могут относительно быстро вернуться к привычному для них уровню активности.
Перед выпиской хирург даст необходимые инструкции по уходу за собой в домашних условиях, включающие приём лекарств, ограничения активности и другую информацию.
Микродискэктомия: риски и осложнения
Микродискэктомия — это широко распространённый вид оперативного вмешательства, который имеет относительно высокий уровень успеха, особенно для пациентов с болью в ноге (ишиасом). После микродискэктомии пациенты, как правило, могут довольно быстро вернуться к привычному образу жизни.
Рецидив межпозвонковой грыжи
Распространённость рецидива грыжи межпозвонкового диска варьируется от исследования к исследованию и составляет от 1 до 20%. Новая межпозвонковая грыжа может возникнуть сразу же после операции или спустя многие годы, хотя наиболее часто рецидив происходит в первые три месяца после микродискэктомии. При повторном появлении грыжи, как правило, проводят ещё одну операцию. Тем не менее, если у пациента случился рецидив, то риск повторного образования грыжи увеличивается.
Пациентам со множественными рецидивами межпозвонковой грыжи может быть рекомендована фузия поясничного отдела позвоночника. При фузии проводится полное удаление повреждённого диска, а также фиксация уровня с помощью сращения позвонков.
В некоторых случаях пациентам с рецидивом межпозвонковой грыжи может быть рекомендована замена диска на искусственный.
После операции пациенту рекомендуется пройти консервативное лечение позвоночника, включающее лечебную физкультуру, вытяжение позвоночника и другие процедуры, чтобы понизить вероятность повторного образования межпозвонковой грыжи.
Правда заключается в том, что любая операция не способна остановить дегенерацию позвоночника. По этой причине хирургическое удаление грыжевого фрагмента не может быть единственным методом лечения межпозвонковой грыжи. Для того, чтобы улучшить состояние всего позвоночника, пациенту необходимо пройти курс консервативного лечения.
Микродискэктомия, как и любая другая операция, сопряжена с риском развития операционных и послеоперационных осложнений.
Разрыв дурального мешка (утечка спинномозговой жидкости) случается примерно у 1-7% пациентов. Утечка не влияет на результат операции, но пациента могут попросить соблюдать постельный режим в течение 1-2 дней после операции, чтобы повреждение зажило.
Другие риски и осложнения включают:
- повреждение нервного корешка;
- недержание мочевого пузыря/кишечника;
- кровотечение;
- инфекцию;
- возможное скопление жидкости в лёгких, что может привести к пневмонии;
- тромбоз глубоких вен, связанный с образованием кровяных сгустков в ноге;
- боль, которая не проходит после операции.
Читайте также:


