Через какое время можно делать мрт позвоночника после операции
Магнитно-резонансная томография является высокоинформативным диагностическим методом изучения мягких тканей. Особую ценность процедура представляет для выявления патологических изменений в строении сложных органов. По результатам МР-сканирования врач может судить о состоянии тел позвонков, спинальных структур (нервных корешков, спинного мозга с оболочками), межпозвонковых дисков, сосудов и связок, находящихся в непосредственной близости от костных элементов. Специалисты назначают МРТ после операции на позвоночнике для оценки эффективности хирургического вмешательства, при сохранении у пациента неврологической симптоматики с целью выявления осложнений или рецидива заболевания. Результаты служат основанием для определения тактики дальнейшего лечения.
Можно ли делать МРТ после операции?
У большинства пациентов, переживших хирургическое вмешательство на позвоночнике, некоторое время частично сохраняются симптомы заболевания. При повышении интенсивности неприятных ощущений, присоединении неврологических нарушений, клинических проявлениях инфекционных осложнений МРТ может быть назначена в любое время после операции.
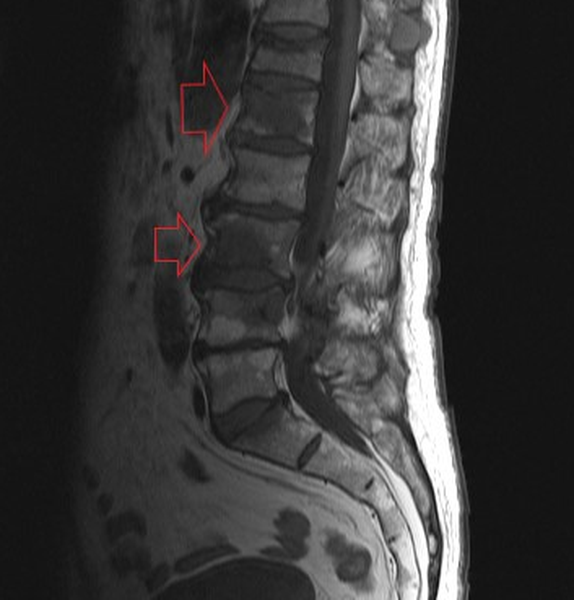
Очаги вторичного поражения позвоночника на МРТ в режиме Т1 ВИ (указаны стрелками)
Несмотря на высокую точность магнитно-резонансной томографии, в раннем и позднем периодах после хирургического вмешательства информативность диагностической процедуры несколько снижена. Заживление тканей позвоночника включает множество различных по скорости механизмов. Регенеративный процесс характеризуется неоднозначными проявлениями на МРТ, которые интерпретируют как изменения, нормальные для послеоперационного периода, либо как признаки осложнений, например:
- отек и грануляция раны могут быть приняты за рецидив грыжи;
- избыточная жидкость похожа на инфицированную гематому;
- изменения костного мозга со скоплениями серозы после спондилодеза идентичны таковым при спондилодисците;
- скученность корешков в крестцовом отделе при контрастировании похожа на арахноидит;
- дорсальное скопление жидкости напоминает клинику псевдоменингоцеле и пр.
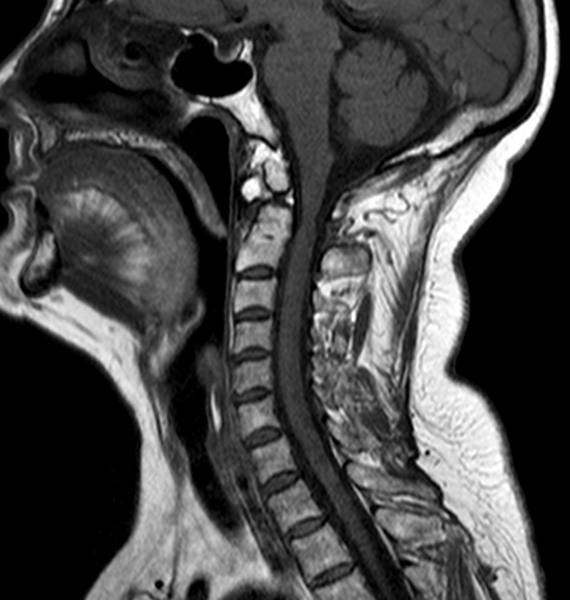
Перелом первого шейного позвонка на МРТ
На вопрос, можно ли делать МРТ после операции, врачи дают утвердительный ответ. Минимальное время, которое должно пройти после вмешательства, составляет 30 дней. Однако нестабильные признаки сохраняются на протяжении трех месяцев. Поэтому с целью объективной оценки результатов хирургического лечения МРТ рекомендуют проводить через полгода-год. Если исследование выполнили раньше, через 6 месяцев процедуру повторяют.
При наличии отрицательной неврологической симптоматики или отсутствии положительной динамики диагностику осложнений осуществляют путем хирургической ревизии. Решение принимают, исходя из клинической ситуации.
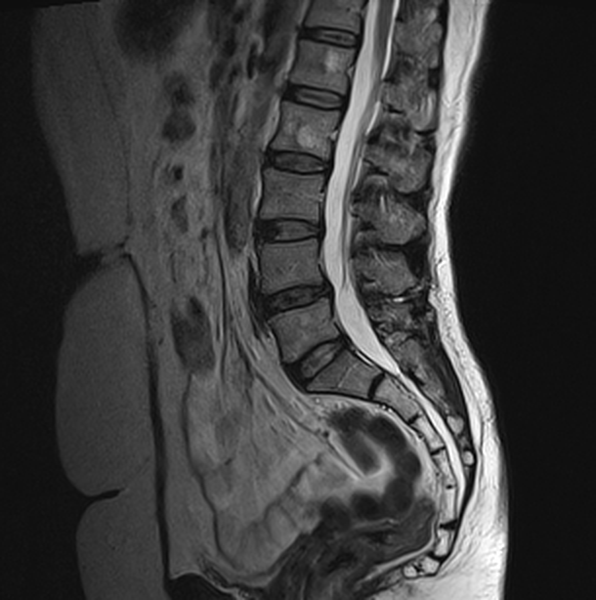
Гемангиомы верхних поясничных позвонков на МРТ
Противопоказания к МРТ после операции на позвоночнике
Для проведения МР-сканирования существуют следующие ограничения:
- имплантированные электронные устройства (инсулиновая помпа, дефибриллятор, кардиостимулятор и пр.);
- вес пациента более 120 кг;
- металлические конструкции в теле из ферромагнитных сплавов;
- имплантаты в сосудах (стенты, клипсы).
Относительными противопоказаниями для МРТ являются первый триместр беременности, клаустрофобия. При наличии неврологической симптоматики, острого болевого синдрома или судорог проведение исследования затруднительно, поскольку необходимо неподвижное положение пациента во время процедуры. В данном случае диагностика может быть осуществлена в условиях стационара с применением специальных медикаментов или наркоза.
МРТ после удаления грыжи позвоночника
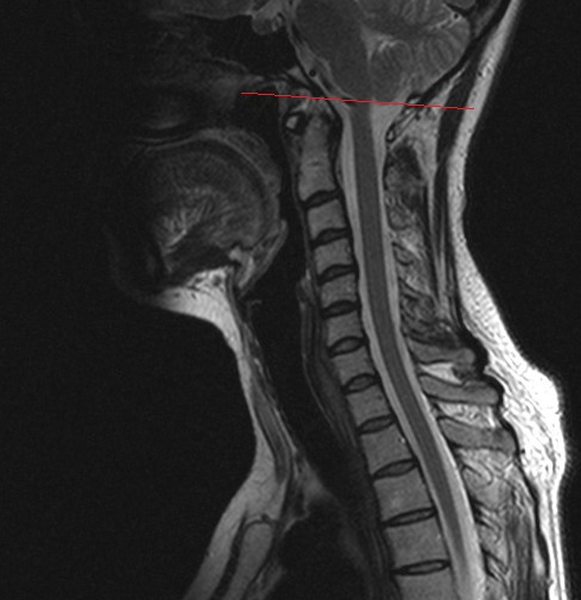
Нормальное расположение миндалин мозжечка (граница указана стрелкой)
Магнитно-резонансная томография является основным методом диагностики межпозвонковых грыж. По результатам МР-исследования составляют план хирургического лечения. МРТ после операции по удалению грыжи рекомендуют проводить не ранее, чем через полгода. Цель исследования - выявление выпячиваний вне зоны вмешательства или поздних послеоперационных осложнений:
- рецидива грыжи — выпирания диска среди послеоперационных рубцово-кистозных изменений;
- эпидурального фиброза - шрам в месте удаления структур образуется через несколько месяцев после операции как следствие более упорядоченного расположения волокон плотной соединительной ткани; фиброз хорошо контрастирует с сигналом эпидурального жира и выглядит как однородно окрашенная зона;
- радикулита - изображения, полученные в режиме T1 ВИ, отражают изменения между корешками конского хвоста в результате воспаления и др.
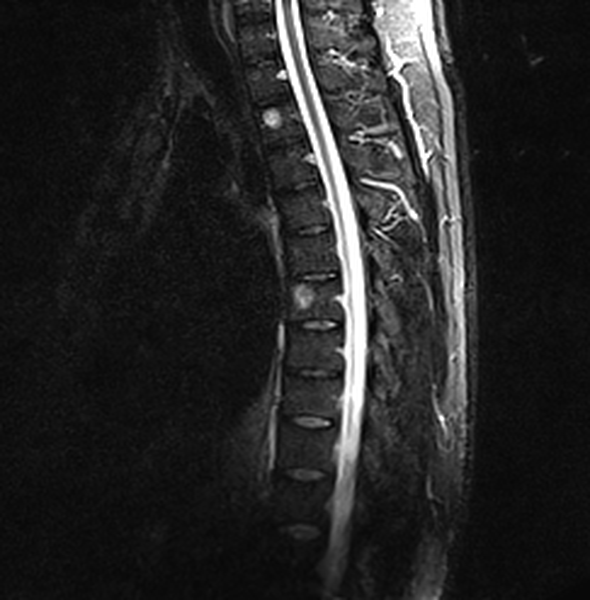
Гемангиомы (2) грудных позвонков на МРТ
МРТ после удаления межпозвонковой грыжи проводят с контрастированием. Препараты гадолиния позволяют повысить четкость снимков, визуализировать изменения воспалительного характера.

МРТ позвоночника

МРТ недорого

МРТ поясничного отдела позвоночника, цены в СПб

МРТ поясничного отдела позвоночника, что показывает?

Сколько длится МРТ пояснично-крестцового отдела?

МРТ грудного отдела позвоночника

МРТ грудного отдела позвоночника – цены в СПб

Расшифровка МРТ грудного отдела позвоночника

МРТ шейного отдела позвоночника

МРТ шеи

МРТ шейного отдела позвоночника, что показывает?
25 октября, 2019
- 1 Противопоказания МРТ
- 2 Как часто проходить МРТ?
Магнитно-резонансная томография (или МРТ) на сегодняшний день является одним из наиболее точных нейровизуализационных методов диагностики, в основе которого лежит явление ядерного магнитного резонанса. Это ключевой метод диагностики при выявлении неврологических заболеваний всех видов, для этого проводят мрт-исследование головного и спинного мозга.
Современные методы диагностики любых болезней основаны на сложных физических явлениях, которые своей непостижимостью пугают рядового пациента, не знакомого с тонкостями ядерной физики или теории магнитного резонанса. А поскольку всем известно, что частое проведение таких исследований как рентгенологическое или ультразвуковое может нанести определенный вред здоровью, то настороженное отношение переносится и на другие методы диагностики. Не стала исключением и магнитно-резонансная томография. Большинство неврологических пациентов интересует вопрос — как часто можно делать МРТ? Ситуацию осложняет тот факт, что ее часто путают с компьютерной томографией головного мозга, которая использует рентгеновское излучение и при частом применении может быть опасной для здоровья.

Ответить на этот вопрос однозначно довольно сложно, потому что, с одной стороны, каких-либо зафиксированных негативных последствий после проведения диагностики отмечено не было и в медицинской практике подобных фактов не описано. С другой — использование магнитных полей высокой частоты теоретически все-таки влияет на организм человека, и то, что пока вреда не наблюдалось, не дает гарантии на то, что в будущем будет такая же картина.
Магнитные и радиоволны считаются безопасными, однако мобильные телефоны лучше держать подальше от тела — это всем известно.
Плюс ко всему в средствах массовой информации постоянно муссируются мнения о вреде геомагнитных полей, магнитных и солнечных бурях и их влиянии на человека. Эта информация чаще всего не несет полезной нагрузки, но сильно нервирует людей, легко поддающихся разнообразным слухам и паникам. Следовательно, решать как часто можно делать мрт, должен врач, на основе информации о состоянии больного и медицинских показаний.
Процедура магнитно-резонансной томографии может быть утомительной для пациентов и вызвать у некоторых из них определенные расстройства. Поскольку диагностика связана с помещением человека в специальный сканер, то больные, страдающие клаустрофобией, испытывают серьезное беспокойство, которое может перерасти в панику и привести к общему ухудшению состояния здоровья.
Противопоказания МРТ
Пациенты, имеющие кардиостимуляторы, также не должны подвергаться такой диагностике из-за риска нарушения работы прибора. По поводу влияния магнитных полей на плод нет никаких данных, поэтому беременность считается противопоказанием начиная с третьего триместра. Точнее, МРТ рекомендуют использовать в том случае, если польза для матери превышает риск для ребенка. К другим категорическим противопоказаниям относятся:
- наличие в теле пациента пластиковых или металлических имплантантов;
- необходимость в постоянном мониторинге физиологического состояния больного;
- импланты в области среднего уха, а также лор-заболевания;
- послеоперационный период по операции на грыже позвоночника, если были установлены металлические конструкции;
- наличие ферромагнитного аппарата Илизарова, который может исказить диагностическую картину из-за взаимодействия магнитных полей.
Исследование спинного мозга (или позвоночника, как обычно говорят пациенты) назначается в следующих случаях:
- наличие травмы позвоночника, с подозрением на повреждение спинного мозга;
- наличие подозрения на грыжу межпозвонкового диска;
- установление миелопатии;
- подозрение о наличии рассеянного склероза.

Как часто проходить МРТ?
Рекомендуемая частота обследования при склерозе и миелопатии — один-два раза в год. При грыжах, если диагноз подтвержден и каких-либо неврологических реакций у больного не наблюдается, диагностику можно проводить раз в два-три года. Хотя есть случаи, требующие повторных обследований пациента:
- если он подвергался тяжелым физическим нагрузкам, после которых произошло ухудшение состояния;
- возникновение неврологических реакций (дефицита), проявляющихся в виде мышечной слабости, снижения тонуса мышц, особенно в тазовой области;
- если пациент получил травму позвоночника;
- необходимость прохождения курса у терапевта-мануала, когда необходимы данные для контроля ситуации и ориентировки терапевта.
Несмотря на то, что сам метод исследования безвреден для организма, проведение МРТ-диагностики сопровождается определенным дискомфортом для пациента. Это длительность (до 1 часа), высокий уровень шума, необходимость в течение длительного времени сохранять неподвижность, находясь в сканере. Все это делает может сделать процедуру субъективно неприятной для больного.

С точки зрения медицинских показателей, данные, которые дает МРТ могут вполне перекрываться результатами других исследований и диагностик, вот почему врачи могут не отправлять пациента на диагностику только из-за того, что вся необходимая информация у них уже есть. Поэтому проходить МРТ слишком часто нет смысла. Как правило, в организме просто не успевают появляться настолько значимые изменения, требующие диагностики чаще двух раз в год.
Сканы Т2 до операции:




После операции (спустя 1 месяц ):

.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
Уважаемые коллеги, думаю каждый день те из вас, кто работает на МРТ ( да и на спиральных КТ) описывает подобную патологию. Наверняка нейрохирурги просят постоперационные изменения описать обтекаемо (не писать рецидив грыжи )
Вопрос в следующем : на примере данного случая как бы вы описали постоперационные сканы ,чтобы не подставить ни себя , ни нейрохирурга?
По данному случаю девушка 1977г.р. прооперирована 1 месяц назад - удаление грыжи диска L4-5 интерламинарным доступом слева, не соблюдала необходимые рекомендации после операции , дала нагрузку на позвоночник . Возобновился радикулярный болевой синдром.
Ох и сложная это работа - контроль после удаления грыжи писать! Просят-то просят, но писать надо то, что видишь. Иногда я объясняю пациенту, что в любом случае задняя стенка диска повреждена, там теперь любое выпячивание диска - грыжа по сути. Тут-то явная грыжа. Да и пациентка формально сама виновата, так что вопросов не должно быть.
Месяц, конечно, самый ранний допустимый возможный срок для контроля, еще не весь отек спал, еще может уменьшится выпячивание. Теоретически. Если клиника позволяет, можно еще контроль сделать. Наши стараются на контроль не раньше, чем через 6 месяцев отправлять (если нет показаний для более раннего, конечно).
- Login to post comments
Добрый вечер, коллеги!
Действительно, проблема реально существует, и лучшим, на мой взгляд, ответом на нее будет сканирование ТОЛЬКО по действительно обоснованным показаниям (усиление боли, неврологической симптоматики, клиника инфекции). Иначе будет много ложноположительных результатов.
Отличная статья на эту тему в AJR:
Ее выводы гласят следующее: "Процесс заживления после операции по поводу грыжи диска включает в себя много механизмов, короые действуют с разной скоростью и проявляются с разной степенью, с непостоянными проявлениями на МРТ, которые меняются во времени. Наибольшие изменения в особенностях эпидуральной массы, рубца, диска и характера их контрастирования происходят в первые 3 месяца, за чем следует постепенная стабилизация видимых изменений в срок от 6 до 12 месяцев после вмешательства. Епидуральная масса, контрастирование нервных корешков, изменения, напоминающие грыжу диска и даже дисцит могут все быть частью наромального раннего послеоперационного процесса. Симптоматика, однако, часто приводит к необходимости проведения визуализации, и могут быть выявлены такие осложнения, как массивное кровотечение, псевдоменингоцеле или абсцесс по ходу оперативного доступа. Дисцит обычно распознается на основании сравнения предоперационных изображений и послеоперационной СОЭ. Однако, когда ненормальные проявления ограничены эпидуральным пространством и местом, где находился удаленный фрагмент диска, требуется исключительная осторожность в интерпретации одиночного исследования. На данный момент нет надежных критериев, позволяющих отличать экструзию диска от гематомы или незрелый рубец, дифференцировать экструзию, которая так и останется о той, которая резорбируется. Эти все находки наилучшим образом интерпретируются в сравнении с предоперационными МРТ и, вероятно, МРТ, сделанными дважды в разные сроки после операции."
Ниже - оригинал. Для желающих - рекомендую прочесть статью полностью, она не утратила своей актуальности и сейчас, через 16 лет.
The healing process following surgery for herniated disk
involves many processes that evolve at various rates and to various
degrees, with inconstant MR findings that change with time.
The greatest change in the appearance of the epidural mass,
scar, disk, and their enhancement pattern occurs in the first 3
months, followed by gradual stabilization from 6-i 2 months after
surgery. Epidural mass, nerve root enhancement, findings suggestive
of herniated disk, and even diskitis may all be a part of
the normal early postoperative Change. Symptoms often demand
imaging studies, however, and complications such as massive
hemorrhage, pseudomeningocele, or abscess along the operative
track may be identified. Diskitis usually can be recognized
with the aid of comparison preoperative images and postopenative
ESR. However, when abnormal findings are confined to the
epidural space and site of excised disk fragment, extreme caution
must be exercised when interpreting a single study. Currently
there are no reliable criteria to differentiate an extruded fragment
from hematoma or immature scar on to differentiate an extruded
fragmentthat will persistfrom one that will resorb. These findings
are best interpreted by comparison with preoperative MR images
and perhaps images at two postoperative times.
- Login to post comments
Здравствуйте уважаемые коллеги, я тоже считаю, что нужно писать то, что есть и как есть. Так как специалистов МРТ много, больные грамотные и часто посылают снимки в разные города и консультируются с разными врачами МРТ.
- Login to post comments
В данном случае- рецидив или неполностью удаленная грыжа диска (фрагменты грыжи)?
- Login to post comments
Вы, право, максималист :) Написано же, что либо то, либо другое, и отличить - нельзя. Я не зря же привел статью. :)
- Login to post comments
а почему бы, с учетом вышеприведенной статьи, не написать так?: подобыые измеенния могу быть обусловлены как рецедивом, так и ранними постоперационными изменееиями. ВОзможно проведение контроля через 6-12 мес для уточненеия характера выявленных измененеий
- Login to post comments
Отличное, здравое, обоснованное предложение.
- Login to post comments
Согласна, вполне корректная формулировка, хотя в данном случае, мне кажется, все же грыжа, пусть и с отеком вокруг и внутри, но есть.
Можно ли делать МРТ с имплантами в позвоночнике?
Для решения конкретной определенной задачи нейрохирург подбирает наиболее удобный способ.
Так, например, если нас интересует контроль стояния импланта в позвоночнике после операции, если имеются какие то сомнения в правильности расположения винтов, то удобнее использовать рентгеновские методы исследования, такие как традиционная рентгенография или МСКТ (мультиспиральная компьютерная томография)

На данном рентгеновском снимке после операции на трех межпозвонковых дисках видно корректное стояние трех имплантов — кейджей с остеоиндуктором.
Но КТ и рентген не могут корректно показать состояние межпозвонковых дисков, мягкотканных компонентов, нервных структур, и в таком случае мы вынуждены обращаться к такому методу как МРТ.
Однако, в данной ситуации может возникнуть ряд проблем. С учетом стояния металлоконструкции врачи МРТ-диагносты опасаются выполнять исследование, мотивируя отказ возможностью дислокации фиксирующих систем. Данную проблему может разрешить сертификат на фиксатор, в котором указывается возможность выполнения МРТ.
У пациентки на рентгенографии и КТ выявлена миграция фиксатора Кофлекс, беспокоила боль в месте операции и ноге. Мне необходимо было определиться с причиной проблемы — миграция фиксатора или рецидив грыжи диска.

На МРТ секвестра межпозвонкового диска нет. Имплант дислоцировался. Вероятно, проблема связана с рубцово-спаечным процессом и не требует повторной ревизии позвоночного канала. Необходимо только вмешательство по поводу дислокации импланта.
Пример МРТ у пациента с межостистым имплантом DIAM (Диам).

Он отмечен красной стрелкой и контурируется в виде бобовидного черного пятна. Данный имплант состоит из силикона, тефлоновой рубашки и титановых амагнитных заклепок.
Пример выполнения МРТ у пациента с титановыми транспедикулярными фиксаторами, которому выполнялась операция по поводу многоуровнего полифакторного стеноза позвоночного канала.
МРТ до операции.

Спустя время после операции у пациента возникли жалобы на боль в ногах, что потребовало выполнить МРТ.


Возник синдром смежного уровня — грыжеобразование выше места ранее проведенной операции. Что так же внесло ясность и определило тактику лечения. В телах позвонков следы от стоящих транспедикулярных винтов.
Пример использования МРТ у пациента со спондилитом и ТПФ.

Система ТПФ ни коем образом не мешает выполнению исследования.
- Большинство современных имплантов позволяют выполнять МРТ;
- В случае отказа в выполнении МРТ можно запросить сертификат на изделие у диллера, в котором указывается возможность выполнения МРТ.
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
Детальный мониторинг состояния больного и выявление серьезных патологий на ранних стадиях — то, что может дать проведение МРТ, противопоказания к которой должны учитываться лечащим врачом и пациентом во избежание побочных эффектов и негативных последствий.
Магнитно-резонансная томография — это современный и безопасный метод диагностики разных заболеваний, суть которого заключается в использовании магнитного поля для получения снимков с высоким разрешением, что дает возможность врачу выявить малейшие отклонения от нормы и изменения в структуре внутренних органов.
Процедура МРТ, показаниями к которой могут быть опухоли, травмы и дегенеративные процессы в тканях, абсолютно безопасна и не доставляет дискомфорта.
Показания и противопоказания к МРТ для разных частей тела
В отношении отдельных участков тела могут быть индивидуальные противопоказания для проведения МРТ, которые нужно учитывать.
Брюшная полость

Включает в себя обследование таких внутренних органов, как:
- ЖКТ;
- селезенка;
- печень, желчный пузырь и его протоки;
- мягкие ткани и сосуды внутренних органов;
- надпочечники и почки.
Показанием к проведению МРТ являются подозрения на такие отклонения, как:
- обширные поражения печени;
- жировая инфильтрация печени;
- метастазы в брюшной полости;
- гастрит и панкреатит с язвами желудка;
- пороки развития органов;
- нарушения анатомического расположения органов.
Противопоказания для МРТ брюшной полости имеют свои особенности:
- нельзя проводить процедуру при почечной недостаточности;
- мочевой пузырь должен быть пустым, для этого за несколько часов принимают спазмолитик.
- переполненный желудок будет препятствовать видимости во время обследования, поэтому в день манипуляций запрещено употребление пищи.
- заболевания дыхательных путей — в числе противопоказаний, т. к. обследование брюшной полости предполагает задержки дыхания на 18–20 секунд и пребывание в неподвижном состоянии в течение 30 минут.
- повышенное газообразование — еще одно противопоказание к обследованию (проблему вызывает употребление бобовых, овощей, фруктов и газированных напитков).
Позвоночник
МРТ пояснично-крестцового отдела позвоночника проводится с целью выявления и контроля некоторых заболеваний. Показаниями к МРТ являются:
- воспалительный процесс;
- грыжа;
- дистрофические нарушения хрящевой ткани;
- подозрение на наличие метастазов;
- болезнь Бехтерева;
- боли в области рядом с крестцовым отделом позвоночника;
- миелит;
- планирование проведения операций.
![]()
Также к МРТ позвоночника прибегают перед проведением операций в области крестцового отдела позвоночника.
Противопоказания для МРТ позвоночника имеют общий характер и соответствуют универсальным ограничениям, среди которых: наличие протезов, клипс, зажимов и имплантов из металла. МРТ позвоночника имеет противопоказания для людей с плохим контролем над мышцами тела, поскольку один сеанс может длиться около часа, на протяжении которого нельзя двигаться.
Коленные суставы
При МРТ выявляется следующее:
- переломы и микротравмы;
- разрывы сухожилий;
- метастазы;
- артрит и артроз.
Противопоказания к МРТ коленного сустава общие, но в первую очередь проводится проверка на наличие инородных тел.
МРТ коленей требует введения в организм контрастного вещества, что может привести к отравлению при почечной недостаточности.
Абсолютные противопоказания
Категорически запрещено обследование в таких случаях:
- Избыточная масса тела. Аппараты выдерживают человека с массой тела максимум 120 кг, но бывают и современные устройства, выдерживающие нагрузку до 250 кг. Большая окружность талии не позволяет проводить сеанс в закрытом цилиндре (максимум — 70 см в диаметре тела). Выходом будет использование прибора открытого типа.
- Крупные металлические импланты.
- Наличие нейро- или кардиостимулятора.
- Протезы клапанов сердца.
![]()
- Клипсы, фиксирующие кровеносные сосуды мозга.
- Наличие серьезных травм и открытых ран с кровотечением.
- Проведенные накануне операции на головном мозге или сердце.
- Эпилепсия.
- Гемолитическая анемия.
- Припадки, судороги и частые потери сознания.
- Установленные аппараты для фиксации суставов.
Относительные противопоказания

При наличии приведенных ниже отклонений возможно частичное обследование с ограничениями:
- Высокая возбудимость и нервозные состояния. Сеанс требует нахождения в неподвижном состоянии в течение 15–20 минут, а движения будут препятствовать получению детальных изображений.
- Непереносимость солей гадолиния, которые входят в состав контрастного вещества.
- Несъемные металлические импланты.
- Быстрые мышечные сокращения, вызванные тремором.
- Металлические фильтры, установленные в кровеносных сосудах для поглощения тромбов.
- Ремиссия после проведения АКШ (аортокоронарное шунтирование — операция по восстановлению нормального кровотока в сосудах).
- Боязнь замкнутых помещений.
- Наркотическое или алкогольное опьянение.
- Плохое общее состояние здоровья пациента.
- Обострение хронических заболеваний.
- Четких ограничений по возрасту нет, процедура безопасна и может проводиться на детях. Сложность заключается в обеспечении неподвижности ребенка в течение длительного периода, поэтому есть условное ограничение для детей младше 7 лет.
- Необходимость непрерывного мониторинга физиологического состояния исследуемого и поддержания жизненно важных функций (дыхание, давление, пульс, сердцебиение).
- Первые месяцы беременности.
- Неадекватное поведение, нарушение координации в пространстве.
- Неспособность сердца к снабжению органов и тканей кровью, а также другие патологические заболевания сердечно-сосудистой системы.

При наличии временных особенностей, таких как кормление грудью, менструальный цикл, недавно проведенные операции, желательно отложить сеанс на некоторое время. Негативных последствий от МРТ при этих факторах не замечено, но иногда возможны легкие недомогания и дискомфорт.
Тем, кто страдает от головокружений, ишемической болезни сердца и повышенного внутричерепного давления, следует пройти консультацию у врача.
Плюсы и минусы магнитно-резонансной томографии
Получение снимков данным методом имеет ряд особенностей, о которых следует помнить.
- Изображения головного мозга и других внутренних органов получаются четче, чем при использовании других способов визуализации.
- Отсутствует ионизирующее излучение, вызывающее образование в организме свободных радикалов.
- Метод дает информацию не только о состоянии, но и о структуре и функционировании внутренних органов.
- Легко обнаруживаются аномалии головного мозга, которые могут быть незаметны при рентгене из-за перекрытия смежными тканями.
- Это безопасная процедура, не вызывающая побочных эффектов.
- Метод позволяет обнаружить инсульт на первых стадиях.
- При введении контрастного вещества для исследования состояния кровеносных сосудов возможна аллергическая реакция.
- При нарушениях работы почек возможно развитие нефрогенного системного фиброза, что вызывает уплотнение кожных покровов.
- Кормящим мамам запрещено поить детей своим молоком в течение двух суток после введения в организм контрастного вещества.
- Избыток в организме седативных веществ, которые вводятся пациенту для успокоения, приводит к ослабеванию иммунной системы.
Наличие металла в организме

Магнитно-резонансная томография имеет противопоказание к использованию при наличии инородных объектов в теле. Перед проведением обследования необходимо пройти проверку на наличие металла в организме. Об этом пациент должен сообщить врачу во время опроса. Это могут быть:
- Брекеты на зубах.
- Осколки от снарядов и пуль.
- Помпы для введения инсулина в кровь.
- Протезы для поддержания поврежденных стенок сосудов.
- Скобы после хирургического вмешательства.
- Лапароскопические клипсы на сосудах.
- Шины и шунты, наложенные для внешней фиксации при переломах.
- Протезы, замещающие функции внутренних органов.
- Внутриматочные спиральные контрацептивы.
- Металлические штифты в зубах.
- Кардиостимулятор и сердечный дефибриллятор.
- Искусственные клапаны сердца.
Опасность наличия металла в теле человека заключается в том, что процедура может привести к его перемещению, а это вызовет повреждение внутренних органов, тканей и может спровоцировать кровоизлияния. Особенно опасны включения металла в области глаз и головы. Зубные протезы и брекеты при МРТ могут вызвать искажения лица и привести к поражению нервной системы.
Исключением могут быть ортопедические эндопротезы, поскольку в современных образцах количество металла сведено к минимуму. Также стоит помнить, что краска для татуировок и декоративная косметика могут содержать свинец, никель, ртуть и кобальт, а они, нагреваясь, способны вызвать ожоги. Но это происходит крайне редко.
Чтобы идентифицировать расположение металла на теле, проводят рентгенографию. Перед обследованием с тела удаляются ювелирные украшения, пирсинг, съемные зубные протезы, часы, шпильки, одежда с пуговицами, кредитные карточки и другие предметы. Все металлические изделия входят в противопоказания МРТ.
Возможные осложнения
На данный момент не найдено побочных эффектов от проведения магнитно-резонансной томографии. Благодаря отсутствию ионного облучения процедуру можно проводить повторно, не опасаясь за состояние здоровья. Возможен малый риск повреждения плода у беременных на 3–4 месяце.
У людей, которые страдают от клаустрофобии, могут быть приступы паники, поскольку процедура требует длительного пребывания в тесном закрытом цилиндре.
Читайте также:




