Болит поясница пальцы рук в руки
Трудно представит жизнь человека без маленьких помощников и тружеников – пальцев рук. Они бережно держат чашку кофе, неутомимо пишут, выполняют всю мелкую и трудную работу. Благодаря этой высокой работоспособности пальцы подвержены ряду заболеваний. Чтобы не доводить патологические процессы до необратимых последствий, необходимо знать, почему болят суставы кистей, как их можно вылечить.
Что такое боль в суставах пальцев рук
Человеческий опорно-двигательный аппарат содержит более 300 суставов. В пальцах рук находятся самые подвижные и мелкие из них. Суставные соединения на концах кистей имеют тонкую синовиальную оболочку и маленькую суставную поверхность, поэтому часто подвергаются разным болезням. Каждый палец на руке состоит из трех суставов (проксимальный фаланговый, средний фаланговый, дистальный межфаланговый) и трех костей (проксимальная, средняя, дистальная фаланга).
Боли могут быть вызваны воспалительным поражением суставов. На фоне переохлаждения рук может возникнуть болезненность, сопровождающаяся синюшностью кожи, которая впоследствии переходит в покраснение. В результате травмы или сдавления лучезапястного сустава возникают боли приступообразного характера. Острые и режущие ощущения, сопровождающиеся чувством прохождения электрического тока по пальцам, могут указывать на шейный остеохондроз.
Длительность симптомов зависит от причины заболевания. Чем дольше игнорировать болевые синдромы в кистях, тем больше нарушается их двигательная активность. Если не лечить первые признаки развивающихся заболеваний пальцев, можно допустить необратимую деформацию суставов, при которой человеку дают инвалидность. Самые опасные осложнения:
- некроз костных тканей;
- остеомиелит (гнойно-некротический процесс, развивающийся в кости);
- остеолиз (полное рассасывание элементов костной ткани);
- генерализованный сепсис (гнойная инфекция.
Почему болят пальцы на руках
Как правило, боль в суставах верхних конечностей является признаком развивающихся болезней кистей. Нередко такие симптомы указывают и на проявления заболеваний других органов. Болевой синдром в фалангах – это признак шейного остеохондроза, ишемической болезни сердца, патологий периферических нервов. Если болят суставы пальцев рук, важно быстро определить причину, чтобы выявить возможные факторы риска для здоровья человека.
Причиной болезненности суставов при сгибании фаланг могут быть следующие состояния:
- Защемление спинномозговых нервов. Возникает, когда нервные корешки, отходящие от спинного мозга, сдавливают грыжи, хрящи, опухоли, спазмированные мышцы, сухожилия или другие позвонки.
- Остеоартроз. Происходит дегенерация суставного хряща и развитие на костях остеофитов, что приводит к нарушению подвижности.
- Туннельный синдром. Происходит защемление срединного нерва, который проходит к ладони через запястной канал, ограждающий нервные волокна от сдавливания. Впоследствии может привести к тендовагиниту – воспалительному заболеванию сухожилий и сухожильных влагалищ;
- Стенозирующий лигаментит. Характеризуется блокировкой фаланг в разогнутом или согнутом положении. Чаще болит сустав большого пальца на руке. Патология относится к болезням сухожильно-связочного аппарата.
- Ризартроз. Происходит деформация хрящевых пластин в суставном соединении большого пальца руки после травмы или чрезмерной нагрузки.
- Вибрационная болезнь. Профессиональное заболевание, возникающее при работе с вибрирующим инструментом.

С проблемой отечности сталкиваются и пожилые пациенты, и молодежь. Иногда пальцы рук отекают по причине задержки жидкости в организме, но если они еще и болят, то это может указывать на патологические изменения костных соединений. Причины данного состояния могут быть следующими:
- открытые раны, ссадины, порезы;
- переломы, вывихи, травмы;
- укусы насекомых;
- невропатия лучевого нерва;
- патологии сердца и/или почек;
- фибромиалгия (мышечно-суставные боли);
- полицитемия (патологическое увеличение количества эритроцитов в крови);
- бурсит (воспаление суставной сумки);
- остеомиелит (воспаление костной ткани);
- хронический артрит разного генеза (ревматоидный, подагрический, септический, запущенный, гнойный и другие).
Любая болезнь суставов пальцев рук проявляется болевым синдромом в утренние часы. Чтобы не допустить прогрессирования патологии, необходимо поставить точный диагноз, а для этого пройти соответствующее обследование. Чаще болят пальцы рук по утрам при артритах разного происхождения. Заболевание может иметь не инфекционный характер, а проявиться из-за нарушений работы иммунной системы.
При ревматоидном артрите чаще болят суставные хрящи указательных пальцев, на которых видны уплотнения небольшого размера. При этой патологии может развиться и симметричное поражение суставов на двух руках. Инфекционный артрит затрагивает сразу несколько пальцев и развивается под воздействием вирусов или бактерий. Помимо боли наблюдается по утрам повышение температуры тела, интоксикация всего организма. Болят фаланги в утренние часы и при псориатическом артрите, и при подагре, и при остеоартрозе.
Последнее заболевание, помимо утренних болей, характеризуется скованностью и тугоподвижностью. Чаще остеоартроз наблюдается у женщин среднего возраста, поскольку его развитие связано с колебаниями уровня эстрогена. Подагру можно определить по нестерпимой приступообразной боли по утрам или ночью, сопровождающейся покраснением и отеком сустава.
- Как сделать медовую лепешку от кашля
- Хайлайтер - что это такое, как пользоваться и правильно наносить на кожу
- Подлива к гречке - рецепты с фото. Как приготовить томатную, сливочную или мясную подливу
Стенозирующий лигаментит запястья сопровождается жгучими болями во всех пальцах, кроме мизинца. Жжение и онемение чувствуется не только на окончаниях кисти, но и по всей длине ладони. Симптомы усиливаются ночью, а днем становятся слабее. Остеохондроз шейного отдела тоже сопровождается резкими болями в суставах конечностей, но онемение проявляется только в мизинце.
Панариций (гнойное воспаление тканей кисти) может тоже спровоцировать такой симптом. Возникает болезнь в результате инфекционного заражения. Боль имеет резкий, дергающий характер, постепенно усиливается, особенно по ночам. Фаланги опухают, становятся красными, прикосновения к ним очень болезненны, нередко повышается температура тела. Панариций требует быстрого оказания медицинской помощи, иначе человеку не избежать серьезных осложнений.
При синдроме Рейно сначала ощущается холод и спазм в сосудах, а потом из-за нарушения кровотока человек чувствует резкую боль в пальцах, которые опухают и синеют. На третьей стадии заболевания, когда кровоток налаживается, эта симптоматика проходит. Болевой приступ длится от нескольких минут до получаса. Болезнь Рейно является следствием атеросклероза конечностей, поэтому лечить нужно сначала его.
Почему болят суставы пальцев на руках во время беременности и после родов, точно знают гинекологи. Когда опухают конечности во время вынашивания ребенка, это указывает на следующие патологии:
- наличие суставных заболеваний;
- увеличение уровня релаксина – гормона, отвечающего за размягчение связок;
- защемление срединного нерва;
- нехватка кальция в организме;
- фибромиалгия, вызванная депрессией.
Болезненные ощущения могут быстро проходить, а иногда с каждым днем усиливаются. Часто это происходит на 35 неделе беременности, что связано с быстрым набором массы тела из-за чего происходит сдавление нервных стволов, которые соединяют кисть с рукой. Проблема заключается еще и в том, что женщину преследуют не только суставные боли, но и другие симптомы:
- жжение, зуд ладоней;
- внезапные острые боли в предплечье;
- онемение верхних конечностей.

Появление болезненных симптомов в кистях после любой физической нагрузки – это явный признак заболеваний сосудов. Болевые ощущения сопровождаются онемением суставов, судорогами, быстрой утомляемостью рук. Кожа становится бледной и холодной, волосяной покров редеет, ногтевые пластины утолщаются. Патология через время приобретает хроническую форму, в результате чего становится невозможным нащупать пульс на лучевой артерии, сужается просвет сосудов, нарушается кровоток конечностей. Боли становятся постоянными и появляются вновь даже при малой нагрузке.
С возрастом у человека хрящи истончаются, становятся хрупкими, при движении в них слышится хруст. Если после физической нагрузки появляются боли в кистях, то эта симптоматика может указывать на развивающийся полиостеоартроз. Заболевание характеризуется деструктивными изменениями суставов, которые болят при работе пальцев или перед изменением погоды. Человеку трудно разогнуть и согнуть кисть. Болевой синдром утихает, когда исключается работа руками.
- Как навсегда удалить страницу в Фейсбук без восстановления аккаунта
- Как похудеть с помощью семян льна
- Лекарство от кашля для детей: какие препараты давать
Диагностика
Убрать симптомы заболеваний суставов и полностью излечиться поможет ранняя диагностика. Только опытный специалист (невропатолог, хирург, травматолог) сможет точно установить причину данной симптоматики. Диагноз ставится на основании результатов исследований и анамнеза пациента. При сборе сведений выясняется характер жалоб, время возникновения первых болей, наличие суставных патологий у ближайших родственников. Семейная предрасположенность в развитии артритов и артрозов играет большую роль.
Исследования, которые нужны при жалобах на боли в суставах конечностей:
- рентгенография;
- ультразвуковое исследование;
- компьютерная томография;
- электроспондилография (компьютерная диагностика позвоночника);
- магнитно-резонансная томография;
- контрастная дискография;
- анализы крови и синовиальной жидкости;
- пункция (ввод лекарственного средства в полость шишки);
- биопсия кожи.
Лечение
Терапевтическая тактика определяется видом патологии, выраженностью симптомов, динамикой воспалительного процесса, особенностями клинического течения заболевания. При назначении медикаментозного лечения принимается во внимание наличие у пациента повышенной чувствительности к активным компонентам препаратов. Комплексное лечение подразумевает назначение хондропротекторов, нестероидных противовоспалительных средств (НПВС), глюкокортикостероидов.
Помимо лекарственных препаратов назначается местный массаж, специально разработанные гимнастические упражнения. Отличного терапевтического эффекта удается добиться с помощью акупунктуры и других видов физиотерапевтических процедур. Обязательно назначается диета-стол №10 главные правила которой:
- снижение потребления соли;
- раз в неделю разгрузочные дни на овощах и молокопродуктах;
- рацион без употребления томатов, щавеля, острых блюд, жирных сортов мяса.
При суставных болях врачи рекомендуют проходить санаторно-курортное лечение. Доктора для каждого пациента подбирают индивидуальную программу реабилитации, которая будет максимально эффективна в каждом конкретном случае. В санатории обучают навыкам здорового образа жизни, проводят лечебную гимнастику, физиотерапию, массаж. Как правило, после такого лечения пациент надолго забывает о рецидивах заболевания.
При назначении медикаментов преследуются две цели: купирование воспалительного процесса и устранение болевого синдрома. В основном врачи используют ингибиторы циклооксигеназы (НПВС), а если причина болезни кроется в аутоиммунной патологии, то назначаются препараты стероидной группы. При остром инфекционном процессе могут применяться антибиотики.
Для быстрого облегчения симптомов назначаются медикаменты местного применения (кремы, мази, гели). При дистрофическом поражении суставных поверхностей рекомендуют использовать хондропротекторы. Эффективные препараты для устранения суставных болей:
- Целекоксиб. НВПС группы коксибов. Средство обладает обезболивающим, противовоспалительным, жаропонижающим действием. При артритах назначают по 200 мг 2 раза/сутки не более 5 дней. При неправильной дозировке могут возникнуть нежелательные реакции в виде сонливости, угнетения дыхания, болей в эпигастрии и даже коматозное состояние. Не назначают препарат при бронхиальной астме, колите, пептической язве, патологиях периферических артерий, беременности, лактации.
- Нимесил. Препарат относится к группе негормональных противовоспалительных средств. При болевом синдроме в костно-мышечной системе назначают в дозировке 100 мг 2 раза/день. Лекарство рекомендуется принимать после еды на протяжении 7-15 дней. При длительном лечении могут возникнуть побочные реакции со стороны лимфатической, кровеносной и центральной нервной систем: анемия, тромбоцитопения, головные боли, кошмары, головокружение. Не назначают Нимесил при воспалительных заболеваниях кишечника, язве, склонности к кровотечениям.
- Преднизолон. Синтетический глюкокортикостероидный препарат. Оказывает иммунодепрессивное, противоаллергическое, противовоспалительное действие. Суточная доза для взрослых составляет от 4 до 60 мг внутривенного или внутримышечного введения раствора. Детям до 12 лет вводят не более 25 мг/сутки. Длительность лечения – 5-7 дней. Возможные побочные реакции: нарушение менструального цикла и секреции половых гормонов, задержка жидкости, гипокалиемия, увеличение массы тела и прочие. Противопоказания: язва, склонность к тромбоэмболии, вирусные инфекции, артериальная гипертензия, герпес, сифилис и много других.
- Дексаметазон. Мощный синтетический глюкокортикоид. Обладает десенсибилизирующими, противошоковыми, антитоксическими, противовоспалительными свойствами. При артритах показано пероральное применение по 1-9 мг/сутки. Дозировка делится на 2-3 приема. Длительность лечения – от 3 дней до нескольких недель. Дексаметазон может стать причиной многих нежелательных эффектов, среди которых: тошнота, рвота, брадикардия, аритмия, стероидный сахарный диабет. Противопоказан препарат при повышенной чувствительности к компонентам.
- Метипред. Глюкокортикоидное средство, оказывающее иммунодепрессивное и противовоспалительное действие. При заболеваниях суставов назначают в дозе 4-48 г/сутки. Суточную дозировку принимают однократно. Длительность терапии – 3-7 дней, в зависимости от тяжести болезни. Могут возникнуть побочные реакции в виде нарушения пищеварения, кандидозных поражений пищевода, булимии. Противопоказания к применению Метипреда: туберкулез, непереносимость лактозы, вирусные или бактериальные инфекции.
- Дона. Хондропротектор, содержащий компоненты натурального хряща. Для лечения остеоартроза любой локализации назначается внутрь по 1 пакету порошка, растворенному в стакане воды 1 раз/сутки. Длительность терапии составляет 4-12 недель. Курс повторяют промежутками через 2 месяца. Побочные эффекты возникают редко: нарушение сердечной проводимости, тремор, онемение полости рта, языка. Препарат противопоказан при фенилкетонурии, пациентам с выраженной сердечной недостаточностью, тяжелой патологией печени или почек.
- Терафлекс. Комбинированный хондопротектор, содержащий глюкозамин и хондроитин. При изменениях в суставных тканях назначается для восстановления хряща по 1 капсуле 2 раза/день на протяжении нескольких месяцев (не меньше 6). Могут возникнуть метеоризм, запор, диарея, боли в животе. Противопоказан препарат при почечной недостаточности, беременности, лактации.
Боли в спине проявляются по-разному, могут иметь ряд специфических сопутствующих симптомов. В позвоночнике много нервных окончаний и при их вовлечении в патологический процесс дискомфорт может передаваться разным частям тела, органам. Для проведения самодиагностики, определения срочности обращения к врачу, пациенту следует знать причины возникновения неприятных ощущений. В материале описаны случаи, когда болит спина и рука – каковы причины явления, опасно ли оно, как его устранить.
- Что это может быть?
- Боль в спине и правой руке
- Боль в спине и левой руке
- Методы диагностики
- Лечение
- Вывод
Что это может быть?
Наиболее часто боль в спине отдает в руку в результате состояний, не угрожающих жизни, немедленных действий не требующих. Но бывает так, что причиной ее является патология внутренних органов, предполагающая немедленное лечение. Поэтому вне зависимости от предположительной причины возникновения дискомфорта, его интенсивности, к возникшей симптоматике следует относиться внимательно. Лучше обратиться к врачу.

Боль в спине и правой руке
Когда боль в спине отдает в правую руку, об острой ситуации это, обычно, не свидетельствует. Причины, вызывающие симптоматику чаще всего, таковы:
- Патологии позвоночника. В позвоночном столбе находится спинномозговой канал, в котором располагается нервная ткань. Нервные корешки оттуда выходят наружу между позвонками – следовательно, способны защемляться ими при наличии патологии. Если защемлен нервный корешок, точка выхода которого расположена в правой руке, то дискомфорт будет отдавать туда. Защемление способны вызывать остеохондроз, искривление, смещение позвонка, его травма, неправильная осанка, грыжа, протрузия, разрастание костной ткани. Новообразования, воспаления, отеки мягких тканей иногда также зажимают нервную ткань;
- Спазм, гипертонус мышц. Возникает при патологиях позвоночника, когда мышцам приходится поддерживать нормальное физиологическое положение позвонков, чрезмерно напрягаясь. В процессе этого развивается спазм, который зажимает нервное окончание. Как и предыдущий тип дискомфорта, этот усиливается при физических нагрузках, гиподинамии, определенных позах, движениях;
- Травмы мышц. Развиваются после дорожно-транспортных происшествий, падений, компрессий, излишних ненормированных тренировочных нагрузок (редко — гиподинамии). Повреждается непосредственно мышечная ткань, боль из нее по нервным корешкам эродирует в руку.
Значительно реже дискомфорту способствуют заболевания внутренних органов. Правосторонняя пневмония, плеврит, туберкулез, бронхит иногда вовлекают в патологический процесс нервную ткань. Неприятные ощущения могут эродировать в руку по нервным корешкам.
Боль в спине и левой руке
Чаще всего боли в левой руке и спине возникают потому же, почему в правой. На первом месте по частоте встречаемости в таком случае патологии позвоночника, на втором патологии, травмы, гипертонус, спазм мышц, воспалительные процессы в мягких тканях. Гораздо реже причиной возникновения симптоматики являются патологии внутренних органов. Однако имеется одна особенность, ввиду которой к болям в левой руке следует относиться особенно внимательно – они могут являться признаком инфаркта миокарда.
Хотя для инфаркта появление болей в спине является не самым типичным, боли в сердце способны эродировать в спину. При инфаркте появляется жжение, давление за грудиной, нарушение сердечного ритма, холодный пот. Дискомфорт не исчезает после приема нитроглицерина, имеет волнообразное течение – то нарастает, то снижается.
При наличии таких симптомов нужно немедленно вызывать скорую помощь. Состояние требует реанимационного, стационарного лечения, угрожает жизни, здоровью.

Методы диагностики
Боль в позвоночнике, отдающая в руку – распространенное явление, потому врачи достаточно быстро диагностируют его причину. В ходе диагностики используются следующие методы:
- Сбор анамнеза, в ходе которого определяется наличие предрасполагающих факторов для развития патологии;
- Анализ симптомов, клинической картины для определения степени их соответствия патологии;
- Проверка рефлексов, чувствительности в контрольных точках для оценки степени вовлеченности нервной ткани в патологический процесс;
- Мануальный осмотр для определения наличия искривлений, сколиоза, смещений, разрастаний тканей, новообразований, наличия воспалений;
- Рентгенограмма для визуализации косвенных или прямых признаков патологии;
- Электронейрограмма для оценки состояния нервной ткани и ее поражения в ходе патологического процесса;
- КТ для оценки состояния суставов, структуры тканей позвоночника;
- МРТ для оценки состояния мягких тканей, подтверждения/опровержения наличия воспалительного процесса.
Не в каждом случае показано использование всех перечисленных методов. В большинстве случаев достаточно мануального осмотра для постановки диагноза, рентгенограммы для его подтверждения.
Лечение
Если боль в спине, переходящая в руку является симптомом патологии позвоночника, то снятие обострения проводится нестероидными противовоспалительными препаратами. Они снимают боль, воспаление. Назначаются курсом от 5 до 14 дней, за это время обострение проходит. Обычно прописываются таблетки Ибупрофен, Нурофен, Ортофен к приему по 1 штуке 2-3 р./день. В первые несколько дней Диклофенак может вводиться внутримышечно инъекционно в индивидуальных дозировках для более эффективного снятия дискомфорта.
При интенсивных неприятных ощущениях для их снятия назначаются анальгетики. Анальгин принимается в таблетках, Баралгин – инъекционно внутримышечно, но строго по необходимости. Препараты имеют много неприятных осложнений, побочных эффектов со стороны желудка и системы кроветворения, кровообращения, потому их употребление должно быть согласовано с врачом.
Дополнительно назначаются хондропротекторы (Хондроксид) в таблетках (по 1-2 штуке в сутки) и мази (наносить на болезненную область спины 3-4 р./сутки). Прописывается физиотерапия (магнитотерапия, СВЧ, УВЧ, электрофорез) для снятия гипертонуса мышц, воспаления, боли. После снятия обострения пациент проходит курс лечебного профессионального массажа, ЛФК.
При подозрении на патологию сердечно-сосудистой системы необходимо немедленно вызывать скорую помощь, так как состояние может угрожать жизни. Его лечение проводится в реанимации, затем – в стационаре. При подозрении на легочную патологию нужно обратиться к врачу–терапевту или флебологу для назначения лечения. При травмах мышц, обычно, специфического лечения не производится – показан покой, а боль можно снимать теми же НПВС.

Вывод
Описанная симптоматика способна сигнализировать о серьезной проблеме, угрожающей жизни, либо существенно снижающей ее качество. Потому игнорировать специфический дискомфорт нельзя. Если он стремительно усиливается, сопровождается другими тяжелыми симптомами, то обратиться к врачу нужно немедленно. Стоит получить консультацию специалиста и тогда, когда неприятные ощущения не исчезают на протяжении нескольких дней.

-
4 минуты на чтение

Разрушение суставных дисков при остеохондрозе вызывает возникновение боли в органах, которые практически никак не связаны с позвоночным столбом. Боль может отдавать в руку, нарушать функциональность пальцев.
- Причины возникновения
- Симптомы
- С чем можно перепутать
- Как определяется поражение позвоночника
- Способы лечения
- Профилактика
Причины возникновения
Появление боли в суставах, мышцах или сухожилиях рук может иметь различные причины:
- нарушение обменных процессов;
- проявление артрита;
- последствия травмы;
- осложнение после инфекционного заболевания;
- остеохондроз.
- Остеохондроз
![]()
Наталия Сергеевна Першина- 23 мая 2018 г.
Болевые ощущения в результате воздействия остеохондроза случаются намного чаще, чем остальные причины. Симптомы заболевания, которые характерны для развития патологии:
- Уменьшение расстояния между шейными дисками вызывает снижение снабжения кровью верхние конечности. Один из признаков поражения руки остеохондрозом – побледнение кожного покрова верхней конечности при прохладной температуре окружающего пространства.
- Сдавливание нервных корешков 3-5 шейных позвонков приводит к онемению пальцев на руке. Нарушение сегментов шейных дисков влечет дисфункцию кистей.
- Возникновение боли при шейном остеохондрозе, которая отдает в руку, проявляется при движении и в состоянии покоя. Часто случаются ночные боли в виде ломоты или покалывания. Если больной рукой не шевелить, болевые ощущения проходят быстрее.
- Нарушение подвижности больной конечности по утрам, проходящие после массажа и гимнастики.
- Образование в области суставов костных шариков, которые, увеличиваясь, вызывают покраснение кожного покрова.
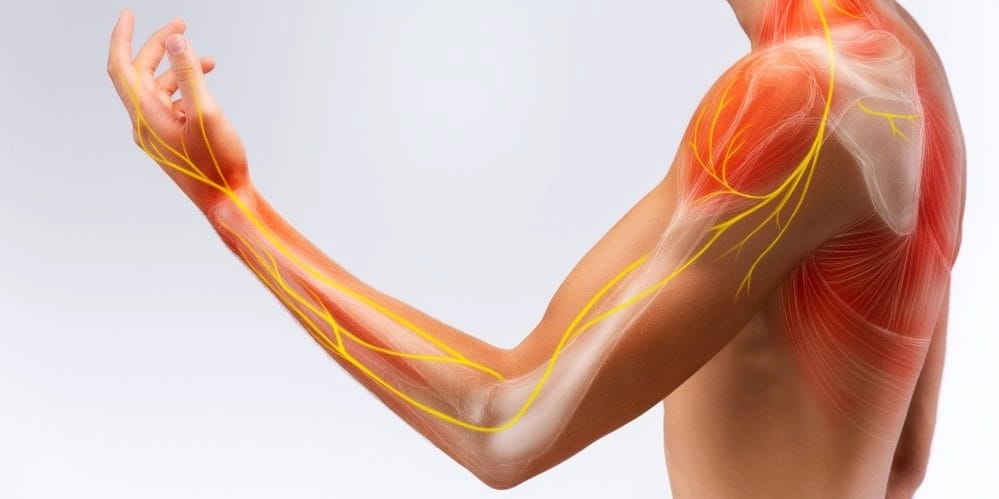
Движения рук и пальцев связано со спинномозговыми нервами, расположенными в шейном и грудном отделе позвоночника. При остеохондрозе нервные волокна плечевого сплетения сдавливаются, болевой импульс по нерву достигает пальцев, способствуя плохой чувствительности мышц и обездвижению суставов.
Если патологию не лечить вообще или применять неподходящие методы, страдают практически все внутренние органы и головной мозг от недостаточного поступления крови, так как сосуды зажимаются пораженными позвонками.
Симптомы
Как определить, какой участок позвоночника поражен по патологии пальцев:
- поражение отмечается в большинстве случаев только на одной руке;
- онемение и болезненность мизинца и безымянного пальца говорит о проблемах 8 позвонка, который сдавливает 7 и 8 нервные корешки;
- если поражены безымянный и средний пальцы, патология поразила 7 шейный позвонок, пережимая нервные окончания, расположенные по обеим его сторонам;
- дискомфорт большого, указательного и среднего пальцев сигнализирует о непорядке с 6 позвонком.
Поражению пальцев предшествует ноющие боли в плече, плавно переходящие на всю длину руки. Человек, не обращаясь к врачу, считает, что виновато растяжение связок, простуда или просто перенапряжение мышц.
Проводится соответствующее лечение прогревающими компрессами, растиранием различными мазями. Но основной источник болезни остается без внимания, постепенно осложняя течение патологии.
Затем появляются ночные боли в локтевом суставе и кисти. Постоянная боль мешает полноценному отдыху, изматывает силы. К утру заметно опухание части руки, суставов пальцев.
Когда болят пальцы рук, у человека происходят ограничения в движениях, следовательно, жизнь становится неполноценной. Медицинская статистика показывает, что зачастую такие проблемы беспокоят людей преклонного возраста. К примеру, у женщин меняется гормональный фон, что вызывает весьма неприятные ощущения в пальцах рук. Но существует ряд заболеваний, которые могут принести боль пальцам рук и в более молодом возрасте.
1. Ревматоидный артрит
Причины боли пальцев на руках связываются с ревматоидным артритом – воспалением суставов. Защитная система организма оказывает действие на соединительную ткань, вследствие чего наносится вред хрящам. Данная болезнь деформирует пальцы рук, портит самочувствие человека и доставляет неприятные боли.
Ревматоидный артрит подразделяется на три стадии. Первая стадия проявляется постепенно. Боли не носят постоянный характер, но доставляют дискомфорт человеку. Вторая стадия обуславливается почти постоянными болями в пальцах рук. Если не начать лечение, недуг перейдет в третью стадию, которая приведет к распаду хрящей, стиранию тканей и разрушению суставов.
На данный момент, ученым не удалось установить точные причины возникновения ревматоидного артрита. Они знают лишь то, как организм реагирует на воспалительный процесс. Но существуют некоторые факторы, усложняющие и наталкивающие на данный недуг:
- Плохая экология;
- Генетическая предрасположенность;
- Пониженная иммунная система;
- Вирусные и инфекционные заболевания;
- Гормональные нарушения;
- Регулярные стрессы;
- Всевозможные травмы пальцев рук.
Первоначальным признаком недуга можно считать боль в суставе среднего пальца или указательного, так как именно в них зарождается воспаление. К сожалению, если болезненные ощущения проявились в одной руке, вскоре они возникнуть и в другой. Опухлость не сходит на протяжении длительного времени, а боли приобретают острый характер, особенно после сна.
Некоторые пациенты часто сравнивают такую боль в пальцах рук с зубными муками, так как с каждым днем ощущения становятся все сильнее.
Среди проявляемых симптомов наблюдается:
- Кожные покраснения пальцев рук;
- Иногда повышенная температура;
- Неполноценный сон;
- Снижение аппетита;
- Обессиливание;
- Искажение кистей.
Ревматоидный артрит необходимо лечить, поэтому при первых признаках рекомендуется отправиться в больницу за консультацией доктора.
Лечить боли пальцев рук можно как медикаментозными, так и народными способами.
Доктора прописывают медикаменты, замедляющие процесс воспаления, и препараты, понижающие болевые синдромы. В комплекс также входят различные мази, компрессы и гирудотерапия.
К народным способам относится использование:
- Сырого картофеля;
- Тыквы;
- Меда;
- Лопуха;
- Белокочанной капусты;
- Шиповника;
- Хвойных веточек и многого другого.
Главное, использовать все это в правильных пропорциях и рецептах.
Положительно скажется на ревматоидном артрите правильное питание. Больному рекомендовано исключить из рациона жирное, сладкое и мучные изделия.
2. Остеоартроз
Если суставы пальцев рук распухли и болят, медики определяют у человека остеоартроз. Хрящевая ткань разрушается, поражая суставы и околосуставные ткани, вследствие чего возникает остеоартроз, который является частым недугом, поражающим пальцы рук.

Заболевание диагностируется у людей достигших 40 лет. Большая вероятность столкнуться с остеоартрозом встречается у женщин, нежели у мужчин. По статистике, эта патология относится к наследственным недугам. Но в зоне риска оказываются люди, чья работа связанна с мелкими, однообразными движениями кистями и пальцами рук.
Остеоартроз может не проявлять себя длительное время, почему врачи и сталкиваются с пациентами, заболевание которых находится уже на запущенной стадии.
Среди причин возникновения проблем с пальцами рук, выделяются такие факторы:
- Возраст;
- Гормональные сбои;
- Инфекции и бактерии;
- Наследственная патология;
- Регулярные нагрузки на руки;
- Всевозможные травмы.
А также остеоартроз разделяют на две формы – узелковая и ризартрозная.
Первая стадия остеоартроза проявляется спазмами мышц, ночными болями пальцев рук и слегка видными отеками. На следующем этапе возникает боль при сгибании пальцев рук, своеобразный хруст, который не сравниться с обычным хрустом, и увеличение пострадавшей конечности. На третьей стадии боли носят постоянный характер, человек не может полноценно шевелить пальцами рук, чувствуя онемение. В конце, фаланга деформируется.
Если не начать своевременное лечение, остеоартроз приведет к нетрудоспособности или полной утрате самостоятельного обслуживания.
Чтобы диагностировать остеоартроз, доктору достаточно сделать рентгенографическое исследование, которое мгновенно покажет наличие недуга либо его стадию развития.
Для лечения заболевания используют:
- Медикаменты, убивающие воспаление;
- Обезболивающие препараты;
- Гиалуроновую кислоту;
- Различные мази и крема;
- Лазеротерапию;
- Магнитотерапию;
- Лечебную гимнастику;
- Массажи;
- Народную медицину.
Специалисты рекомендуют соблюдать ортопедический режим, если недуг вызван чрезмерными нагрузками. Следует отказаться от спорта или профессиональной деятельности, которая вызвала осложнения на пальцы рук.
3. Стенозирующий лигаментит
Если у человека болят и немеют пальцы рук, это свидетельствует о стенозирующем лигаментите. Недуг также называют болезнью щелкающих пальцев или заболеванием Нотта. Лигаментит порождается рубцовыми изменениями связок, что происходит из-за монотонных движений.
Такие проблемы с пальцами рук и ног могут возникнуть не только у взрослых, но даже у маленьких детей. Зачастую, поражается большой и безымянный палец.
Среди причин пробуждения болей в пальцах рук, специалисты выделяют:
- Чрезмерные нагрузки;
- Профессиональная деятельность, связанная с монотонными движениями пальцев рук;
- Воспалительные процессы;
- Генетическая предрасположенность;
- Неправильное строение связок, тканей, сухожилий;
- Сахарный диабет;
- Атеросклероз;
- Проблемы со щитовидной железой.
Недуг имеет такие признаки:
- Когда человек сгибает или разгибает пальцы рук, они начинают щелкать. Утро является самым трудным периодом, доставляющим боли;
- Надавливание на ладошку приносит острые боли;
- Боль может поражать кисть и отдавать в плечо;
- Недостаточная функциональность пальцев рук.
Стенозирующий лигаментит, доставляющий весомую боль в пальцах рук, имеет три стадии развития:
- Начальная стадия проявляется незначительными болями в подушечках пальцев рук и щелчками;
- На второй стадии человек не может разогнуть пальцы без значительных усилий;
- На конечной стадии больные пальцы сгибаются окончательно. Вернуть их в первоначальное положение сможет лишь хирургическое вмешательство.
Недуг носит серьезные последствия, поэтому если болят подушечки пальцев рук, следует незамедлительно отправиться за консультацией в больницу.
Для лечения стенозирующего лигаментита специалисты используют:
- Нестероидные медикаменты, устраняющие воспаление;
- Кортикостероидные блокады;
- Мануальную терапию;
- Остеопатию;
- Рефлексотерапию;
- Фонофорез;
- Лечебную гимнастику.
После диагностики, доктор разрабатывает терапевтический курс лично для каждого пациента.
4. Подагра
Боли в пальцах рук может наносить подагра. Недуг порождается из-за накопления кристаллических веществ в суставах, которые вызывают рост костей. В группе риска оказываются пальцы рук или ног. Костные наросты могут образоваться как на одном пальце, так и на нескольких фалангах.

К сожалению, женщины страдают от подагры чаще. Мужчин недуг настигает лишь после 40 лет.
Данное заболевание доставляет боль пальцам рук, ограничивает движения, уменьшает трудоспособность, заставляет человека отказываться от любимой работы.
Среди причин, вызывающих подагру пальцев рук, ученые выделяют:
- Наследственную предрасположенность;
- Лишний вес;
- Повышенное артериальное давление;
- Сахарный диабет;
- Частое употребления крепкого кофе;
- Большое количество алкоголя в крови;
- Нездоровая пища;
- Проблемы с почками.
Характерными симптомами недуга являются:
- Резкая, приступообразная боль в пальцах рук;
- Повышенная местная температура;
- Отекшие суставы;
- Недомогание;
- Хорошо просматриваемые узлы под кожей пальцев рук.
Обострения подагры могут проявляться спустя несколько месяцев или лет. А в промежутках, человек не чувствует проблем с костьми. Поэтому специалисты рекомендуют при первых непонятных признаках, к примеру, болит сустав на пальце руки, незамедлительно посетить больничное учреждение.
Успешное достижение результатов лечения болей заключается в комплексном подходе:
- Медикаментозная терапия;
- Гели, крема, мази;
- Массажи;
- Лечебная гимнастика;
- Народные средства.
Неотъемлемой частью лечения является диета, которая включает в себя:
- Отказ от жирной рыбы и мяса;
- Воздержание от копченных, соленых и консервированных продуктов;
- Прием ограниченного количества кофе и чая;
- Исключение табакокурения и употребления алкогольных напитков;
- Питье положенного количества жидкости;
- Варение или приготовление пищи на пару;
- Присутствие молочных продуктов в рационе.
Применение народных средств, должно быть обговорено с лечащим врачом.
5. Псориатический артрит
Когда у человека опухли пальцы рук, причиной может стать псориатический артрит. Недуг встречается как самостоятельное заболевание или сопровождающая форма псориаза, являясь воспалением суставов.
Патология развивается не только на пальцах рук, но и на других суставах. Воспаление такого рода приводит к инвалидности, и требует регулярной терапии.
Зачастую, псориатический артрит носит наследственную генетику. Но специалисты выявили и другие факторы, провоцирующие недуг:
- Заболевания инфекционного характера;
- Регулярные стрессовые ситуации;
- Ушибы или травмы конечностей;
- Некоторые лекарственные медикаменты;
- Наличие большого количества меланина в крови;
- Сердечные болезни.
Основными признаками недуга являются боли в суставах, приносящие весомый дискомфорт. К сопровождающим симптомам относятся:
- Отечность проблемных зон;
- Боли от прикосновений;
- Покраснение или посинение кожи;
- Повышенная местная температура;
- На внешний вид пальцы как будто укороченные;
- Нарушена эластичность;
- Нередко, псориаз затрагивает ногтевую пластину.
Когда недуг приобретает злокачественную форму, у человека проявляются такие симптомы:
- Лихорадочное состояние;
- Быстрая утомляемость;
- Резкая потеря веса;
- Сильное ограничение движений;
- Увеличение лимфоузлов.
К злокачественной форме псориатического артрита больше подвержены мужчины. Помимо потери трудоспособности, недуг может принести летальный исход.
На сегодняшний день, ученые не нашли ни одного способа вылечить псориатический артрит. Нужно вовремя обратиться за помощью в больницу, для назначения правильного курса лечения, который будет поддерживать состояние здоровья и дееспособность.
Если у человека развился псориатический артрит, ему предстоит курсовое лечение на протяжении всей жизни.
- Медикаменты, устраняющие боли, воспаления и отеки;
- Кортикостероиды, избавляющие от острых болей;
- Препараты, искусственно угнетающие иммунитет;
- Витаминный комплекс;
- Психолептики;
- Различные крема и мази;
- Медикаменты, восстанавливающие костные ткани;
- Магнитотерапия;
- Ультразвуковое лечение;
- Лечебная гимнастика;
- В обязательном порядке диета.
В некоторых случаях, доктора прибегают к хирургическому вмешательству, поэтому стоит помнить, что своевременное лечение – залог дееспособного здоровья.
6. Инфекционный артрит
Когда болят пальцы на руках при сгибании, врачи могут диагностировать инфекционный артрит – сложные проблемы с суставами.
К сожалению, данный недуг способен образовываться как у взрослых, так и у детей, поражая один или несколько суставов одновременно.
Причинами возникновения недуга являются инфекционные, вирусные или грибковые поражения, которые благодаря кровотоку попадают в суставы. Новорожденным заболевание передается от инфицированной мамы.
Существует категория людей, которые более предрасположены к инфекционному артриту. Это пациенты, страдающие такими заболеваниями:
- Ревматоидный артрит;
- Онкологические недуги;
- Венерические болезни;
- Сахарный диабет;
- Анемия;
- Алкогольная и наркотическая зависимость.
Если не начать своевременное лечение инфекционного артрита, недуг может привести к летальному исходу.
Основной признак недуга – боль в пальцах рук, которая не позволяет вести полноценный образ жизни. К последующим симптомам относится:
- Болезненные движения;
- Отек пальцев;
- Боль в суставах;
- Видоизменение привычных линий;
- Проблемные движения рук.
Если человек чувствует при сгибании пальцев боль, следует незамедлительно отправиться к доктору для постановления диагноза и назначения лечения.
Терапия инфекционного артрита проводится стационарно, так как пациент должен быть под четким присмотром специалистов. Лечение может длиться несколько недель, а может и на протяжении месяцев. Все зависит от стадии недуга.
Для лечения недуга врачи назначают:
- Антибиотики;
- Противовоспалительные медикаменты;
- Обезболивающие средства;
- Физиотерапию.
В тяжелых случаях, если терапия антибиотиками не принесла результатов, а боли продолжают быть сильными, специалисты прибегают к хирургическому вмешательству.
Врачи, лечащие боль в пальцах рук
Когда суставы пальцев рук болят, необходимо обращаться к таким специалистам:
- Терапевт;
- Ревматолог;
- Хирург;
- Невропатолог;
- Травматолог;
- Эндокринолог;
- Гематолог.
Менее популярные причины болей в пальцах рук
Существует целый ряд менее популярных причин, из-за которых пальцы на руках болят, например:
- Остеомиелит;
- Бурсит;
- Ангиоспастический периферический криз;
- Полицитемия;
- Болезнь де Кервена;
- Тендовагинит;
- Туннельный сидром;
- Беременность;
- Синдром карпального канала;
- Ризартроз;
- Синдром Рейно.
Подведение итогов
Когда болят суставы пальцев рук, причины и лечение носят разные характеры. И чтобы избежать различных осложнений или хирургического вмешательства, недуги должны лечиться на начальных стадиях. Поэтому при первых болезненных симптомах, нужно незамедлительно отправляться в больницу.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Читайте также:



