Боли по утрам в нога от позвоночника
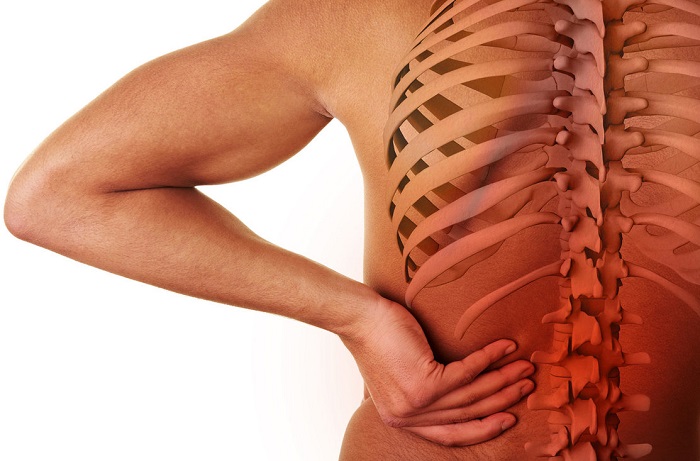
Нижние конечности и позвоночный столб- это важнейшие структурные части опорно-двигательного аппарата человеческого тела, если болит одновременно позвоночник и суставы ног, то это может быть признаком серьезной системной патологии ревматоидного типа, такой как системная красная волчанка, суставная форма болезни Бехтерева и т.д.
Мышцы и связки нижних конечностей контролируется с помощью сложной системы иннервации, включающей в себя корешковые нервы, спинной мозг, мозжечок и гипоталамус. Для базового равновесия устойчивости в вертикальном положении и ориентирования на местности выполняет свои функции вестибулярный аппарат. Вот такая сложная система, при любой патологии в которой может развиваться частичная или полная неспособность передвигаться на своих ногах.
Если появилась боль в позвоночнике и отдает в ногу, следует как можно быстрее направляться на прием к вертебрологу. Это состояние чревато развитием дистрофии и атрофии мышечной ткани нижних конечностей. Ниже разберёмся, как позвоночник человека и ноги взаимосвязаны, и станет совсем понятно, что остеохондроз пояснично-крестцового отдела – это не просто постоянная боль внизу спины. Это потенциальная угроза здоровью всех тканей нижних конечностей.
Как связаны позвоночник и мышцы ног
Позвоночный столб – это центральный проводник нервных импульсов от различных отделов тела к структурам головного мозга и обратно. Таким образом осуществляется управление жизнедеятельностью. При потере подобного пути проведения импульсов нарушается активность и функции.
Позвоночник и мышцы ног также связаны между собой двумя видами аксонов (нервной ткани). Первая половина отвечает за передачу чувствительности от мышечной структуры в спинной мозг. Вторая – за передачу двигательного импульса от церебрального центра к мышцам. В первом случае центральная нервная система получает информацию о воздействии на мышцы факторов внешней среды. Во втором случае посылается команда совершить сокращение или расслабление с целью движения. На простом примере это выглядит следующим образом:
- к поверхности кожи прикасается горячий предмет;
- в головной мозг передается сигнал об этом по чувствительным типам аксонов;
- церебральные структуры мгновенно проводят анализ раздражающего фактора, и, если температура не приемлемая для сохранения целостности эпидермиса, то посылается обратный сигнал;
- по двигательным типам аксонов к миоцитам поступает импульс, заставляющий их совершить движение для резкого отведения в сторону той части тела, в отношении которой определяется негативное тепловое воздействие.
Подобные импульсы поступают в ступни, голени, бедра, пальцы. Все мышечные структуры подчинены подобному алгоритму взаимодействия с центральной нервной системой при посредничестве структур спинного мозга, включая корешковые нервы.
Аналогичным образом связаны пальцы ног и позвоночник, поэтому при остеохондрозе и его осложнениях пациенты испытывают онемение, болезненность, чувство похолодания в дистальных отделах ступней.
Иннервация охватывает не только мышцы. Она регулирует функциональность сосудистой стенки. Примерно 70% случаев развития варикозного расширения вен нижних конечностей связано напрямую с нарушением иннервации и хроническими дегенеративными процессами, происходящими в пояснично-крестцовом отделе позвоночника. Варикоз – это прямое следствие длительно текущего остеохондроза.
Другим грозным осложнением становится атеросклероз артерий и артериол нижних конечностей и облитерирующий эндартериит. Эти заболевания зачастую приводят к вынужденной ампутации нижних конечностей. Человек навсегда становится инвалидом.
А ведь достаточно вовремя обратить внимание на первичные признаки в виде болей в ногах, чувства онемения, нарушения кровоснабжения, выражающегося в отечности, тяжести, бледности кожных покровов и т.д.
Боли при грыже позвоночника в ногах
Появившиеся боли в позвоночнике и ногах – это повод срочно обратиться к врачу и провести полное обследование. Чаще всего выявляются грыжа позвоночника и боли в ногах, причем эти два состояния взаимосвязаны.
При грыжевой деформации межпозвоночного диска происходят следующие дегенеративные изменения:
Так формируется первичная межпозвоночная грыжа. Её размер может составлять всего лишь 2-3 мм. Но уже на этом этапе своего появления грыжа дает сильнейший болевой синдром. Буквально парализуются мышцы ног. Пациент испытывает мышечную слабость, у него появляется ощущение, что нижние конечности ему не подчиняются. Ощущается неустойчивость положения при попытке устоять на ногах.
Если в таком состоянии не начать лечение, то грыжа быстро увеличивается в размерах и может произойти её секвестрирование. В такой ситуации пациенту будет показана экстренная хирургическая операция, поскольку длительно нарушенная иннервация в пояснично-крестцовом отделе позвоночника ведет к тотальной дисфункции органов брюшной полости им алого таза. Страдают не только ноги, но и кишечник (отсутствие опорожнения), мочевой пузырь (пациент не может помочиться), желчный пузырь, желудок и т.д.
Грыжа позвоночника, болят ноги: что делать?
Первое, что делать, если болят ноги и позвоночник, это обращаться за медицинской помощью. В этой ситуации можно обратиться за помощью к участковому терапевту или при наличии возможности к невропатологу. Но беда в том, что данные специалисты проводят лишь симптоматическое лечение подобных заболеваний. Пациенту будут назначена противовоспалительная терапия. Она снимет приступ боли и даже позволит опять начать нормально себя чувствовать. Но вот на грыжу (если она есть) это не окажет абсолютно никакого влияния. Да, при случайном движении может даже произойти самостоятельное вправление грыжевого выпячивания. Однако при отсутствии эффективного лечения, направленного на восстановление целостности фиброзного кольца путем возврата нормального диффузного обмена между мышцами и хрящевой тканью, чуда не произойдет. Буквально спустя несколько недель или даже дней после окончания курса лечения, назначенного терапевтом, приступ может повториться вновь и с удвоенной силой.
Гораздо эффективнее, если грыжа позвоночника и болят ноги, обратиться за помощью к мануальному терапевту. Этот специалист проводит настоящее лечение, направленное на устранение самой причины неприятных ощущений. Здесь не применяются никакие фармакологические препараты, поскольку они приносят больше вреда, чем пользы.
Если у пациента присутствует грыжа позвоночника и онемение ноги, то вероятнее всего наблюдается выраженная компрессия седалищного нерва. Для того,
Чтобы её устранить, достаточно провести несколько сеансов тракционного вытяжения. В ходе этой процедуру восстанавливается нормальное положение тел позвонков. В образовавшемся пространстве восстанавливается нормальная высота межпозвоночного диска. В сочетании с остеопатией, массажем и рефлексотерапией это дает очень быстрые и впечатляющие результаты. Уже после второго сеанса пациент отмечают значительное улучшение своего состояния.
Общие принципы лечения
Существуют общие принципы лечения ног и позвоночника, которые позволяют с минимальными усилиями вернуть здоровье опорно-двигательного аппарата и обеспечить свободу движений. Для начала важно понимать, что путь к выздоровлению должен быть совместный с лечащим доктором. Пациент должен с точностью выполнять все рекомендации врача. Каким бы опытным не был специалист по мануальной терапии, он не сможет устранить факторы негативного влияния за пациента. А ведь необходимо в процессе лечения следует сделать следующее:
- организовать свое рабочее и спальное место в соответствии с современными нормами гигиены и эргономики (зачастую именно неправильно подобранная мебель является причиной развития остеохондроза в молодом возрасте);
- обеспечить выполнение разработанного комплекса ежедневной гимнастики;
- изменить свой рацион и режим питания;
- пить в сутки большое количество питьевой воды;
- проводить много времени на свежем воздухе;
- уменьшить влияние стресса и психологической напряженности;
- отказаться от курения и употребления алкогольных напитков;
- проводить комплексную борьбу с лишним весом (если он есть).
Помимо этого, врачом могут быть даны рекомендации индивидуального характера в зависимости от образа жизни, профессиональной занятости пациента и других факторов.
Лечение ног и позвоночника с помощью методов мануальной терапии позволяет не только устранить существующие заболевания, но и улучшить общее состояние организма, повысить жизненный тонус. Очень важно не останавливаться после окончания курса терапии. Продолжайте вести свой новый образ жизни, делайте комплекс гимнастических упражнений. В этом случае позвоночник будет здоровым и боли в мышцах ног вас больше не побеспокоят.
Имеются противопоказания, необходима консультация специалиста.
Всего за 24-36 занятий, в зависимости от интенсивности лечения и этапов развития болезни, Вы избавитесь от боли в ногах по утрам, увеличится подвижность сустава и амплитуда, и Вы сможете жить полной жизнью
При обнаружении болей в ногах по утрам необходимо подобрать индивидуальный комплекс лечебных упражнений, изучить технику их выполнения и исключить упражнения по противопоказаниям.
При данном диагнозе важна регулярность посещения лечебных сеансов, прохождение полного курса лечения в специализированном Центре, а в дальнейшем нужно поддерживать своё здоровье в профилактическом режиме самостоятельно.
Все видео лечебной гимнастики- Характер болевых ощущений
- Причины появления боли в ногах после пробуждения
- Заболевания, которые вызывают данный симптом
- Почему по утрам болят стопы?
- Почему болят икры ног утром?
- По какой причине после пробуждения болят пятки?
- Почему болят пальцы ног по утрам?
- Может ли это стать предвестником серьезных заболеваний?
- Профилактика болей в ногах по утрам
Порой некоторые заболевания дают о себе знать намного раньше, чем нам могло показаться.
Не обращая внимание на тревожные звоночки, человек упускает важный период, когда еще можно повлиять на ход болезни.
Малоподвижный образ жизни, стресс и ненормированный сон неминуемо приводят к тому, что болят ноги по утрам.

Причин у подобного явления может быть множество: от неправильно подобранной обуви и до серьезных заболеваний.
Регулярно сталкиваясь с болью в ногах после сна, следует всерьез подумать о возможных причинах подобного явления.
Характер болевых ощущений
Понять истинную причину возникновения болезненных ощущений, может только специалист. Но если у вас болят ступни ног по утрам, то следует знать, что болевые ощущения подразделяются на две основные категории. Это внешние и внутренние факторы возникновения болезненных ощущений.
Как правило, внешние факторы представляют собой сильную боль в результате полученной травмы. Это может быть ушиб, перелом, неправильно подобранная обувь, изменение погоды, неудобная поза, большие физические нагрузки и т.д.
При появлении такой боли человек точно знает причины ее возникновения. Через какое-то время болевые ощущения утихают и больше не беспокоят.
Но бывают и такие случаи, когда причин возникновения боли нет. А болевые ощущения возникают вновь и вновь, причиняя человеку серьезный дискомфорт.
Вторая категория внутренних факторов относится к процессам, невидимым для глаза человека. Речь идет о внутренних процессах организма, которые становятся следствием возникновения боли.
Жалоба большинства людей звучит примерно, как "встаю утром - болят ноги", а причин для подобного нет. К внутренним факторам можно отнести воспаление, сбой в системе кровообращения, а также многие другие заболевания.
Причины появления боли в ногах после пробуждения
Если вы периодически сталкиваетесь с болью в ногах по утрам, не стоит сразу думать о серьезных заболеваниях. Причиной подобного явления может быть банальная халатность к собственному здоровью.
К распространенным катализаторам появления неприятных ощущений относятся следующие:
Физические нагрузки - могут стать серьезным испытанием для суставов. Результатом будет боль после тренировки и дискомфорт. Для того, чтобы избежать подобного, следует избегать больших нагрузок и выбрать более щадящие виды тренировок.
Неверно подобранная обувь - слишком тесная, широкая или оснащенная высоким каблуком, такая обувь будет причиной дискомфорта и неприятных симптомов. Результатом могут быть серьезные заболевания, вплоть до варикозного расширения вен.
Большой вес - несет большую нагрузку на ноги. Для того, чтобы избавиться от болезненных ощущений, важно уменьшить общую массу тела.
В некоторых случаях болят стопы ног утром из-за серьезных заболеваний, требующих лечения. К их числу относятся следующие:
Варикозное расширение вен - относится к числу самых распространенных причин. Распознать болезнь можно по заметной отечности, которая доставляет массу хлопот. Причин возникновения болезни может быть множество, например, неудобная обувь или малоподвижный образ жизни.
Артрит - воспалительный процесс, появляющийся в результате постоянной усталости, напряжения или возрастных лечений, проявляется в виде неприятной боли в ногах и суставах. В случае отсутствия лечения болезнь может перейти в более опасную стадию - артроз.
Остеопороз - опасное заболевание, проявляющееся в излишней хрупкости костей. Он может быть следствием отсутствия витаминов или пониженного иммунитета. Чаще всего возникает уже в пожилом возрасте.
Ревматизм - причиной возникновения заболевания становится стрептококковая инфекция, попадающая в организм. Она может появляться в результате таких болезней, как ангина или тонзиллит. Ревматизм становится причиной дискомфорта и боли в суставах, постоянных болевых ощущений и нуждается в срочном лечении.
Если болят ноги по утрам при наступании, то причина может крыться в стопах. Если болят стопы ног утром, следует обратить внимание на этот признак. Такая боль может возникать по нескольким причинам.
К основным можно отнести полученную травму, неудобную обувь или недостаток кальция. У детей ступни чаще всего болят в период активного роста. Однако это может служить и тревожным симптомом, например, таких заболеваний, как гипотония или артрит.
Боль в икрах может возникать после длительных физических нагрузок, например, бега. Если накануне вы занимались спортом, то не стоит удивляться подобным ощущениям. Однако если физических нагрузок не было, а боль повторяется с завидной регулярностью, это повод для беспокойства.
Боль в икрах может быть симптомом такого заболевания, как тромбофлебит. Это заболевание сосудов, которое приводит к возникновению боли в икрах.
К прочим причинам болевых ощущений в икрах можно отнести и атеросклероз. В результате развития болезни, наблюдаются отложения холестерина, которые приводят к появлению бляшек. Больной чувствует постоянную боль, которая становится только сильнее при ходьбе.
Еще одним симптомом могут быть холодные икры. Среди самых распространенных причин появления боли - судороги. Катализатором возникновения может быть банальная усталость и напряжение в мышцах.
Нередко болят ступни ног по утрам при наступании из-за неприятных ощущений в пятках. Если утром болит нога и пятка, у этого должна быть причина. Часто боль настолько нестерпимая, что приходится в буквальном смысле передвигаться на цыпочках.
Через некоторое время после пробуждения, болевые ощущения снижаются и наступает долгожданное облегчение. Причиной могут быть пяточные шпоры, риск возникновения которой очень высок при наличии плоскостопия.
Заболевание также может возникать при подошвенном фасциите. Подобное заболевание чаще всего встречается у людей, чей образ жизни связан с большой нагрузкой на ноги, длительной ходьбой и т.д.
Боль в пальцах ног по утрам – довольно-таки редкое явление. Но его возникновение игнорировать не рекомендуется. Как правило, причинами могут быть нарушение в работе кровообращения, а также такие заболевания, как артрит и артроз.
Среди прочих катализаторов – хронические травмы, способны приводить к болевым ощущениям или резкое изменение погодных условий.
При наличии сахарного диабета в стопах и пальцах наблюдается онемение. Если у вас имеется плоскостопие, то боль в пальцах – его прямое следствие.
Может ли это стать предвестником серьезных заболеваний?
Безусловно, игнорировать такой неприятный признак, как боль в ногах по утрам, не стоит. Нередко он является первым признаком ряда серьезных и неизлечимых заболеваний, например, ревматизма или артрита. При отсутствии лечений таких болезней, они продолжают развиваться и переходят в хроническую форму.
Излечить такую болезнь полностью уже не получится. Больной будет страдать от частых болей, которые будут препятствовать его нормальному существованию.
Отчаиваться при возникновении болевых ощущений не стоит. Возможно, причина в банальной травме или плохой погоде.
Но для того, чтобы предотвратить появление плачевных последствий, важно обратиться к врачу. Специалист проведет полный осмотр и выявит истинную причину появления симптомов.
Профилактика болей в ногах по утрам
Профилактика болей в ногах будет полезна даже в случае, если они пока не наблюдаются. Постоянные нагрузки и сидячий образ жизни неминуемо приводят к появлению проблем с опорно-двигательным аппаратом. Если утром болят ноги, причин может быть множество. Важно не забывать о профилактике, чтобы предотвратить их появление.
К профилактическим методам можно отнести легкую гимнастику. Попробуйте немного размять ноги, ступни и пальцы. Полезным будет и легкий массаж. После тяжелого трудового дня в качестве расслабления идеально подойдет теплая ванна для ног.
Если наблюдаются отеки, не лишним будут солевые компрессы. Они помогут избавиться от припухлости и вернут ноги в прежнее состояние.
Профилактика всегда является залогом отсутствий проблем в дальнейшем. Уделяйте внимание состоянию своего здоровья и прислушивайтесь ко всем сигналам, которые посылает вам ваш организм.
Как проходит лечение?

Первичная консультация проводится по предварительной записи.
Консультация врача: сбор анамнеза, миофасциальная диагностика, функциональная диагностика.
Как это проходит?
Сбор анамнеза – разбор болезни, выявляются ограничения и противопоказания, объяснение принципов кинезитерапии, особенностей восстановительного периода.
Миофасциальная диагностика – метод мануальной диагностики, при котором врач оценивает объём движений суставов, определяет болезненные уплотнения, отёк, гипо- или гипертонус мышц и другие изменения.
Функциональная диагностика (проводится в реабилитационном зале) – врач объясняет, как выполнить определенные упражнения на оборудовании, и наблюдает: как пациент выполняет их, с какой амплитудой движения может работать, какие движения вызывают боль, с каким весом может работать пациент, как реагирует сердечно-сосудистая система. Определяются проблемные зоны. Данные заносятся в карту. Расставляются акценты.
По результатам первичного осмотра врача и функциональной диагностики составляется предварительная индивидуальная программа лечения.
С собой желательно иметь:
при болях в позвоночнике – МРТ или КТ (магнитно-резонансная или компьютерная томографии) проблемной области;
при болях в суставах – рентгеновские снимки;
при наличии сопутствующих заболеваний – выписки из истории болезни или поликлиническую карту;
удобную (спортивную) одежду и обувь

В начале лечебного цикла врач вместе с пациентом составляют план лечебных мероприятий, в который входит дата и время лечебного сеанса, контрольные посещения врача (обычно 2-3 раза в неделю).
Основу лечебного процесса составляют лечебные сеансы в реабилитационном зале на тренажерах и сеансы в гимнастическом зале.
Реабилитационные тренажеры позволяют точно дозировать нагрузку на отдельные группы мышц, обеспечивая адекватный режим физических воздействий. Лечебная программа составляется врачом индивидуально для каждого пациента с учетом особенностей организма. Контроль ведут квалифицированные инструкторы. На всех этапах восстановления важно соблюдать технику правильного движения и дыхания, знать свои нормативы весовых отягощений при работе на тренажерах, придерживаться назначенного режима лечения и выполнять рекомендации специалистов.
Сеансы суставной гимнастики помогают восстановить визуальную координацию, улучшить подвижность суставов и эластичность (гибкость) позвоночника и является великолепной профилактической системой для самостоятельного применения.
Каждый лечебный цикл – 12 занятий. Каждое занятие проходит под контролем инструктора. Продолжительность одного лечебного сеанса от 40 мин до 1,5часов. Инструктор составляет программу, учитывая сопутствующие заболевания и состояние пациента на день занятий. Обучает технике выполнения упражнений и контролирует правильность выполнения. Каждое 6 занятие проводится повторная консультация врача, вносятся изменения и дополнения в программу, в зависимости от динамики.

Сколько понадобится циклов пройти? – индивидуально для каждого
– как давно у Вас эта проблема (стадия заболевания)
– как подготовлен к физической нагрузке Ваш организм (занимаетесь ли Вы гимнастикой, каким-либо видом спорта) … -
какой результат Вы хотите получить.
Если проблема давно, Вы не занимаетесь гимнастикой, есть сопутствующие заболевания, то понадобится другой период времени
– снять обострение? - одного-двух циклов достаточно,
– ходить без остановок (подниматься по ступенькам),
– наклоняться, выполнять определённую работу без усилий
– долгое время находиться без движений в поездке (в самолёте, машине…)
улучшить? поддерживать? не ухудшить?
может понадобиться три и больше лечебных цикла …
Каждый организм индивидуален, и программа для каждого пациента – индивидуальна.
Почему может болеть позвоночник?
Боль в позвонках чаще всего является признаком остеохондроза или его осложнений – протрузии и грыжи межпозвоночного диска. Однако существуют и другие причины ее возникновения:
- травма спины (при ушибе появляется отек и гематома: при прикосновении они становятся болезненными);
- аномалии развития позвоночника (сращение шейных позвонков, клиновидные позвонки);
- нестабильность позвоночно-двигательного сегмента;
- смещение позвонка вперед или назад по отношению к другим позвонкам (спондилолистез);
- воспалительные заболевания, поражающие суставы, ткани опорно-двигательного аппарата (артрит, артроз);
- опухоль в позвоночнике и окружающих его тканях. Доброкачественное или злокачественное образование, расположенное рядом с позвонками защемляет нервные окончания спинного мозга: при надавливании в месте ее локализации возникает боль. Аналогичные ощущения появляются, если опухоль, локализующаяся в грудной клетке или в щитовидной железе, пустила метастазы в позвоночник;
- уменьшение плотности костной ткани, повышение ее хрупкости (остеопороз);
- инфекционные поражения позвоночника: остеомиелит, дисцит, спондилит. Наиболее частые инфекции, провоцирующие боли в позвонках – стафилококк, туберкулезная палочка;
- недуги внутренних органов: киста яичников, увеличение размера матки – у женщин, камни в почках, инфекции в мочеиспускательном канале, заболевание простаты – у мужчин;
- перенапряжение, воспаление спинных мышц (боль иррадирует в позвонки);
- сколиоз, лордоз, кифоз. При надавливании на спину, болят позвонки, которые находятся в области патологического искривления позвоночника;
- реакция организма на сильный стресс, невроз или депрессию (очень редко).
Перечень заболеваний, провоцирующих боли в позвонках при надавливании, очень велик. Определить, что стало причиной неприятных ощущений, исходя лишь из одного симптома просто невозможно. Необходимо обратить внимание на состояние здоровья в целом: есть ли какие-либо нарушения в работе внутренних органов и систем.
Связанные с заболеваниями
Почему после сна болит спина и поясница? Иногда это признак наличия в организме патологического процесса, связанного или нет с позвоночником, мышцами спины.
Процесс разрушения дисков позвоночника, сближения костных образований, компрессии ими нервной ткани. При обострении боли сильные, нарастают при смене позы, сопровождаются гипертонусом. Обострение вылечивается курсовым приемом нестероидных противовоспалительных препаратов (Ортофен), хондропротекторов (Хондроксид), физиотерапией (магнит), ЛФК, массажем. Схему лечения прописывает специалист, основываясь на степени развития патологии.
Спондилоартрит, при котором заращивается полость сустава. Дискомфорт появляется в любое время, сопровождается ограничением подвижности болезненного участка. Гипертонуса мышц может не наблюдаться. Серьезное состояние, требующее индивидуальной терапии.
Искривления заметны визуально, при них в одном или нескольких отделах позвоночника определенные межпозвоночные диски подвергаются большей нагрузке, чем другие. Там происходит защемление нервной ткани, гипертонус мышц. Дискомфорт в мышцах снимается местным теплом, боли при защемлении – НПВС-таблетками, мазями, гелями. Само искривление лечится ЛФК, массажами, ношением корсетов под контролем врача.
В спинную часть эродирует дискомфорт при:
- Пиелонефрите, мочекаменной болезни;
- Цистите;
- Желчекаменной болезни;
- Панкреатите;
- Холецистите;
- Язве желудка;
- Гинекологических патологиях;
- Патологиях кишечника;
- Инфаркте миокарда (редко).
В этом случае пациент должен обращать тщательное внимание на сопутствующие специфические симптомы. Для начальной диагностики лучше обратиться к терапевту, который, при необходимости, даст направление к профильному врачу.
Боль в спине по утрам выше поясницы бывает признаком травмы. Она не всегда проявляется сразу после происшествия – способна появиться и только на следующий день. Травма может представлять собой смещение, перелом, трещину позвонка, разрыв связок, вывих, подвывих. Дискомфорт острый, препятствующий нормальной повседневной деятельности. При наличии травмирующего инцидента накануне, и болей, важно посетить травматолога/хирурга.
Особенности проявления боли в позвонках, сопутствующие симптомы
При нажатии на позвоночник боль появляется именно в месте локализации патологии. Если к нему не прикасаться, дискомфорт отсутствует. Однако, когда с опорно-двигательным аппаратом что-то не так, болевые ощущения в месте поражения позвонков могут возникнуть при наклонах, приседании, попытке сделать прогиб спины, во время ходьбы или после продолжительного сидения. Особенности боли:
- имеет ноющий, тянущий или острый характер;
- беспокоит постоянно или периодически;
- бывает кратковременной или продолжительной.
Боль в позвонках – признак многих заболеваний позвоночника. Но в зависимости от вида патологии, ее клинического проявления у больного наблюдаются и другие симптомы (смотр. табл.).
Клиническое проявление всех этих заболеваний имеют схожие симптомы. Несмотря на то, что в большинстве случаев боли в позвонках – признак остеохондроза, это не исключает вероятности развития других патологий.
Ответы на вопросы
Когда после сна болит спина между лопатками, это свидетельство гипертонуса мускулов или защемления нерва в грудной части позвоночника. При возникновении головокружения, головных болей можно говорит о компрессии сосудов, артерий. Снять боль поможет легкая гимнастика, самомассаж. Гипертонус хорошо снимается теплыми ванными, нанесением местно-раздражающих препаратов (тигровый бальзам). При сильном дискомфорте разрешен однократный прием НПВС перорально (Ибупрофен, Нурофен, Дикелофенак, Нимесил, Нимесулид, Ортофен, Найз).
Когда по утрам болит спина в области поясницы, это свидетельство нарушенной осанки. Появляется при излишнем выгибании поясницы вперед. Снизить выраженность симптоматики поможет ортопедический матрас. Исправить осанку удается ношением корсета.
Боль в мышцах спины после сна характерна при предыдущей высокой нагрузке. Иногда симптоматика появляется в результате лежания в некомфортном положении. Иногда обостряется при нахождении на сквозняке, переохлаждении. Снять боль в мышцах помогают местные (Тигровый бальзам, перцовый пластырь) и общие (ванны) методы прогревания. Тепло уменьшает гипертонус, снимает спазм, уменьшает боль, но если это не помогает, разрешен однократный прием одной таблетки НПВС.
Сильные боли в спине после сна – серьезный симптом. Если дискомфорт острый, стреляющий, ограничивающий движения, мешающий ведению нормального образа жизни, то проблема может быть в защемлении нерва. Компрессия способна произойти после продолжительного лежания в некомфортной позе, при резкой смене положения тела.
Неприятные ощущения снимаются курсовым приемом НПВС-средств (Ибупрофен, Ортофен, Диклофенак) по 2-3 таблетки в сутки, длительность курса 4-10 дней. Но для подбора наиболее подходящего препарата, назначения дополнительных процедур (ЛФК, массаж, физиотерапия), нужно посетить медика.
Когда утром болит спина после сна, а потом проходит, это свидетельство долгого лежания в некомфортном положении, из-за которого мышцы приобрели гипертонус. Кратковременный дискомфорт, проходящий самостоятельно, не требует специального снятия. Предотвратить его появление позволит использование специального, индивидуально подобранного, матраса.
Когда болит позвоночник посередине спины после сна, это иногда свидетельствует об обострении любого хронического заболевания – остеохондроза, протрузии, радикулита, защемления. Если хронических заболеваний нет, то дискомфорт говорит о сне в неудобной позе, нагрузках в недалеком прошлом, длительной гиподинамии накануне. Снять дискомфорт удается однократным приемом НПВС перорально или нанесением НПВС-мази/геля (Вольтарен, Найз, Диклофенак).
Как узнать, что является причиной боли в позвонках?
Самостоятельно понять, почему при надавливании на позвоночник появляется боль в позвонках, очень сложно. Поставить правильный диагноз способен лишь врач после того как больной пройдет комплексное обследование. Основные методы диагностики, помогающие определить механизм происхождения болевых ощущений в спине:
- Рентгенография – позволяет увидеть состояние позвонков (степень их смещения относительно друг к другу, наличие костных наростов).
- Компьютерная томография – информативна при патологиях костных структур позвоночника. Применяется при подозрении на: сколиоз, травму позвонков, шейный остеохондроз, спондилоартроз, опухоль. Нередко КТ используют при подготовке к хирургическому вмешательству.
- Магнитно-резонансная томография – дает четкую информацию о патологии мягких тканей позвоночного столба. С помощью МРТ оценивают состояние спинного мозга, кровеносных сосудов, определяют степень разрушения межпозвоночного диска, размеры патологического новообразования в позвоночнике и окружающих его тканях.
- Миелография – исследование позвоночника с помощью контрастного вещества. По результатам такой диагностики можно увидеть место защемления спинного мозга и его корешков, локализацию межпозвоночной грыжи или опухоли.
- Электроспондилография – дает возможность на ранних стадиях выявить дегенеративные изменения в позвоночнике, степень поражения его тканей. ЭСГ часто используется для контроля над процессом лечения.
- Контрастная дискография – необходима для оценки состояния межпозвоночных дисков. Помогает определить есть ли на них трещины, образовалась ли протрузия, грыжа.
В тяжелых случаях может понадобиться дополнительное обследование:
- общий анализ крови, мочи;
- биохимический анализ крови;
- биопсия (исследование материала для установления точной этиологии патологического процесса).
Независимо от поставленного диагноза, важно вовремя приступить к лечению заболевания. Иначе велика вероятность развития осложнений: парезы или полный паралич конечностей, сепсис, дыхательная и сердечно-сосудистая недостаточность, ишемия головного мозга, инсульт.
Боль в позвоночнике: методы лечения
Методику лечения боли в позвонках выбирает врач исходя из результатов, полученных после обследования больного. В зависимости от характера выявленной патологии, стадии болезни назначается медикаментозная и немедикаментозная терапия, хирургическое вмешательство (смотр. табл.).
| Метод лечения патологии позвоночника | Способ лечения | Цель |
| Терапия медикаментозными препаратами | нестероидные противовоспалительные средства | Уменьшить отеки и воспаление в пораженном отделе позвоночника |
| анальгетики | Купировать боль | |
| антибиотики | Устранить инфекцию | |
| кортикостероиды (в сочетании с НПВП) | Ускорить процесс выздоровления, нормализовать обмен веществ | |
| сосудорасширяющие и согревающие препараты | Усилить кровообращение в месте возникновения патологии | |
| миорелаксанты | Снять мышечные спазмы, успокоить нервную систему | |
| препараты, восстанавливающие хрящевую ткань (хондропротекторы) | Замедлить выработку ферментов, разрушающих хрящевую ткань, возобновить ее эластичность | |
| витамины | Улучшить проводимость спинномозговых корешков, укрепить костную ткань, повысить иммунитет | |
| Немедикаментозное лечение | УВЧ-терапия, электрофорез, магнитотерапия | Уменьшить давление на корешки, усилить приток крови, питательных веществ и кислорода к поврежденным тканям позвоночника |
| массажные процедуры | Устранить гипертонус мышц, ускорить обменные процессы | |
| лечебная гимнастика (упражнения на расширения объема движений в позвоночнике, силовые и аэробные упражнения) | Укрепить мышечный корсет, возобновить биомеханику тела, уменьшить боли |
Если боль в позвонках после надавливания долго не проходит, в домашних условиях можно применять обезболивающие мази.
При неэффективности консервативного лечения, прибегают к операции. Общие показания к ее проведению:
- Нестабильность позвонков, которая грозит ущемлением спинного мозга (при остеохондрозе). В ходе операции удаляют поврежденный диск, стабилизируют позвонки относительно друг друга (они становятся неподвижными). Таким образом удается устранить боль без ее возобновления на прооперированном участке позвоночника в дальнейшем.
- Наличие межпозвоночной грыжи. Удалив грыжевое выпячивание можно не только купировать болевой синдром, но и полностью восстановить работоспособность больного.
- Злокачественное новообразование в позвоночнике или окружающих его тканях. При этом удаляют: опухоль, пораженные позвонки, лимфатические узлы и органы. При большом количестве метастазов избавляются только от патологического образования. В таком случае операция лишь облегчает мучения человека, но не спасает его жизнь.
Если при надавливании на позвоночник возникают боли в позвонках, замечены другие симптомы патологии позвоночника, не рекомендуется откладывать визит к доктору. При своевременном обращении к специалисту прогноз на выздоровление (в большинстве случаев) благоприятный.
Способы обезболивания
В период обострения болезненных ощущений цель терапии — снятие симптоматики. Для этого используют такие лекарственные средства:
- НПВС последнего поколения — необходимы для купирования медиаторов воспалительных процессов, чтобы они не поступали в ткани, расположенные возле позвоночника. Позволяют снять спазм, отечность, боль и устранить температуру. При тяжелом протекании болезни назначают инъекции, а в остальных случаях — лекарства в пероральной форме.
- Анальгетики — если обезболивающих характеристик НПВС недостаточно, то используют данную группу медикаментов. Они оказывают влияние на скорость прохождения нервных импульсов к головному мозгу, и болезненные ощущения проходят. Средства и их дозировка лекарства назначаются индивидуально.
- Миорелаксанты — снимают спазмы с мышечного корсета. Эффективны в течение 12 часов.
- Хондропротекторы — в составе препаратов вещества, незаменимые для восстановления связок, суставов и сухожилий. Лечение проводится длительное время.
Дополнительно назначают спазмолитики, комплекс витаминов, антигистаминные средства и диуретики.
Боль в позвонках: рекомендации по профилактике
Боль в позвоночнике может появиться у каждого: как у лиц молодого, так и преклонного возраста. Причины неприятных ощущений разные, но если таковой является остеохондроз или межпозвоночная грыжа, это грозит дисфункциями всех систем организма. Поэтому так важно сохранить здоровье позвоночника. Что для этого необходимо делать:
Соблюдая рекомендации по профилактике можно не только предотвратить возникновение болей в позвонках, но замедлить уже начавшиеся разрушительные процессы в позвоночнике.
Читайте также:


