Болезни мышц шейного отдела позвоночника
Вообще выделяют две формы заболевания: диффузную и локализованную.
При диффузной страдают разные группы скелетных мышц, при локализованной — только определенные, например, шейные.
Почему возникает шейный миозит?
Существуют разные формы болезни, вызваны они различными причинами.
Инфекционные болезни. Самая распространенная причина — вирусы. Воспаление в мышечной ткани может возникать при гриппе, простуде. Реже виновниками становятся болезнетворные грибки и бактерии.
Отравления. Например, алкоголем, кокаином.
Травмы. Травмирование шейных мышц с последующим развитием воспалительного процесса может произойти в результате слишком интенсивных спортивных занятий.
Какие формы заболевания выделяют?
В зависимости от длительности течения выделяют две формы заболевания:
- острый миозит шеи — развивается очень быстро, например, после переохлаждения, неловкого сильного движения, во время простуды, но симптомы его сохраняются недолго;
- хронический миозит шеи — бывает вызван хроническими воспалительными заболеваниями, инфекциями, иногда является продолжением острой формы.
Лечение миозита мышц шеи
Можно ли вылечить миозит шеи? Это зависит от его причины.
Симптомы миозита шеи
Характерный симптом шейного миозита, который знаком многим людям — ноющая боль в шее. Нередко она возникает утром, после пробуждения. Человек неожиданно обнаруживает, что не может повернуть голову вправо или влево, наклонить её, потому что от этого становится больно.
Болевые ощущения вызваны отеком, который приводит к мышечному спазму. Иногда в области пораженной мышцы можно заметить отечность и покраснение на коже. В толще мышц иногда прощупываются болезненные уплотнения.
Такими симптомами проявляется острый миозит мышц шеи. Обычно они проходят достаточно быстро, даже без специального лечения.
Но заболевание может переходить в хроническую форму. При этом симптомы миозита шейного отдела периодически рецидивируют, постоянное напряжение мышц приводит к перекосу — спастической кривошее, смещению шейных позвонков, способствует образованию межпозвонковых грыж.
Для консультации врача оставьте свой номер телефона
В редких случаях встречается гнойный шейный миозит. При этом в мышцах шеи развивается гнойное воспаление, вызванное бактериями. Симптомы этого состояния: сильная резкая боль, которая усиливается во время движений, ухудшение общего состояния, высокая температура, выраженный отек, который может переходить на лицо, грудную клетку.
Современные методы диагностики
Во время осмотра врач расспросит вас о ваших симптомах, ощупает вашу шею, чтобы определить напряжение мышц и болезненность, попросит повернуть, наклонить голову вправо и влево. Будет проведен неврологический осмотр — он поможет выявить признаки других заболеваний, которые, возможно, могли привести к воспалению в шейных мышцах.
После осмотра вам назначат обследование, которое может включать:
- Анализы крови. Они помогут выявить повышенный уровень ферментов (например, креатинкиназы), что будет указывать на воспаление в мышечной ткани. Иммунологические анализы позволят обнаружить антитела при аутоиммунных заболеваниях.
- МРТ. На снимках будут видны очаги поражения в мышцах.
- Биопсия шейных мышц. Врач получает фрагмент подозрительной ткани и отправляет на анализ в лабораторию.
Эти исследования нужны далеко не всегда, врач назначает их лишь по специальным показаниям.
Лечение симптомов миозита мышц шеи
Лечение симптомов шейного миозита складывается из следующих мероприятий:
- Для шеи нужно обеспечить покой. Нагрузки и резкие движения лишний раз травмируют шейные мышцы и способствуют усилению воспаления.
- Для борьбы с болью применяют обезболивающие препараты — нестероидные противовоспалительные средства.
- При сильных болях врач может провести новокаиновую блокаду — ввести в область пораженных мышц раствор анестетика.
- Если повышена температура тела — назначают жаропонижающие средства.
Конечно, параллельно нужно проводить лечение основного заболевания, которое привело к воспалению в шее. Прогноз в большинстве случаев благоприятный: примерно через 2 недели (в зависимости от причины) симптомы полностью проходят у 2/3 больных.
Болезнь миозит шеи – это острый воспалительный процесс, возникающий в шейном отделе позвоночника и плечевом поясе. Заболевание может перерасти в хроническую форму, если отсутствует должное лечение, а также могут возникнуть различные осложнения. Острое воспаление шейных мышц может протекать с периодами обострения и ремиссии.
Шейный миозит является распространенной патологией среди миозитов. Возникает воспалительный процесс в мышечных тканях, окружающие суставы в шейно-плечевом отделе. Болезнь, не имея возрастных и половых ограничений способна появиться у любого человека. Врачи не считают миозит шейного отдела тяжелым заболеванием. Зная причины и симптомы болезни можно быстро снять боль и провести эффективное лечение даже острой формы.
Методы лечения миозита шеи – это применение различных антибиотиков, противовоспалительных и обезболивающих препаратов, лекарств и таблеток. Кроме того, используются сеансы физиотерапии, гимнастика, лечебная физкультура, нетрадиционная медицина, диета, а также народные средства в домашних условиях. В данной статье подробно рассмотрим симптомы и причины шейного миозита, акая нужна диагностика, как и чем, лечить данную патологию.
Миозит шеи, что это за болезнь?
Шейный миозит – воспаление мышц на шее и плечевом поясе, которое проявляется в болезненности пораженной области, ухудшением подвижности и мышечной слабостью. В большинстве случаев боль возникает с одной стороны шеи, появляется отечность, спазм, и человек с трудом может повернуть голову. Болезнь доставляет больному дискомфорт и даже обычные, простые движения шеей и плечами дают сильные болевые ощущения. Если наблюдается тяжелая форма миозита шейного отдела, то происходит постоянное напряжение мышц, трудно держать голову, невозможно спать, так как возникает отек, жжение и спазм шейных мышц.
Данный недуг может появиться, как у взрослых, так и у детей. Если своевременно обратиться к врачу и начать быстрое лечение, то можно легко справиться с болезнью, не допуская каких-либо осложнений.
Внимание!
Если имеется запущенная форма миозита шеи, то это может привести к появлению хронических болей с обеих сторон шеи, которые способны передаваться в височную область головы.
Стоит признать, что практически каждый человек сталкивался или столкнется с миозитом мышц шеи. Как показывает статистика, чаще всего болезнь возникает из-за переохлаждения. Если недуг протекает в легкой форме, то пациент может самостоятельно справиться с возникшим шейным воспалением.
В некоторых случаях, несколько дней, миозит может пройти сам по себе без какого-либо лечения. Но иногда патология не проходит неделю, и воспаление начнет распространяться на соседние ткани, а это может быть уже опасно. Шейный миозит опасен тем, что начнет переходить в гнойную форму, вызывая серьезные осложнения. Чтобы этого не произошло желательно при первых симптомах обраться к врачу-неврологу или терапевту за последующей консультацией.
Следуя международной медицинской классификации болезней, миозиту приписан код M60. При идентификации каких-либо инфекционных агентов медики используют дополнительные коды и шифры. При этом не важно, где именно возникает воспаление. Миозиты любого вида входят в рубрику болезни мышц.
Фото шейного миозита:



Причины развития миозита шеи
От чего бывает миозит? Различные формы миозита шейных мышц могут быть вызваны разными причинами:

Различные формы миозита шейных мышц могут быть вызваны разными причинами
– Заболевания, вызванные инфекцией. К самой распространенной причине развития миозита шейных мышц можно отнести воздействие вирусов. Мышечная ткань может воспалиться при простуде или гриппе, а также при тонзиллите, и ангине. В редких случаях виновником данного недуга могут стать болезнетворные бактерии и грибки;
– Причиной развития миозита шейного отдела позвоночника могут быть некоторые лекарства. В мышцах не всегда могут наблюдаться признаки воспаления, а причиной развития болезни становятся препараты, используемые, к примеру, для снижения уровня холестерина в крови. Сюда также можно отнести альфа-интерферон;
– Болезнь могут вызвать различные отравления. К примеру, наркотиками, алкоголем, интоксикация другими токсическими веществами, а также лекарственными препаратами;
– Проблемы с мускулатурой в шее и плечах могут возникнуть в результате появления травм. Интенсивные спортивные занятия или тяжелые нагрузки могут спровоцировать развитие в шейных мышцах и тканях воспалительного процесса. Сюда можно отнести травмы шеи, растяжение мышц, переломы верхних конечностей;
– Нередко воспаление шеи может возникнуть в результате особых условий труда. Шейно-плечевые мышцы могут болеть у офисных работников, сидящих несколько часов в неудобной однообразной позе, пианистов и скрипачей;
– Уже давно доказано врачами, что миозит шеи могут вызвать стресс и депрессия;
– Различные болезни суставов. Это артроз, спондилез, остеохондроз , грыжа позвоночника и др. Заболевания опорно-двигательного аппарата способны привести к тому, что больной на подсознательном уровне начинает принимать те позы, которые ему максимально удобны. Но вынужденные положения тела в результате суставных болезней сказываются на состоянии не только шейных, но и других мышц. Если мышцы напряжены и находятся длительное время в неудобном для себя положении, то это приводит к воспалению и растяжению;
– Причиной появления шейного миозита могут стать нарушения обмена веществ в организме, подагрой или сахарным диабетом;
– Глистные инвазии. Патология мышечных тканей в шейном отделе будет связана с интоксикацией продуктами жизнедеятельности паразитических червей, которые находятся в организме.
Как видите, этиология миозита шейно-плечевого отдела различна. Если знать факторы развития недуга, то можно назначить максимально эффективное лечение, которое поспособствует быстрому и скорейшему выздоровлению.
Видео о миозите:
Какие симптомы у шейного миозита?
В большинстве случаев у миозита шеи симптомы чаще всего ощущаются в утренние часы, после пробуждения. Если потрогать пальцами шейные мышцы, то они могут отзываться резкими и острыми болями. Болевые ощущения отдают в затылок, в грудную клетку или под лопатку. Боль усиливается в ночное время, а также при резких изменениях погодных условий.
– Выраженная боль в шее. Интенсивные болевые ощущения, которые постепенно усиливаются. Боли особенно выражены, когда человек двигает шеей (наклоны, повороты), во время пальпации воспаленных мышц и соседствующих областей. Боль может иррадировать не только в плечи или голову, но и на всю руку, а также на мышцы лица, уши. Изначально воспаление и боли возникают с одной стороны шеи;
– Наблюдается напряжение мышц и связок шейно-плечевого отдела. Имеется некоторая скованность движений в суставах, если происходит обширный воспалительный процесс;

Одниз из симптомов шейного миозита могут быть отек или припухлость мышц
– Отек мышц, жжение, возникает припухлость в зоне поражения;
– Возможно появление шишки на шее, шум в голове
– Боль при миозите может отдавать в ухо;
– При гнойном миозите может наблюдаться гиперемия кожных покровов, повышается температура тела, боли усиливаются. Может наблюдаться лихорадочное состояние, головокружение;
– Появление головной боли. Как правило, это происходит при негнойном миозите. Болевые ощущения появляются в затылочной области и могут пульсировать в височной зоне. Движения челюсти скованны, напряжены жевательные мышцы. В некоторых случаях больной с трудом принимает пищу;
– Пораженные мышцы могут заметно реагировать на смену погоды. Если заболевание протекает длительное время, то повышается риск появления атрофии шейных мышц (частичная или полная);
– Одышка, кашель, нарушена функция глотания – это характерные симптомы при тяжелой стадии шейного миозита. Если отсутствует должное лечение, то впоследствии воспаление начнет распространяться на соседние здоровые мышцы горла, гортани, пищевода и при этом, нарушая их функции. В запущенных (редких) случаях, миозит шейно-плечевого пояса может привести к удушью;
– При дерматомиозите шеи появляются высыпания. В воспалительный процесс могут быть вовлечены соседствующие группы мышц, а также внутренние органы. Появляется мелкая пурпурная сыпь и могут наблюдаться отеки век и губ;
– Миозит паразитарного характера может привести к повышению общей температуры тела. Боль появляется в шее, груди и плечах. Болезненные ощущения усиливаются по мере роста и размножения таких микроорганизмов, как цистицерков и трихинелл;
– При шейном миозите в хронической стадии возможно появление лихорадки;
– Появляется болезненность языка.
Если болезнь имеет легкую форму, то через несколько дней она проходит сама, но из-за воздействия дополнительных факторов возможен рецидив шейного миозита. Если это хроническая форма, клиническая картина может быть выражена не достаточно сильно.
Больной может жаловаться только на небольшую скованность в движениях или на боли, которые возникают при физических нагрузках. Если симптомы выражены слабо, довольно трудно диагностировать заболевание и патологию могут оставить без внимания, не проводя соответствующую терапию.
Виды шейного миозита, формы и классификация
Патология может иметь различные формы развития. Специалисты проводят классификацию миозита шеи на 5 основных форм в зависимости от этиологии. В основе лежат причины, приводящие к развитию болезненного состояния.
- Инфекционный (негнойный) миозит. Патология возникает в результате попадания в организм патогенных болезнетворных микроорганизмов – вирусов и бактерий. К данному типу можно отнести миозиты, возникающие на фоне ларингита, ангины, тонзиллита и ОРВИ.
- Дерматомиозит. Данный вид болезни имеет особые симптомы. Кроме скованности в движениях на коже шеи появляется сыпь (фиолетовые или красные высыпания). Дерматомиозиты могут быть врожденными или иметь генетическую предрасположенность. Данное состояние в некоторых случаях развивается в результате аутоиммунных заболеваний или гормональных нарушений. На первой стадии миозит затрагивает только участки шеи и впоследствии наблюдается отечность век. Далее сыпь способна распространиться на руки и верхние отделы спины. Возникает слабость и боль в мышцах. Если поражаются глотательная или дыхательная система нужно срочно обратиться к врачу и медлить с этим нельзя.
- Гнойный миозит. Является распространенным состоянием, которое может возникнуть на фоне различных травм, имеющие открытые раны. В этом случае болезнетворные бактерии (стафилококки и стрептококки) легко попадают внутрь организма. Образует воспаление, имеющее большое количество гноя. При данной патологии возникают такие симптомы, как повышение температуры тела и интоксикация организма. Боль может усиливаться при поворотах головы и пальпации. Наблюдается уплотнение кожи, покраснение и отек мягких тканей.
- Нейромиозиты. При данном воспалении имеются проблемы с мускулатурой, которая повреждает находящиеся в ней нервные окончания. Имеются ярко выраженные болевые ощущения, а также наблюдается симптом натяжения.
- Оссифицирующий миозит. Данная форма патологии может быть приобретенной или врожденной. Сопровождается отложением кальция в области суставов. Кроме того болезнь, хоть и редко, может возникнуть по причине травм или инфекций, а также болезней внутренних органов. Оссифицирующий прогрессирующий миозит (болезнь Мюнхмейера) является довольно тяжелым генетическим заболеванием. Чаще встречается у мальчиков. Воспалительный процесс в организме вызывает окостенение сухожилий, апоневрозов и мышц. Небольшие уплотнения в виде пластинок могут прощупываться в области головы, шеи и спины. Сильно ограничивается двигательная активность. Впоследствии заболевание затрагивает брюшные и бедренные мышцы.
Наиболее гибкая анатомическая область в составе осевого скелета – шейный отдел – подвержен многим заболеваниям, обусловленным особенностями его строения и возложенной на него высокой функциональной нагрузкой.
Болезни шейного отдела позвоночника все чаще получают распространение среди молодых людей, так как он имеет огромную функциональную нагрузку, предусмотренную специфическим строением. Отсутствие генетической предрасположенности к прямохождению у человека, обусловило многие патологические процессы в позвоночнике.
Причины появления болей в шее
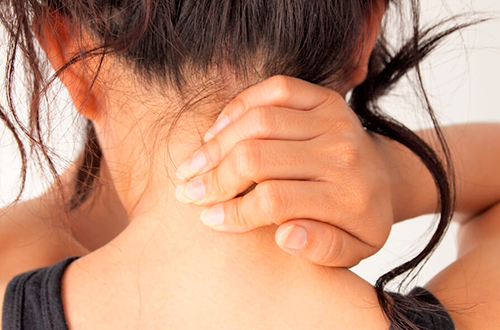
Основные причины возникновения болей в области шеи можно условно разделить на несколько больших групп со сходной симптоматикой:
- заболевания позвоночника,
- травмы и физиологические нарушения под воздействием негативных внешних причин,
- другие заболевания, способные вызывать боль в области шеи.
Остеохондроз, ставший настоящим бедствием текущего столетия, патологии обмена веществ, системные нарушения жизнедеятельности, в ее нормальном течении, дегенеративно-дистрофические изменения костной ткани – все это приводит к возникновению тяжелых и необратимых процессов.
Боль в шее, возникающая в результате заболеваний позвоночника, может быть обусловлена и более широким спектром причин, которые связаны с болезнями, представляющими непосредственную угрозу для человеческой жизни.
Современные условия жизни, гиподинамия, отсутствие физической активности, деформация позвоночного столба, приобретаемая при профессиональных занятиях определенного типа, нарушение обмена веществ и природного клеточного метаболизма привели к тому, что системные заболевания позвоночника стали распространенным явлением, а их возраст существенно снизился.
Боль в шейном отделе позвоночника не всегда может быть вызвана позвоночными патологиями, но всегда представляет существенную опасность для нормального течения жизненного процесса. Часто это приводит не только к временной и частичной утрате подвижности, но и к нарушению многих других функций организма.
Разделение условий возникновения боли на условные группы делает возможным, после осуществления диагностики определить и осуществить правильную тактику лечебных мероприятий. Причины, относящиеся к разным группам заболеваний, требуют вмешательства специалистов разных направлений.
К первой группе принято относить остеохондроз, протрузии, грыжи межпозвонковых дисков, остеопороз, стеноз позвоночного канала, компрессию спинного мозга, защемление нервных окончаний, шейный спондилез, ревматоидный артрит, сколиоз, фасеточную артропатию, болезнь Бехтерева, миозит, радикулопатию и опухоли позвоночника.
Травматические повреждения шейного отдела часто становятся причиной возникновения некоторых других позвоночных отклонений. Они приводят к деструкции позвонков, межпозвоночных дисков, мышц и связочного аппарата. Это может служить источником болей, как непосредственно во время травмы, так и в качестве ее последствий.
Источником боли может стать напряжение, оказываемое на мышцы шеи и шейные позвонки во время постоянного пребывания в неудобной позе на рабочем месте, сна на неудобной постели, переохлаждения, перенапряжения при физической нагрузке или занятий спортом, других поводов не травматического характера.
Не менее широкий спектр причин возникновения болевых ощущений представляет собой группа патологий, вызванных инфекционными и воспалительными болезнями близко расположенных к шее органов. Лимфаденит шейных лимфоузлов, ишемическая болезнь сердца, злокачественные новообразования, инфекционные болезни (менингит, полиомиелит), субарахноидальное кровоизлияние, болезни пищевода и даже депрессия – все это возможные причины появления болей в шее.
Множественность причин болевой симптоматики в шейном отделе позвоночника делает невозможным игнорирование негативных ощущений и требует непременного обращения за врачебной консультацией.
Дискомфорт и ограничение подвижности, сопровождающие проблемы с шейным отделом позвоночника, приносит также нарушение трудоспособности и психоэмоционального состояния, снижение ряда важнейших функций организма: зрения, слуха и деятельности головного мозга.
В детском возрасте самой частой причиной появления болей в шее становятся инфекционные заболевания:
- менингит,
- полиомиелит,
- остеомиелит,
- тяжелая пневмония с признаками менингизма,
- эпидемический паротит (с воспалением слюнных желез).
Наиболее частая причина в таком возрасте – лимфаденит, вызванный постангинными осложнениями, при которых воспаляются лимфоузлы. Провоцировать боль могут новообразования, абсцессы, внутричерепные кровоизлияния, ревматоидные артриты и спазмы мышц, при котором страдают нервы и сосуды.
Общим симптомом для заболеваний шейного отдела является боль в этом сегменте. Индивидуальную симптоматику обеспечивает заболевание, характер и степень его проявления, общее состояние организма больного, сопутствующие хронические болезни.

Травмы сопровождаются ригидностью мышц и наличием гематом. Растяжение и разрыв связок – нарушением подвижности верхних конечностей и мышц шеи.
Остеохондроз характеризуется двигательными нарушениями, болезненностью в лопаточной и затылочной областях, руках, голове, в тяжелых случаях симптоматика усиливается. Средоточием боли не всегда становится область, в которой находится поврежденный позвонок.
Многие признаки заболеваний, появившихся из-за профессиональной специализации, может увидеть только профильный специалист. Но боль в шее должна стать непременным поводом для немедленного обращения за врачебной помощью.
Методы диагностики и лечения заболеваний шеи
Самым показательным при заболеваниях шеи всегда становится рентгенографическое исследование, при котором явно видны изменения костных структур. Дальнейший диагностический процесс осуществляется с помощью лабораторных анализов мочи, крови и кала, дающих возможность обнаружить инфекционные, воспалительные, паразитарные поражения.
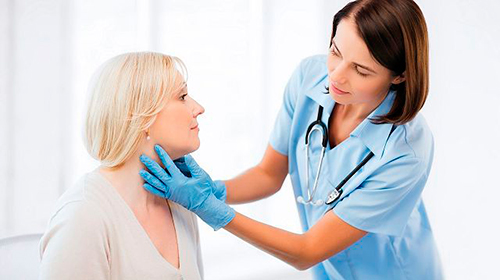
Их проводят в том случае, если невропатолог не видит оснований предполагать боль следствием поражений позвоночника. В этом случае может понадобиться консультация инфекциониста, хирурга, травматолога, ортопеда, ревматолога, невролога, отоларинголога, гастроэнтеролога, кардиолога, физиотерапевта.
Терапия любых болезней шеи, независимо от их этиологии, осуществляется комплексным методом, применяемым в случае, предусмотренном выставленным диагнозом. Обычно лечение состоит из двух блоков: медикаментозного и немедикаментозного. В некоторых особо тяжелых случаях применяется оперативное вмешательство.
Заболевания шейного отдела позвоночника – распространенная группа болезней, появление которых обычно спровоцировано различными негативными факторами. Анатомическое строение шейного отдела, позволяющее выполнять множество нагрузок, придавать мобильность человеческому организму, в то же самое время является и причиной его частых поражений. Это со временем приводит к тому, что каждый десятый человек в определенном возрасте начинает испытывать боль и дискомфорт в гибком от природы сегменте скелета.

Миозит шеи — довольно распространенная проблема.
Почти каждый хоть раз в жизни сталкивался с воспалением шейных мышц.
В большинстве случаев причиной всего этого переохлаждение.
Если заболевание протекает в легкой форме, то пациенту по силам справиться с ним самостоятельно.
Иногда миозит проходит сам по себе без какого-либо лечения.
Однако, иногда воспаление распространяется на соседние ткани и переходит в гнойную форму. В таком случае без помощи специалиста уже не обойтись.
Что это такое?
Миозит шеи — это воспаление шейных мышц, проявляющееся в болезненности пораженной области, мышечной слабостью и ухудшением подвижности. Обычно боль локализуется с одной стороны шеи, в этом месте возникает спазм, отечность, человеку становится трудно повернуть голову.

С одинаковой частотой патология встречается у женщин и мужчин, также может возникнуть у детей. Появление воспаления не зависит от возраста. По МКБ 10 болезнь имеет шифр М60.
В медицине выделяют следующие виды патологии:
- Интерстициальный миозит. Это воспаление, которое развивается в тканях между мышцами.
- Инфекционный. Провоцируется различными инфекционными возбудителями.
- Травматический миозит. Возникает вследствие травм шеи.
- Миозит паразитарный. Развивается вследствие проникновения паразитов в ткани мышц.
- Миозит прогрессирующий. Воспаление распространяется на все большее число мышц шейно-плечевого пояса.
- Нейромиозит. Воспаление распространяется не только на мышцы, но и нервные волокна.
- Полимиозит. При этой форме болезни поражаются сразу несколько мышечных групп. Обычно возникает у дюдей, страдающих от аутоиммунных заболеваний.
- Гнойный. Это самая тяжелая форма болезни. Стафилококк или стрептококк может проникнуть в мышцы через раны при травме или во время операции.
- Оссифицирующий миозит. Помимо мышц шеи поражаются и позвонки шейного отдела позвоночника.
- Миозит неуточненный. Возникает по неопределенным причинам.

Причины и факторы риска
Шейный миозит может возникнуть по разным причинам.
Основные из них следующие:
- Травмы шеи. Это могут быть: растяжения, ушибы, переломы. Травматический миозит — частое явление у профессиональных спортсменов, так как они постоянно сталкиваются с травмами.
- Инфекционные заболевания. Особенно часто воспаление провоцируется такими болезнями, как: грипп, ангина, тонзиллит. У человека падает иммунитет, поэтому вирусы поражают мышечную систему, вызывая воспаление.
- Глистные инвазии. Различные паразиты могут проникнуть в мышечную ткань и отравлять организм продуктами распада.
- Отравление химическими веществами, алкоголем. Токсины распространяются по всему организму, провоцируя воспалительные процессы.
- Переохлаждение. Особенно опасно находиться длительное время на сквозняке.
- Заболевания позвоночника. Человек невольно принимает удобное для него, но анатомически неправильное положение. В результате напряжения мышц развивается воспаление.
- Долгое нахождение в одном и том же положении. Например, в силу профессии или просто во время сна на неудобной кровати.
- Длительный стресс. Во время стресса в организме вырабатывается гормон кортизол, который является провокатором воспалительных процессов.
В группе риска находятся следующие категории людей:
- Офисные работники, студенты, школьники.
- Профессиональные спортсмены.
- Те, чья работа связана с пребыванием на улице.
- Страдающие остеохондрозом, сколиозом, кифозом, грыжами позвоночника.
- Имеющие в анамнезе такие болезни, как: подагра, диабет, другие системные заболевания.
Последствия и осложнения
Многие пациенты не обращаются к врачу с этой проблемой, предпочитая лечить миозит самостоятельно с помощью мазей, прогреваний и т.д. Это возможно, если воспаление несильное и возникло из-за неудобной позы или после нахождения на сквозняке. Однако, случаи сильного воспаления нельзя оставлять без врачебной помощи, иначе могут возникнуть серьезные осложнения.
Миозит имеет свойство прогрессировать, в воспалительный процесс вовлекаются все новые группы мышц. Воспаление может распространиться на мышцы пищевода, гортани, дыхательные мышцы. Тогда у больного возникнуть трудности с глотанием, одышка, кашель.
Острое воспаление без должного лечения переходит в хроническое, при котором боли будут то стихать, то обостряться. Постепенно разовьется атрофия пораженных мышц, их укорочение.

Симптомы
Главный признак болезни — это боль в воспаленных мышцах. При пальпации боль усиливается. Также усиление боли наблюдается при повороте головы. В месте поражения образуется отек и покраснение. Боль отдает в затылок, висок. У некоторых пациентов возникают трудности с глотанием, пережевыванием пищи.
Если воспаление слишком сильное, развившееся на фоне инфекционного заболевания, у больного может подняться температура, ухудшиться общее состояние. При хронической форме заболевания боль беспокоит по ночам и перед сменой погоды.
Диагностика заболевания не представляет трудностей. Обычно врач основывается на жалобах пациента, внешнем осмотре.
Для уточнения диагноза назначают следующие методы исследования:
- Анализ крови. При воспалении в крови обнаруживается повышение лейкоцитов.
- Анализ кала на паразитов. Проводится при подозрении на паразитарную форму болезни.
- Рентген шеи. Позволяет определить степень поражения, обнаружить, распространился ли процесс на позвонки. Также с помощью рентгенографии дифференцируют миозит от остеохондроза.
Лечение
В большинстве случаев проводят консервативное лечение миозита. Хирургическая терапия применяется при гнойной форме заболевания.
Основные методы терапии:
- Медикаментозное лечение.
- Физиопроцедуры.
- Лечебная физкультура.
- Массаж.
- Народные средства.
- Диета.
Читайте также:






