Боль в спине с иррадиацией в подвздошную область

Во всех случаях, когда боль в пояснице отдает в пах или в живот, необходимо исключать повреждение нерва, выходящего через фораминальное отверстие в позвонке. Обычно это состояние возникает у лиц, страдающих остеохондрозом и не проводящих своевременное адекватное лечение заболевания. Дегенеративные дистрофические изменения в хрящевой ткани фиброзного кольца рано или поздно приводят к уменьшению массы пульпозного ядра и резкому снижению высоты межпозвоночного диска.
Боли внизу поясницы отдающие в пах могут присутствовать при целом ряде патологий. Среди них помимо остеохондроза стоит отметить межпозвоночную гружу, которая оказывает давление на спинной мозг или корешковый нерв (в зависимости от локализации грыжевого выпячивания). На втором месте по частоте распространения стоит нестабильность поясничных позвонков, которая может быть спровоцирована следующими патологическими изменениями:
- рубцовая деформация связочного и сухожильного аппарата;
- растяжение связок позвоночного столба;
- снижение тонуса мышечного каркаса спины;
- искривление позвоночного столба и нарушение физиологической осанки;
- расхождение костей таза;
- неправильная постановка стопы и искривление нижних конечностей;
- протрузия межпозвоночного диска.
При нестабильности положения тел позвонков всегда присутствует риск их соскальзывания. При этом происходит компрессия спинномозгового канала. При раздражении дуральных оболочек спинного мозга может нарушаться иннервация, возникать спазм и воспалительная реакция. В результате этого возникает сильная боль внизу поясницы, которая отдает в область паха, живот, нижние конечности. Часто возникает ретролистез (смещение тела позвонка кзади) и антелистез (смещение тела позвонка кпереди).
Следующий фактор возникновения боли с иррадиацией в пах – это разрушение межпозвонковых суставов. Они обеспечивают гибкость позвоночного столба. Но при дегенеративном дистрофическом разрушении межпозвоночных дисков на суставы оказывается повышенная амортизационная нагрузка. Они начинают постепенно деформироваться и разрушаться. Происходит первичное смещение головок костей, в результате чего истончается и разрушается хрящевой синовиальный слой. Первый признак спондилоартроза – хруст и щелчки в пояснице при совершении определённых движений (наклоны и выпрямление туловища, повороты и т.д.).
Также следует исключать болезнь Бехтерева, последствия травматического воздействия, опухолевые и инфекционные процессы в спинномозговом канале.
Необходимо учитывать огромное количество факторов при постановке точного диагноза. Напрмиер, если боль в пояснице отдающая в пах возникает у женщины в возрасте старше 50-ти лет, то необходимо в первую очередь заподозрить остеопороз. В период климактерической менопаузы часто возникает гормональный сбой и кальций перестает усваиваться костной тканью. Начинается процесс его вымывания из костей. Костная ткань становится хрупкой и часто подвержена переломам. К сожалению первым страдает позвоночник. Поэтому боль в пояснице может быть следствием компрессионного перелома.
Затрудняет диагностику этого состояния то обстоятельство, что для возникновения компрессионного перелома не требуется травматического воздействия: удара, падения, резкого подъема тяжести и т.д. Как правило, при остеопорозе компрессионный перелом позвоночника случается во время ночного сна на неправильно организованном спальном месте. Мышечный каркас спины во сне расслабляется и любой поворот туловища может привести к перелому тела позвонка. Пациентка про этот случай может даже и не помнить. Поэтому следует внимательно изучать сопутствующие факторы, клинические проявления и собирать анамнез.
Боль в пояснице справа отдает в пах
Острая боль в пояснице справа отдает в пах при развитии разнообразных заболеваний. Иногда этот клинический симптом возникает на фоне общего благополучия со здоровьем. В основном это происходит с молодыми людьми, ведущими активный образ жизни. Чрезмерные физические нагрузки при тренировках, подъем нетипичных тяжестей, длительное статическое напряжение тела в неудобном положении – все это может привести к появлению неприятной боли в области поясницы, которая будет отдавать в область паха слева или справа.
Что происходит при повышенных физических нагрузках во время тренировок:
- миоциты начинают накапливать молочную кислоту и другие продукты распада и окисления;
- при чрезмерном напряжении мышечные волокна спазмируются и не могут самостоятельно расслабиться;
- это провоцирует нарушение микроциркуляции крови и лимфатической жидкости в окружающих тканях;
- метаболиты и продукты распада не выводятся из миоцитов;
- начинается процесс окисления и воспаления внутри мышцы.
Все это вызывает сильнейшую боль в пояснице, которая отдает в пах. Спустя несколько дней эти клинические симптомы могут пройти самостоятельно, но они неизбежно оставят след на хрящевой ткани межпозвоночных дисков. Дело в том, что фиброзное кольцо межпозвоночного диска не обладает собственной кровеносной сетью. Оно может получать жидкость и питательные вещества только при диффузном обмене с окружающей его мышечной тканью. Затем жидкость проходит внутрь межпозвоночного диска к пульпозному ядру. Так поддерживается физиологическая форма и высота межпозвоночного диска.
Что происходит в случае оказания чрезмерных физических нагрузок на мышцы спины и поясницы – написано выше. В состоянии спазма и накопления метаболитов мышцы не осуществляют диффузного питания межпозвоночных дисков. В их структуре начинают происходит дегенеративные дистрофические изменения. Фиброзное кольцо обезвоживается и начинает вытягивать жидкость из пульпозного ядра. Оно утрачивает свою массу и уже не может удерживать нормальную высоту межпозвоночного диска. Развивается протрузия и происходит защемление корешкового нерва. В этом случае боль в пояснице, отдающая в область паха, становится практически постоянной.
Если не проводить своевременную реабилитацию и не распределять равномерно физические нагрузки во время тренировочного процесса, то вместо пользы от физической культуры организму будет причинен непоправимый вред. Уже в возрасте 25 – 30 лет может развиться остеохондроз и образоваться межпозвоночная грыжа.
Молодым людям, которые занимаются спортом и ведут активный образ жизни необходимо тщательно следить за своим питанием и весом, регулярно посещать мануального терапевта и проводить сеансы массажа с целью восстановления работоспособности мышечного волокна.
Боль в правом паху, отдающая в поясницу, это тоже серьёзная патология, связанная с позвоночником. Дело в том, что что бедренный нерв формируют волокна корешковых нервов L2-L4, которые располагаются в поясничном отделе позвоночника. При развитии любого дегенеративного процесса в этой области возникает ощущение скованности и боль в области паховой связки, где проходит бедренный нерв после отделения от поясничного нервного сплетения.
При диагностике следует исключать: остеохондроз, деформирующий остеоартроз, миозит, грыжу диска, нарушение осанки, разрушение подвздошно-крестцового правого сустава и т.д.
Сильные боли в пояснице, отдающие в пах
Сильные боли в пояснице, отдающие в пах могут быть признаком развития плексопатии. В области поясницы и крестца располагается два крупных нервных сплетения. Они образуются ветвями корешковых нервов. Затем из сплетения отходят нервы, отвечающие за иннервацию внутренних органов брюшной полости, нижних конечностей, малого таза и т.д. Рядом с крупными нервами проходят кровеносные сосуды. Поэтому любое поражение нервного волокна может повлечь за собой изменение кровотока.
Обратите внимание, что боль ниже поясницы, отдающая в пах, может быть связана с остеохондрозом пояснично-крестцового отдела следующим образом:
- при остеохондрозе снижается высота межпозвоночного диска;
- он не обеспечивает защиту для корешковых нервов, отходящих от спинного мозга через фораминальные отверстия в телах позвонков;
- под влиянием компрессии нервное волокно частично атрофируется и утрачивает способность обеспечивать полноценную иннервацию тех отделов, за которые оно отвечает;
- при поражении нервов, отвечающих за тонус сосудистой стенки, развивается варикозное расширение вен (сначала оно формируется в полости малого таза, возникают геморроидальные узлы и только спустя некоторое время появляются расширенные вены на нижних конечностях).
При варикозном расширении вен в полости прямой кишки и малого таза возникает неприятная постоянная боль внизу поясницы с иррадиацией в пах и живот. Это очень серьезное осложнение пояснично-крестцового остеохондроза, при котором возможен тромбоз вен и тромбоэмболия легочной вены, что может привести к гибели человека. Не оставляйте без внимания появление данного грозного клинического симптома.
Боли в пояснице, отдающие вниз живота
Боли в пояснице, отдающие вниз живота – это также проявление дегенеративных дистрофических процессов в тканях позвоночное столба. За иннервацию передней брюшной стенки отвечают корешковые нервы L2-L4. Они поддерживают мышечный тонус, не дают опускаться внутренним органам, регулируют функционирование капиллярной кровеносной сети в подкожном жировом слое.
Подвздошно-паховый нерв формируется ответвлениями корешка L1, поэтому при распространенном пояснично-крестцовом остеохондрозе одновременно может появляться боль в пояснице, паховой области и низу живота. Подвздошно-подчревные нервы иннервируют нижнюю часть передней брюшной стенки. При их поражении возникает острая болезненность внизу живота.
При этих патологиях пациенту может казаться, что болит низ живота и отдает в поясницу, поэтому в обязательном порядке требуется консультация узких специалистов: андролога (для мужчин), гинеколога (для женщин), гастроэнтеролога, уролога и флеболога.
Как лечить боль в пояснице, отдающую в пах
Перед тем как начинать лечить боль в пояснице, отдающую в пах и низ живота, нужно поставить точный диагноз. Помните о том, что принимать противовоспалительные нестероидные средства и другие обезболивающие таблетки при этом состоянии нельзя. Это может существенно затруднить последующую диагностику.
Для постановки точного диагноза следует записаться на прием к неврологу или вертебрологу. Эти доктора проведет первичное обследование и поставят предварительный диагноз. Затем может быть рекомендована консультация других специалистов. Пациенту рекомендуется сделать рентгенографический снимок пояснично-крестцового отдела позвоночника и пройти МРТ обследование.
Для лечение необходимо применять методы, которые позволят вылечить основное заболевание. Например, при остеохондрозе пояснично-крестцового отдела позвоночника рекомендуется сначала устранить снижение высоты межпозвоночных дисков. Для этого проводится несколько сеансов тракционного вытяжения позвоночного столба. Затем с помощью остеопатии и массажа специалист сможет восстановить процесс диффузного питания хрящевой ткани межпозвоночного диска. Индивидуально разработанный курс лечебной гимнастики и кинезиотерапии позволит укрепить мышечный каркас спины и предотвратить риск рецидива остеохондроза в будущем.
Не рекомендуется пытаться проводить лечение самостоятельно. Это может привести к негативным последствиям для здоровья. Обращайтесь за своевременной медицинской помощью и не рискуйте своим здоровьем
Имеются противопоказания, необходима консультация специалиста.
Изредка боль поражает частично или полностью половину тела. Это вызывает подозрение на следующие причины:
• при вовлечении лица — поражение таламуса;
• или надталамических отделов мозга контралатерально области болевого синдрома (например, при опухоли мозга или менингеомах);
• если область лица не затронута и боль ощущается только в половине тела, речь идет о поражении спиноталамических путей в спинном мозге (например, при сирингомиелии) или является поздним проявлением синдрома Валленберга.
Опоясывающая боль, в том числе на одной стороне, иррадиирующая сзади наперед, возможна:
• при интраспинальном объемном или воспалительном процессе;
• начинающемся герпесе.
Локализованная упорная боль в какой-либо части тела может изредка быть ранним признаком рассеянного склероза или предвестником опоясывающего герпеса.
Диффузная боль: ее причины те же, что описаны в нашей статье для парестезии. Среди возможных диагнозов — ревматическая полимиалгия, болевой синдром с фасцикуляциями, болезнь Фабри, полирадикулопатия (полирадикулоневрит) и др.
• L3: боль и нарушение чувствительности по разгибательной поверхности бедра (но не голени!), выраженная слабость четырехглавой мышцы бедра, коленный рефлекс ослаблен или отсутствует. Боль усиливается при исследовании перекрестного симптома Ласега.
• L4: боль и нарушение чувствительности на бедре в направлении кнаружи от L3, но прежде всего на внутренней поверхности голени, до внутреннего края стопы. Слабость четырехглавой мышцы бедра, особенно широкой медиальной мышцы, а также передней большеберцовой. Коленный рефлекс ослаблен. Боль усиливается при исследовании перекрестного симптома Ласега.
• L5: наиболее частый из всех корешковых синдромов. Боль и нарушение чувствительности на переднебоковой поверхности голени и на тыле стопы до большого пальца. Парез длинной мышцы, разгибающей большой палец (мышца-маркер). Рефлекс с задней большеберцовой мышцы ослаблен (по сравнению с противоположной стороной). Симптом Ласега положительный.
• S1: боль и нарушение чувствительности на наружной поверхности голени до наружного края стопы. Парез короткой малоберцовой мышцы (слабость пронации стопы) и трехглавой мышцы голени (трудности при прыжках на носочке пораженной ноги или подъеме на носок), иногда также слабость сгибателей голени, ахиллов рефлекс ослаблен или отсутствует. Симптом Ласега положительный.
Реже острая боль в ноге предшествует поражению межпозвонкового диска, при этом, как правило, истинная люмбалгия отсутствует. Среди причин следует упомянуть боррелиоз, а также опоясывающий лишай (герпес) до стадии кожных высыпаний.
Если начало болевого синдрома в пояснично-крестцовой области не острое, а постепенное и сопровождается нарастающими корешковыми симптомами, это вызывает подозрение прежде всего на объемный или воспалительный процесс. Среди возможных причин — ликворная киста спинного мозга, киста корешка, а также метастазы в кости, объемный спинальный процесс или опухоль в области пояснично-крестцового сплетения. Одну из редких причин представляет диастематомиелия.
Если на фоне существующей хронической люмбалгии или в ее отсутствие возникает иррадиация боли в ногу исключительно при ходьбе, этот синдром обозначается как перемежающаяся хромота:
Причиной может служить также перемежающаяся хромота при поражении конского хвоста. Боль особенно выражена при спуске с горы, как правило, бывает двусторонней и иррадиирует из области крестца по задней поверхности ног в стопы. Иногда она сопровождается парестезиями и нарушением чувствительности на подошве. Боль вынуждает пациента останавливаться, но при этом она не утихает сразу. Только перемена положения позвоночника, например, принятие положения сидя, наклона или даже положения на корточках, способствует уменьшению боли.
Во время болевого приступа, а затем и в покое может отсутствовать ахиллов рефлекс и выявляются нарушения чувствительности, особенно в сегментах L5 и S1. Причиной в большинстве случаев служит врожденно узкий спинальный канал в сочетании с развившимися позднее дистрофическими изменениями вследствие остеохондроза и спондилеза. Эти изменения выявляются на рентгенограммах в боковой проекции и подтверждаются с помощью миелографии или КТ.
При венозной перемежающейся хромоте, связанной с тромбозом глубоких вен ноги или тазовых вен, сама по себе остановка при ходьбе не приносит облегчения, ноге для этого необходимо придать возвышенное положение. Иногда наблюдается отечность ноги. Дополнительную роль в развитии перемежающейся хромоты играет венозный застой в спинальном канале.
• Перемежающаяся хромота у представителей некоторых видов спорта (велосипедистов) обусловлена компрессией подвздошной артерии в определенных положениях тела.
• Перемежающаяся хромота, связанная с поражением пояснично-крестцового сплетения, развивается вследствие стеноза тазовой артерии и проявляется в парезах и нарушениях чувствительности при нагрузке на ногу, которые быстро регрессируют в покое. Диагноз подтверждает ар-териография.
• Перемежающаяся хромота вследствие поражения самого спинного мозга характеризуется безболезненной, в большинстве случаев двусторонней слабостью в ногах при нагрузке.
Боль иррадиирует диффузно во всю ногу и не носит корешкового характера. Неврологических симптомов не выявляется.
Чаше всего при этом речь идет о статических нарушениях в поясничном отделе позвоночника, возможно, связанных с болезнью Шейермана или спондилолистезом либо с поражением подвздошно-крестцового сочленения, с так называемой псевдокорешковой иррадиацией.
Болевые ощущения в правом либо левом боку, локализующиеся в подвздошной области, свидетельствуют о различных патологиях. Если определить их характер и иррадиацию, можно предположить, почему они возникли, и выявить латентное развитие недуга. Следует учитывать, у кого болит этот участок – у мужчины или у женщины.
Анатомические особенности подвздошной зоны
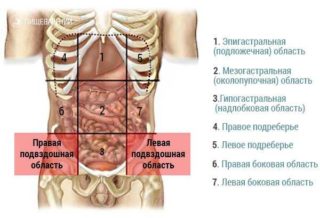
Часть вентрально-латерального отдела лежит меж крайними снизу ребрами и костьми таза.
В подвздошном углублении справа размещены:
- слепой кишечник, перекрытый брюшной тканью;
- аппендикс;
- подвздошный кишечный отрезок.
При среднем наполнении слепой кишечник спереди закрывает петлеобразно расположенная тонкая кишка. Если он раздувается из-за большого количества газов, то заполоняет всю подвздошную чашу.
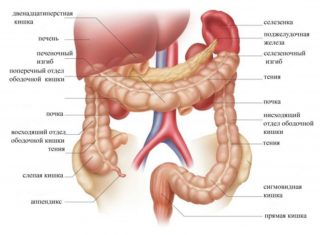
В левой брюшной зоне размещается тощая кишка. S-образная начинается от гребня подвздошной кости и тянется до третьего позвонка. При заполнении мочевого пузыря и прямой кишки сигмовидная передвигается во впадину.
В этом месте также расположена вена, мочевыводящие протоки, сосудистая система яичника, маточная круглая связка, семенной канал, ответвления нервов поясницы.
Патологии всех этих органов способны вызвать боль в близко расположенной зоне с разнообразными дополнительными симптомами.
Синдром схваткообразного характера обычно говорит о спазмах мышц, коликах либо о кишечной непроходимости. Боль, усиливающаяся понемногу, сообщает о присутствии внутренних воспалений.
Самые частые причины болей
Есть недомогания, из-за которых болезненность в подвздошной области проявляется наиболее часто. Причем это не зависит от пола и возраста больного.

Синдром раздраженного кишечного тракта. Часто регистрируемое патологическое отклонение, вследствие которого кишечная мускулатура продолжительный период находится в судорожном состоянии. Больной испытывает мучения от сильных схваток с обоих боков и в центре живота, становится раздражительным, испытывает тревожность. Нарушается моторное функционирование кишечника.
Непроходимость кишечного тракта. Болезненные проявления схваткообразного типа в левой части подвздошной зоны возникают независимо от приема пищи. Зачастую ее сопровождает тяжесть, отрыжка, подташнивание, рвота, раздутость брюшной полости, человек страдает от запоров.
Заражение гельминтами. Клубки гельминтов провоцируют непроходимость. Деятельность находящихся в тонкой кишке глистов способна стать причиной тупой боли с левой стороны брюшного отдела внизу.
Удлинение сигмовидного кишечника. Способно привести к формированию дополнительной кишечной петли и спровоцировать болевые проявления режущего типа. Дополнительной симптоматикой являются отсутствие дефекации и трудности дыхания.
Колит. Если воспаляются стеночные ткани толстого кишечника, живот ноет, возникает его вздутие, понос со слизью, все время хочется посетить туалет. Такая симптоматика продолжается от нескольких суток до месяца и более. Если это неспецифическая язвенная разновидность недуга, колики в левом боку усиливаются после принятия пищи и сопровождаются частыми дефекациями, кровоизлияниями из анального отверстия.
Энтерит. Человек испытывает боль внизу брюшины справа. Начинается диарея, тошнота, выходят непереваренные остатки пищи.
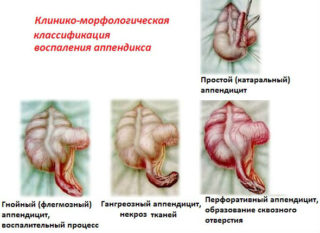
Аппендицит. Болевые синдромы при воспалении аппендикса бывают разнообразного типа и на первой фазе практически не тревожат. Постепенно они нарастают и становятся локальными с концентрацией в правой брюшинной области, нестерпимыми при надавливании. Пульсирующие приступы сопровождает подташнивание, рост температуры.
Раковые болезни кишечника. Болезненные проявления в нижней части живота при подобном заболевании обычно довольно слабые. Новообразования препятствуют движению экскрементов, что ведет к устойчивым задержкам дефекации и вздутию брюшинного отдела. После выхода экскрементных пробок и газов боли на некоторое время отступают.
Уролитиаз и опущение мочевого протока. Сообщают о себе болевыми проявлениями в этой зоне. Часто острые боли, похожие на почечные колики, указывают на закупоривание мочевых каналов камнем либо дисфункции отведения мочи.
Цистит. Помимо болевых ощущений больной страдает от постоянных безрезультатных попыток освободить пузырь, жжения и рези, если это все-таки удается. Если же неприятные чувства увеличились по интенсивности, распространились в подреберье сзади, вероятно воспаление перешло на почки и вызвало пиелонефрит.
Холецистит и желчнокаменная болезнь. При обострении провоцируют появление жгучей боли с правого бока, особенно на вдохе, при распрямлении тела, ходьбе.
Варикоз. Развитие патологии возможно в зоне живота. Несостоятельность венозных сосудов в области малого таза зачастую появляется у тех, кому по работе приходится долго стоять. Для болезни характерны ноющие болевые ощущения в ногах и области брюшины, особенно в ночное время.
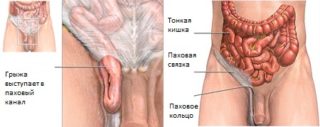
Паховая либо бедренная грыжа. Ноющие болевые проявления способны проявляться в левой и в правой зоне брюшины снизу – в зависимости от места локализации проблемного участка.
Остеохондроз. Провоцирует ноющие боли в направлении пораженного нервного волокна, которые отдают в подвздошный район и в тазобедренное сочленение.
Порой болевые ощущения бывают спровоцированы не патологическими отклонениями и недомоганиями, а излишними физическими нагрузками и моральным утомлением. В первом варианте мышечные структуры натягиваются, появляется жжение, покалывание. При нервных стрессах болевые проявления возникают с боковых сторон брюшины и посередине.
Болевой синдром у женщин
Представительниц прекрасного пола часто мучают болевые проявления в правом либо левом боку. Обычно их возникновение провоцируют недуги из области гинекологии.
Нарушения менструального цикла на фоне гормональных сбоев. Болезненные ощущения могут появляться на любом этапе цикла. Нередко им сопутствуют дисфункциональные маточные кровоизлияния. При подобных отклонениях женщины жалуются на боли острого, приступообразного либо ноющего типа в подвздошной зоне и в самых нижних брюшных отделах.
Бактериальные и вирусные инфекции. При воспалительном процессе в яичниках либо придатках боль локализуется с правой либо левой стороны. Это связано поражением одного из парных органов. Синхронное воспаление обоих яичников и придатков провоцирует появление неприятных чувств сразу с двух сторон. При обострении болезненные ощущения проявлены крайне сильно, им сопутствуют озноб, лихорадочное состояние, головные боли, нестандартные выделения. Хронические недуги воспалительного характера вызывают ноющую боль и чувство распирания в подвздошной зоне.
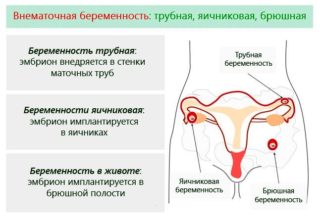
Внематочная беременность. Боль способна возникнуть как справа, так и слева – в зависимости от местоположения неправильно закрепившегося плодного яйца. Вначале она почти не доставляет дискомфорта, но с развитием болезни усиливается. Состояние опасно внутренним и наружным кровотечением, при стремительном развитии возможен смертельный исход.
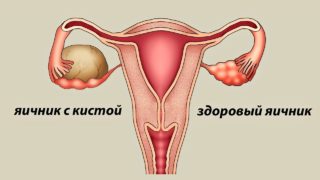
Киста яичников. В зависимости от расположения образования болеть будет с одной из сторон. Пациентке при этом кажется, что в боку колет или давит. Если кистозное образование вызывает резкую мучительную боль, возможно перекручивание его ножки. Подобное состояние требует незамедлительного оперативного вмешательства.
Новообразования внутренних репродуктивных органов. По причине опухолей болезненные ощущения в подвздошной зоне возникают нечасто. Обычно от неострых болевых проявлений страдают женщины после наступления менопаузы.
Овуляция. Иногда этот естественный процесс сопровождают болевые проявления резкого типа внизу брюшины, отражающаяся в подреберной зоне. Предсказать, что она вызвана именно выходом яйцеклетки из фолликула несложно – дискомфорт повторяется каждый месяц в середине менструального цикла. Специфическая терапия в данной ситуации не требуется, достаточно таблетки спазмолитика.
Болевое проявление в подвздошной зоне во время ожидания ребенка зачастую не относятся к патологическим отклонениям. Чем он может быть вызван:
- быстро разрастающейся маткой;
- избыточной энергичностью крохи на поздних сроках беременности;
- проблемами с пищеварением.
Боль в левой подвздошной области у женщин в положении зачастую вызывается запорами, возникающими из-за давления на пищевод и сменой рациона. Справиться с дискомфортом можно без приема фармпрепаратов, на поздних сроках не рекомендованных. Необходимо сбалансировать рацион и нормализовать режим дня. Если это не помогает, врач порекомендует энтеросорбенты, которые не навредят здоровью плода.
Болезненные ощущения у мужчин
Представителей сильного пола боль в подвздошной области мучает нечасто. Однако существуют заболевания, которые способны ее вызвать.

Везикулит. Недуг воспалительного характера, захватывающий семенные пузырьки. Болевой синдром при этом не концентрируется лишь в подреберной зоне или внизу живота, но захватывает позвоночник, иррадиирует в спину, ноги.
Простатит. Заболевание любого типа способно привести к отраженным болям внизу живота, промежности, мошонке, почечной области. Дополнительно больной страдает от иных неприятных симптомов – ему трудно помочиться, появляются проблемы с эрекцией, на этом форе развивается нервозность и тревожность.
Опухоли предстательной железы, в том числе и злокачественные. Боль в правой подвздошной области у мужчин могут вызвать новообразования. Концентрация зависит от месторасположения опухоли. Мужчина чувствует, что в боку тянет, колет, идет отдача боли в низ живота. Дополнительным симптомом являются проблемы с мочеиспусканием.
Тревожные признаки
- мучительные болезненные ощущения, не проходящие более трех часов и не унимаемые анальгетическими препаратами;
- серьезные механические повреждения тканей и органов;
- болезненность по всей области брюшины при нажатии;
- возникновение рвоты, сильного поноса, головокружения;
- неожиданный скачок температуры;
- потеря координации движений, помутнение сознания, обморок;
- побледнение или иное изменение оттенка кожи;
- тахикардия;
- понижение давления.
Все эти признаки свидетельствуют о необходимости срочной медицинской помощи, а в некоторых случаях, даже операции. Если подобная симптоматика сочетается с болевым синдромом над паховой складкой или подреберье, следует вызывать скорую помощь.
Перитонит и другие воспалительные процессы, а также внематочная беременность без срочного лечения способны привести к летальному исходу.
Что предпринять до приезда врачей

При интенсивных болевых ощущениях врачи советуют отказаться от приема обезболивающих фармпрепаратов – потерпеть до приезда скорой помощи. Воздействие лекарства способно затруднить диагностические мероприятия, изменить клиническую картину недуга.
Нельзя прикладывать к больному участку грелку или лед, делать компрессы, если фактор, спровоцировавший недомогание, неизвестен. Подобные процедуры могут привести к ухудшению самочувствия, ускорить развитие воспаления.
Человека с острой болью следует уложить в постель и обеспечить покой. На крайний случай дать спазмолитик, но обязательно сообщить об этом врачу.
Если человек без сознания, но есть тошнота или рвота – лучше уложить на живот, повернув голову на бок. Это позволит свободно дышать и не захлебнуться рвотными массами.
Патологии брюшной полости, вызывающие боль, могут быть смертельно опасными. Игнорировать дискомфорт нельзя, обязательно требуется выяснение предпосылок неприятных ощущений.
Диагностические мероприятия
Если болит живот справа или слева, первичную помощь окажет участковый терапевт. При необходимости он направит на консультацию к узкому специалисту, практикующему в сфере:
- проктологии;
- урологии;
- гинекологии;
- травматологии;
- хирургии;
- гастроэнтерологии.
После того как доктор исследует анамнез и проанализирует симптомы недомогания, он направит на лабораторные анализы и аппаратную диагностику: кишечную ректороманоскопию либо колоноскопию, исследование ультразвуком брюшной полости и тазовых органов, фиброгастроскопию. Возможна эндоскопия с биопсией, диагностическая лапароскопия.
Даже легкие дискомфортные ощущения в подвздошной зоне бывают тревожным сигналом скрытой патологии. Не стоит оставлять их без внимания. При возникновении болевого синдрома и сопутствующих дисфункций нужно пройти медобследование.
Читайте также:


