Боль в спине от гипса
Как правило, когда неожиданно начинает болеть спина, человек теряется, и не знает куда бросаться. Начинает горстями пить таблетки, часто не задумываясь, что может нажить еще больше проблем. Невролог, к.м.н. Павел Бранд собрал самые популярные вопросы и самые частые заблуждения о боли в спине.
1. У меня остеохондроз, от этого спина и болит!
Это не совсем так. Остеохондроз - гораздо более широкое понятие, чем поражение позвоночника. Применение этого термина к болям в спине не очень корректно, поскольку не отражает истинную причину возникновения боли. Из-за неправильной интерпретации термина возникают сложности с постановкой правильного диагноза, а соответственно, с назначением правильного лечения. Нигде в мире этот термин не используется для обозначения болей в спине.
2. Что там диагностировать, когда и так понятно, что у меня грыжа межпозвонкового диска!
А вот и нет! Грыжа сама по себе очень редко является причиной боли. Больше того, практически у каждого человека старше 25 лет можно обнаружить грыжу, которая существует совершенно бессимптомно. Даже если грыжа большая, совсем не факт, что боли в спине именно из-за нее . Также грыжи могут увеличиваться/уменьшаться с течением времени без каких-либо вмешательств извне.
3. Поболит и само пройдет, нечего на врачей время терять.
Отчасти это верно. По статистике, до 90% болей в спине проходит без всякого лечения в течение месяца. С другой стороны, среди причин болей в спине есть несколько крайне неприятных и даже жизнеугрожающих, которые необходимо исключить, чтобы жить спокойно.
4. Перед тем, как идти к врачу нужно сделать МРТ/КТ/рентген, чтобы доктору было с чем работать.
Это не так. Для выполнения любого обследования существуют четкие показания, которые должен выставить врач. Самостоятельное выполнение обследований приводит к случайным находкам (например, бессимптомным грыжам или гемангиомам позвонков), которые не влияют на течение заболевания, но вызывают беспокойство у пациента и желание "полечить снимки" у врача. Иногда ненужные обследования даже приводят к ненужным операциям.
5. Врач посмотрел и назначил таблетки, а я почитал и решил, что пить их не буду! Слишком много побочных эффектов. Не такая уж и сильная боль, потерплю.
Терпеть боль плохо. Наш мозг не даром сигнализирует об опасности, посылая болевой сигнал. Если боль игнорировать, то она может стать хронической. Хроническая боль - это уже отдельное заболевание, которое очень плохо поддаётся лечению. Вероятность же побочных эффектов от короткого курса (7-10 дней) обезболивающих препаратов очень мала.
6. Я полежу 3-4 дня и все само пройдёт.
Это очень плохая идея. При болях в спине необходимо сохранять максимально возможную активность. Стараться как можно меньше лежать и сидеть. Это способствует скорейшему выздоровлению.
7. А сделаю-ка я вытяжение позвоночника и никаких таблеток.
Вытяжение позвоночника при болях в спине категорически запрещено! Особенно с использованием всяких вытягивающих столов и приборов!
8. Врач назначил мануальную терапию и физиотерапевтическое лечение. Обойдусь без таблеток.
Теоретически такое возможно. Мануальная терапия достаточно эффективна при болях в спине. Однако здесь есть небольшой нюанс. Слишком многое зависит от самого мануального терапевта и его методик. Далеко не всем становится легче после мануальной терапии, более того, у некоторых пациентов мануальная терапия приводит к ухудшению состояния!
Что касается физиотерапии (ФТЛ), то доказанных эффектов у данного способа лечения нет. Однако в комбинации с лекарственной терапией ФТЛ может приносить дополнительное облегчение, за счет сохранения активности (на физиотерапию нужно ходить) и отвлекающего действия процедур (воздействие на психогенный компонент болевого синдрома).
9. Мне всегда помогали блокады, и сейчас помогут.
Блокады бывают разные. Большинство неврологов в нашей стране используют блокады в качестве дополнения к лекарственной терапии. Препараты вводятся без визуального контроля в мышцу или в область фасеточного (межпозвонкового) сустава. В некоторых случаях такие блокады действительно быстро снимают болевой синдром, однако при изолированном применении эффект от таких блокад нестоек.
При подтверждённом поражении корешка спинномозгового нерва блокада должна проводиться под рентген/КТ-контролем, для обеспечения доставки лекарственного препарата непосредственно к источнику боли, что не отменяет базовой лекарственной терапии.
10. Вызову скорую, пусть везут в больницу. Там разберутся.
Боль в спине в подавляющем большинстве случаев не является показанием к госпитализации. Более того, нахождение в стационаре, зачастую, приводит к более длительному периоду восстановления, за счет снижения физической активности. Также, в стационаре принято вводить инъекционно все те же препараты, что можно принимать дома в таблетках, что дополнительно ведёт к возможным осложнениям, которых можно было бы избежать при амбулаторном лечении. В настоящее время инъекционные формы препаратов при болях в спине не имеют существенных преимуществ перед таблетированными, а риск осложнений у уколов несравнимо выше, чем у таблеток.
11. Пойду сделаю операцию и забуду про боль в спине навсегда
Операция действительно помогает быстро избавится от боли, особенно современные малоинвазивные методики. К сожалению, эффект от оперативного лечения далеко не всегда держится так долго, как хотелось бы. Зачастую, возникают рецидивы, для купирования которых необходимы повторные операции. Любые операции несут риск осложнений, как самого вмешательства, так и анестезии. Одним из самых грозных осложнений является так называемы Синдром Неудачно Оперированного Позвоночника, который очень трудно поддается лечению. Хирургическое лечение боли в спине должно выполняться по строгим показаниям, например, длительные (более 6-8 недель) боли, не проходящие на фоне правильного (!) консервативного лечения, резкое нарастание неврологической симптоматики на фоне боли в спине отдающей в ногу (слабость в стопе, слабость в двух ногах одновременно), нарушение функций тазовых органов (недержание мочи).
ВАЖНО
Отчего же на самом деле болит спина?
Есть несколько причин боли в спине.
1. Виноваты суставы, связки, мышцы
Подавляющее большинство (до 95%) болей в спине являются первичными или неспецифическими. То есть их причина связана непосредственно с позвоночником, его суставами, связками и мышцами. Эти боли относительно безопасны и неплохо поддаются лечению, более того, они практически всегда полностью проходят без всякого лечения в течение месяца. Смысл лечения сводится к ускорению выздоровления.
2. Поражены нервы
Около 3-4% болей в спине связаны с поражением корешка спинномозгового нерва. Именно эти боли раньше назывались радикулитом, а сейчас радикулопатией. Корешок обычно сдавливается межпозвонковой грыжей, однако данное состояние далеко не всегда требует хирургического лечения, ведь грыжи могут самостоятельно уменьшаться с течением времени, да и давление, зачастую, оказывает не сама грыжа, а отечная связка, поврежденная ей. Отек спадает и болевой синдром проходит.
3. Травмы и воспалительные заболевания
Самые неприятные причины болей в спине случаются относительно редко, всего 1-2% случаев. Однако именно эти причины наиболее опасны и требуют немедленного обращения к специалистам, проведения комплексного обследования и своевременного лечения. К таким причинам, например, относятся травмы и воспалительные заболевания позвоночника, онкологические процессы, заболевания сердечно-сосудистой системы или желудочно-кишечного тракта, при которых болевой синдром может переходить в спину, эндокринная патология.
КОГДА СРОЧНО НУЖЕН ВРАЧ
+ Если у вас появилась боль в спине, которая сопровождается подъемом температуры или резким снижением веса;
+ вам меньше 15 или больше 50 лет;
+ у вас недавно была травма позвоночника или онкологическое заболевание;
+ появились выраженные неврологические нарушения или нарушения функций тазовых органов;
+ вы длительно принимали кортикостероиды или инъекционные наркотики;
+ у вас диагностирован ВИЧ или туберкулез;
+ боль сохраняется в покое и в ночное время;
+ болевой синдром не уменьшается на фоне лечения или нарастает в течение месяца;
+ боль усиливается при кашле или натуживании.
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
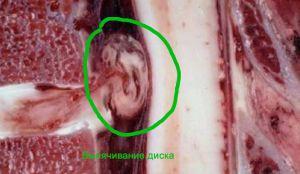
Симптомы боли при грыжах
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.

Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.

Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.

Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
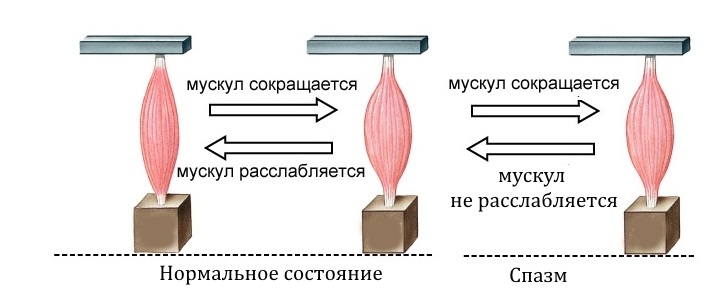
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
Лечение перелома костей верхней конечности осуществляется путем применения неподвижных повязок. Гипсовая повязка широко используется в ортопедотравматологической практике и успешно конкурирует и сочетается с другими современными методами лечения.
Гипс – это минерал, который распространен в природе. Для использования в медицинских целях гипс дробят в порошок, а затем подвергают обжигу с целью удаления воды из молекулы. В результате такой обработки получается мелкодисперсный порошок белого цвета без специфического запаха. Если гипс соединить с водой, то он превращается в кашицеобразную массу, а через 5-10 минут приобретает плотность камня. Благодаря своим физико-химическим свойствам гипс получил широкое распространение в медицине.
Торакобрахиальная повязка
В стационаре при переломах плечевой кости чаще всего применяют торакоброхиальную повязку. Она накладывается в положении больного сидя или стоя. Если повязка накладывается после оперативной фиксации отломков, то больной находится в положении лежа.
Перед тем как наложить повязку, пострадавшему производят общее и местное обезболивание.
Для иммобилизации плеча в положении лежа необходимо подготовить ортопедический стол или специальную подставку для головы больного и деревянную рейку. Поврежденную руку больного аккуратно сгибают в плечевом суставе до угла 45 градусов и поворачивают немного кнаружи до угла 30-45 градусов. При переломах в верхней трети плеча угол отведения плеча от туловища примерно 90 градусов. Предплечье пострадавшего сгибают в локтевом суставе до прямого угла и устанавливают кисть в положении легкого тыльного сгибания под углом 160 градусов и отведения в сторону локтя под углом 160-170 градусов.
Для приготовления повязки врачу необходимо:
- Широкие гипсовые бинты (18-24 см) в количестве 10 штук;
- Средние бинты (8-12 см) в количестве 5 штук;
- Гипсовая четырехслойная лонгета (шириной 12-14 см);
- Две деревянные палки.
Повязку больному можно накладывать с помощью трех помощников. Один человек удерживает руку больного в правильном положении, два человека гипсуют, а один занимается замачиванием бинтов.
Повязку желательно делать с подкладкой из ваты. Можно сделать сплошную подкладку из ваты на протяжении всей длины гипсовой повязки, а можно подложить только под определенные участки тела человека: на предплечья, а также на плечевой локтевой и лучезапястный суставы.
Вначале врач должен приготовить гипсовый корсет. Для этого необходимо поверх ватно-марлевой прокладки раскатать гипсовый бинт до лонного сочленения. Первые два тура бинта делают циркулярно, а затем по спирали. Необходимым условием наложения повязки является то, чтобы один тур прикрывал половину предыдущего. Гипсовые туры должны подниматься до подмышечной области пациента, создавая постепенно корсет по всему туловищу. Через каждое надплечье перекидывают отрезок бинта, затем концы его пригипсовывают к корсету. После того как был наложен первый слой, необходимо сразу же наложить второй, после чего врач моделирует повязку. Необходимо наложить еще 3-4 слоя и опять произвести моделирование повязки.
Когда корсет на туловище больного изготовлен, с помощью ножниц и ножей необходимо подравнять края. Это делается для того, чтобы повязка не мешала ходить и сидеть. Больной должен подвигать здоровой рукой и сказать врачу, мешает ли ему повязка совершать движения. В верхней части гипсового корсета врач делает глубокий разрез протяженностью до рукоятки грудины.
После этого замачивают и разглаживают лонгету из гипса, которая предназначена для поврежденной руки. Лонгету необходимо уложить так, чтобы она легла посередине подмышечной линии на корсет. Она идет от лопатки здоровой стороны на больное плечо по заднебоковой поверхности, затем по задней поверхности предплечья, тылу кисти до головок пястных костей.
Для моделирования в области локтевого сустава лонгету частично подрезают с двух сторон. Следующую лонгету помещают непосредственно на предыдущую, от лопатки больной стороны по передней поверхности плечевого сустава, плеча и предплечья до головок пястных костей. Врач должен ее частично подрезать с двух сторон в области локтевого сустава. Эти лонгеты необходимо укрепить 2 широкими и 2 средними бинтами.
Дополнительно гипсовыми лонгетами укрепляют область плечевого сустава. Затем края повязки аккуратно обрезают так, чтобы она не мешала пациенту садиться и не ограничивала объем активных движений здоровой рукой. Для обеспечения более надежного отведения между подвздошным гребнем и локтевым суставом помещают деревянную палку, укрепленную гипсовым бинтом. Во время наложения повязки ее моделируют в области ключицы, между лопатками, в локтевом суставе.
Наиболее частые ошибки при применении гипсовой повязки:
- Врачом была наложена слишком короткая гипсовая повязка, которая не обеспечивает фиксацию костных отломков;
- Произведено плохое моделирование гипсовой повязки;
- Пациент жалуется врачу, что повязка очень тесная;
- Врач преждевременно заменил повязку;
- У пострадавшего не производился рентгеновский контроль после наложения повязки.
Осложнения при применении гипсовых повязок
- Сдавление верхней конечности;
- Пролежни;
- Потертости и пузыри;
- Аллергическая реакция на гипс.
Основной причиной сдавления руки гипсовой повязкой является увеличение объема верхней конечности вследствие отека мягких тканей.
Отек, как правило, сопровождает все повреждения и является следствием местных воспалительных реакций. Вероятность сдавления верхней конечности у пострадавшего возрастает в том случае, если иммобилизация сломанной кости производилась циркулярной гипсовой повязкой в остром периоде.
Для того чтобы контролировать состояние кровообращения в поврежденной руке при наложении гипса, пальцы должны быть открытыми, подвижными, розовыми и теплыми на ощупь.
Если гипс пережимает кровеносные сосуды и нервы, то у больного появляются боли в области перелома кости или по всей верхней конечности, пальцы становятся отечными и синюшными, нарушается их чувствительность и подвижность.
При появлении этих признаков сдавления руки у пострадавшего врач должен немедленно удалить гипсовую повязку. В том случае если у больного верхняя конечность фиксирована циркулярной гипсовой повязкой, ее необходимо аккуратно разрезать ножницами и щипцами развести края в разные стороны.
При иммобилизации травмированной руки лонгетной повязкой врач должен рассечь мягкие бинты специальными щипцами или руками развести края лонгеты. После таких манипуляций признаки нарушения кровообращения и иннервации в руке быстро исчезают.
Если вовремя не разрезать повязку, то это может привести к необратимым последствиям:
- Контрактура Фолькмана;
- Потеря функции кисти;
- Омертвление верхней конечности и ее последующая ампутация.
Если у пострадавшего ограниченный участок верхней конечности подвергается постоянному давлению гипсовой повязкой, то нарушается местное кровообращение и возникает пролежень.
Почему возникают пролежни от гипсовой повязки?
- Длительное сдавление руки может привести к некрозу и нагноению кожи и мягких тканей;
- На руке все костные и сухожильные выступы должны быть хорошо забинтованы;
- Врач должен быть предельно осторожен, накладывая гипсовые повязки пострадавшим без сознания или с нарушениями чувствительности кожи;
- При наложении повязки врач должен избегать сдавления ее пальцами в процессе затвердения;
- Причиной местного давления на ткани поврежденной руки могут быть различные неровности на внутренней поверхности гипсовой повязки;
- Местные расстройства кровообращения в руке могут явиться следствием попадания под повязку крошек гипса, а в некоторых случаях давление на ткани может оказывать свалявшийся комок ватной прокладки.
- У больного возникают боли в руке, чувство неудобства;
- Пациент жалуется на онемение руки на ограниченном участке;
- С течением времени вышеперечисленные симптомы усиливаются и на поверхности повязки может появиться пятно бурого цвета;
- У некоторых пациентов от повязки исходит гнилостный запах.
Гипсовая повязка должна на всем своем протяжении плотно прилегать к верхней конечности. Если это условие не соблюдать, то на небольших участках повязка будет перемещаться и на этом месте будут образовываться пузыри. Они внутри, как правило, содержат серозную жидкость, иногда в ней появляется геморрагическая примесь.
Если врач вовремя не обнаружил пузыри на коже поврежденной руки, они вскрываются и содержимое выливается под гипсовую повязку. Пациенты часто жалуются травматологу на ощущение мокнутия под повязкой.
При предъявлении жалоб пациента на подвижность верхней конечности под гипсовой повязкой травматолог должен произвести ревизию кожных покровов. После этого он дополнительно укрепляет лонгетную повязку мягкими бинтами, а если у больного на руке находится циркулярная повязка, ее следует заменить.
Аллергия на гипс проявляется у пострадавших очень редко.
- Зуд кожи под гипсовой повязкой;
- Покраснение кожи;
- Экземоподобный дерматит на коже под повязкой.
Врач перед наложением гипса должен спросить у больного о наличии аллергической реакции на гипс или на мел, если она имеется, то пациенту накладывают гипс поверх трикотажного трубчатого бинта.
Профилактика осложнений при применении гипсовых повязок
- Тщательное соблюдение методик наложения гипса;
- Постоянный контроль со стороны медицинского персонала;
- Внимательное отношение врача к жалобам больного;
- Соблюдение правил ухода за гипсовой повязкой.
- После наложения гипсовой повязки она не должна быть сломана, поэтому больного аккуратно перекладывают на жесткую поверхность;
- Верхней конечности придают возвышенное положение. Если больной находится в постели, под руку следует положить небольшую подушечку (чтобы повязка не сломалась и не развился отек тканей);
- Врач должен обеспечить больному условия для постепенного высыхания повязки;
- Если у больного появляются первые признаки сдавления кровеносных сосудов и нервов, а также пролежней, повязку необходимо рассечь по средней линии на тыльной поверхности предплечья.
Проблемы, возникающие после снятия гипса
Срастание костей верхней конечности после перелома очень часто зависит от вида и сложности перелома. У некоторых пострадавших перелом кости может быть достаточно сложным и сопровождаться разрывом связок и мышц, потребовать проведения оперативного вмешательства. Самый простой перелом руки без смещения костных отломков обычно срастается через месяц.
Однако не все пациенты сразу после снятия гипса могут хорошо владеть рукой, как правило, для этого потребуется определенно время и программа реабилитации, ведь самое важное в восстановительном периоде – это активная разработка, чтобы у больного поврежденная рука не осталась неподвижной.
Период реабилитации после перелома руки может занять длительное время, все зависит от желания и усилий человека.
После снятия гипса рука может полностью восстановить свои физиологические функции через 1-6 месяцев. У детей процесс срастания костей протекает гораздо быстрее, чем у взрослых. У пациентов пожилого возраста и у женщин в постклимактерическом периоде процесс образования костной мозоли замедлен, им, как правило, требуется более длительное время для реабилитации. Врач-травматолог должен перед снятием гипса сделать больному рентгеновский снимок, чтобы убедиться в том, что образовалась хорошая костная мозоль и кость срослась.
После длительной иммобилизации руки гипсовой повязкой у пациента функциональность суставов верхней конечности значительно уменьшается и в итоге возникает отечность мягких тканей и ограничение подвижности руки.
Отек верхней конечности после снятия гипсовой повязки — довольно распространенное явление в травматологии, которое нуждается не только в наблюдении врача, но и в лечении.
- Лечебная физкультура. Пациент должен выполнять регулярные медленные сгибания и разгибания во всех суставах поврежденной руки;
- Физиотерапия. После перелома показано применение УВЧ, аппликаций из парафина, водолечения;
- Магнитотерапия. Применение магнитного поля после переломов хорошо влияет на кровеносную и лимфатическую системы, что приводит к уменьшению выраженности отека руки;
- Электрофорез. При помощи этой методики происходит доставка лекарственных средств непосредственно в ткани поврежденной руки;
- Массаж. Пациенту после перелома для полного снятия отека мягких тканей руки рекомендуется пройти курс массажа.
Препараты, которые применяются для уменьшения отечности мягких тканей после перелома:
У некоторых пациентов очень сильно болит рука после снятия гипса, это обусловлено тем, что она еще полностью не разработана. Если болевой синдром сильно выражен, то врач-травматолог назначает больному коротким курсом нестероидные противовоспалительные препараты или ненаркотические анальгетики.
Человек после снятия гипса должен нагружать руку, выполнять лечебную гимнастику, женщинам и мужчинам можно браться за любую работу и не бояться, что опять произойдет перелом.
Очень важно в периоде реабилитации после перелома руки уделить особое внимание кисти. У части больных после снятия гипса кисть отекает и болит. Разработать ее можно выполняя определенный комплекс упражнений, массажем и физиопроцедурами. В первую неделю после снятия гипса можно использовать нестероидные мази для снятия отечности кисти.
Регулярные занятия в бассейне способствуют разработке суставов и восстановлению физиологической функции руки.
В периоде реабилитации больной должен получать полноценное питание, в которое входит ежедневное употребление мяса, молочных и кисломолочных продуктов, сыра, творога, большого количества фруктов и овощей.
Для уменьшения боли в руке и отека кисти после снятия гипса рекомендуется ношение ортопедического ортеза.
Больные приступают к спортивным тренировкам только после разрешения лечащего врача-травматолога, но не ранее чем через три месяца после травмы.
Читайте также:


