Боль в спине медси
Грыжа позвоночника – серьезное заболевание, часто приводящее к инвалидизации пациента. От выбора тактики лечения зависит качество его жизни и дальнейшая судьба. Поэтому обращение к грамотному квалифицированному специалисту – первый шаг на пути к собственному здоровью.
В Центре боли Клинико-диагностического центра МЕДСИ на Красной Пресне работает мультидисциплинарная команда специалистов, занимающихся диагностикой, лечением и реабилитацией пациентов с грыжами межпозвонковых дисков.
В диагностике применяются все современные нейровизуализационные методики (МРТ, КТ, функциональная рентгенография), стимуляционная и игольчатая электронейромиография.
Для безоперационного лечения используется ряд малоинвазивных вмешательств под контролем рентген- и УЗИ-навигации, в том числе:
- Селективные эпидуральные стероидные инъекции (метод выбора при корешковых синдромах, вызванных грыжей межпозвонкового диска)
- Радиочастотная деструкция нервов фасеточных суставов (при хронических болевых синдромах)
- Миофасциальные инъекции
В центре боли проводят консультации:
- Врач-нейрохирург M. D. профессор Яковлев А. Е.
- Оперирующие хирурги, сотрудники отделения патологии позвоночника ЦИТО к. м. н. Колбовский Д. А., Переверзев В. С.
Что такое грыжа позвоночника
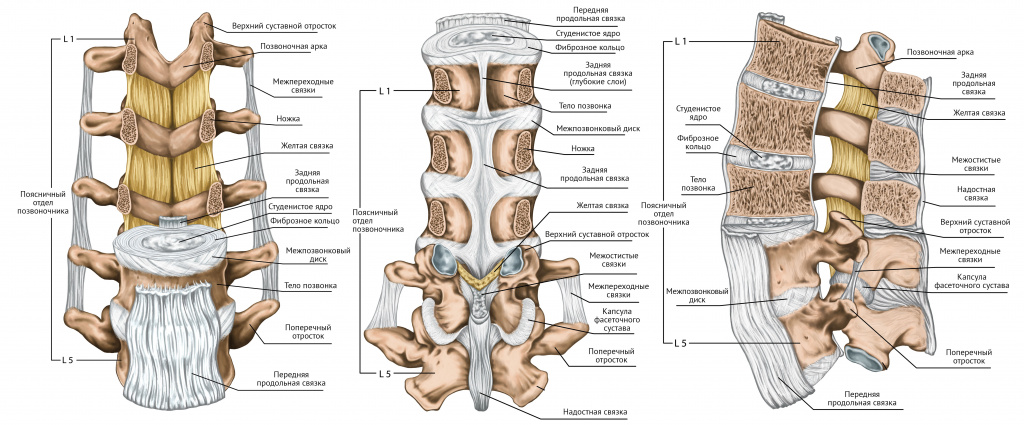
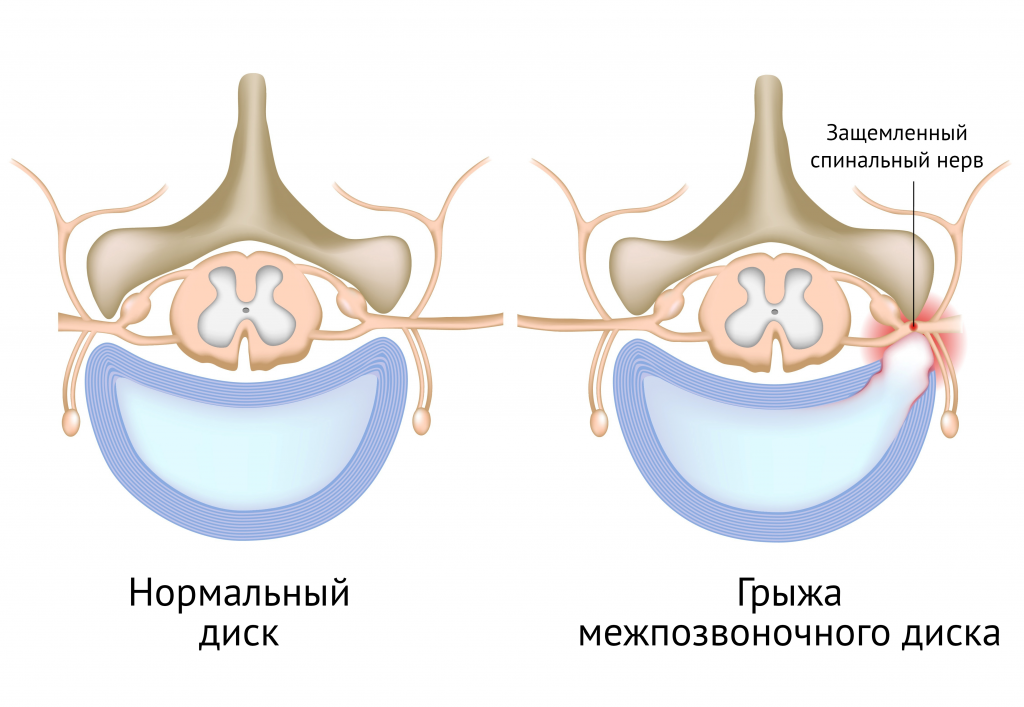
Наш позвоночник – очень прочная, но в то же время хрупкая структура. Подвижность позвонков относительно друг друга, гибкость и амортизация обеспечиваются, в частности, межпозвоночными дисками – своеобразными прокладками между телами позвонков. С возрастом или в результате воздействия травматических факторов диски уплощаются и деформируются. Может произойти также разрыв фиброзного кольца диска, через который частично выходит его пульпозное ядро. Это и называют грыжей позвоночника.
Грыжа межпозвоночного диска давит на корешок нерва, выходящего из спинномозгового канала, что со временем вызывает его воспаление и отек. Именно этим объясняется симптоматика грыжи: выраженный болевой синдром, потеря чувствительности, снижение подвижности.
Грыжа диска – серьезное заболевание, которое требует длительного лечения или даже хирургического вмешательства. Своевременное обращение к врачу и правильный выбор терапии помогут избежать серьезных осложнений и инвалидизации.
Факторы риска возникновения грыжи позвоночника
Основные факторы риска:
- Профессиональная или спортивная деятельность, сопряженная с воздействием вибрации, однообразными движениями в позвоночнике, поднятием тяжестей и пр.
- Сидячий или лежачий образ жизни, отсутствие адекватной нагрузки на позвоночник
- Курение, избыточный вес, наличие сосудистых заболеваний, нарушающих трофику позвоночника
- Возрастное изнашивание дисков
- Перенесенные травмы и хирургические операции на позвоночнике
Симптомы
Проявления грыжи позвоночника достаточно характерны. Грамотный невролог при сборе анамнеза и жалоб сразу сможет заподозрить данный диагноз.
- Боль. Возникновение боли при грыже диска ассоциировано с нагрузкой, порой даже незначительной. Боль может возникать при поворотах и наклонах в определенную сторону, в неудобном положении, при поднятии тяжестей, а также при чихании, кашле, натуживании. При грыже поясничного отдела боль часто распространяется по внешней части ноги, охватывает ягодицы и поясницу. Грыжа грудного отдела характеризуется болью в груди, которую можно спутать со стенокардией. При грыже шейного отдела возможны головные боли и боли в области шеи и плеч
- Нарушение чувствительности: ее увеличение или уменьшение до полного исчезновения
- Нарушение питания той области, за которую отвечает пораженный нерв. Наблюдается отечность, бледность, сухость, иногда даже атрофия мышц конечности
- Нарушение двигательной активности. Часто связано с болевым синдромом. Пациенты не могут до конца распрямить ногу или принимают вынужденное положение
- Головокружение, шум в ушах, повышенное давление – характерные симптомы при грыже шейного отдела позвоночника
Диагностика
Заподозрить наличие грыжи позвоночника врач может во время первичного приема при проведении неврологического осмотра и после сбора жалоб и анамнеза. Подтвердить диагноз, выявить локализацию грыжи, детализировать ее размер и вовлеченность в патологический процесс соседних структур помогут дополнительные аппаратные и инструментальные методы исследования.
- Рентгенография. Позволяет оценить изменения костной ткани
- Миелография. Рентгенологическое исследование с контрастированием спинномозгового канала
- УЗИ. Проводится для исследования спинного мозга
- Люмбальная пункция. Проводится в целях измерения внутричерепного давления и биохимического анализа спинномозговой жидкости
- Электромиография. Позволяет обнаружить нарушения проводимости нервного импульса
- Компьютерная и томография. МРТ считается наиболее точным методом диагностики грыж позвоночника. На снимках с высокой точностью можно определить размер выпячивания, ширину позвоночного канала, степень воспаления
Принципы лечения
Лечение грыжи позвоночника может осуществляться консервативными и хирургическими методами. Перед тем как рекомендовать тот или иной метод терапии врач внимательно изучит результаты диагностических исследований и примет решение, основываясь на выраженности болевого синдрома и степени поражения нерва и спинного мозга.
Основными принципами лечения являются:
- Снятие боли
- Восстановление функций позвоночника
- Реабилитация в целях укрепления позвоночника и профилактики новых приступов
В МЕДСИ применяют следующие методы лечения и физиотерапии: медикаментозная терапия, остеопатия и мануальная терапия, кинезиотерапия и лечебная физкультура, рефлексотерапия, массаж, лазерная, магнитная, ультразвуковая терапия и многое другое.

Клиника Медси – это крупнейшая сеть из 25 медицинских учреждений в городе Москва, где успешно оказывают амбулаторную и стационарную медицинскую помощь широкого профиля, в том числе включая обширную и высокоэффективную программу реабилитации.
Реабилитация при болях в спине – одно из наиболее востребованных направлений в клиниках Медси. Боли в спине могут быть симптомом различных заболеваний, чаще всего дегенеративных заболеваний позвоночника, а также различных миофасциальных синдромов, последствий травм позвоночника, растяжений мышц и связок, фасеточный синдром, патология связок пояснично-крестцового отдела позвоночника и таза, спондилолиз нижнепоясничных позвонков с явлениями нестабильности После прохождения полного курса неврологического и ортопедического лечения таким пациентам для окончательной стабилизации и закрепления результатов терапии, а также предупреждения ухудшения состояния и прогрессирования имеющейся патологии рекомендуется прохождение реабилитационного курса. Программа реабилитации при болях в спине в клинке Медси может включать в себя различные физиотерапевтические процедуры, лечебный и восстановительный массаж, мануальную терапию, комплекс лечебной физкультуры, занятия на декомпрессионных тренажерах, кинезиотерапию, стретчинг, локальная криотерапия, амплипульстерапия, детензортерапия и т.д.
Боли в спине сегодня одна из наиболее частых жалоб пациентов, с который они обращаются за медицинской помощью. Специалисты клиник Медси имеют обширный опыт диагностики причин болей в спине. Для этого центры оснащены современным высококлассным оборудованием, в том числе новейшими сканерами для магнитно-резонансной томографии, с помощью которой врач может найти причину болей в спине в виде дегенеративных заболеваний межпозвонковых дисков (грыжи и протрузии), переломов тел позвонков, спинального стеноза. Опытные неврологи и нейрохирурги в клинике Медси с высокой точностью поставят диагноз и назначат соответствующее лечение. Специалисты имеют высокую квалификацию, регулярно проходят стажировки в крупнейших медицинских центрах страны и зарубежья, где перенимают передовой опыт диагностики и лечения заболеваний позвоночника и другой патологии, сопровождающейся болями в спине.
Нейрохирурги владеют большим арсеналом современных хирургических методов лечения дегенеративных заболеваний позвоночника. Также, неврологи клинки Медси используют в своей практике только проверенные и основанные на доказательной базе методы медикаментозного лечения болей в спине у таких пациентов.
Реабилитация – важнейший этап лечения у пациентов с дегенеративными заболеваниями позвоночника. Без реабилитации эффективность проведенного нейрохирургического и неврологического лечения у подобных пациентов будет ниже, а срок восстановления к прежней физической активности гораздо дольше. Реабилитация помогает полностью устранить болевой синдром, а также предупредить его рецидивы, способствует укреплению и восстановлению мышц спины, что имеет существенное значение при заболеваниях позвоночника. Кроме того, применяющиеся физиотерапевтические методы реабилитации в клинике Медси улучшают психологическое состояние пациентов с хроническим болями в спине. Большую роль в устранении болей в спине и восстановлении мышц и связок позвоночника играет массаж и мануальная терапия. Профессиональные навыки массажистов клиник Медси – вне всяких сомнений. Здесь работают лучшие специалисты этой области реабилиталогии.
Одним из важных аспектов необходимости проведения реабилитационных мероприятий у пациентов с болями в спине является негативное влияние патологических процессов в позвоночнике не только на мышцы спины, а также рук и ног, но даже на внутренние органы. К примеру, болевой синдром в шейном отделе позвоночника может способствовать появлению мигренозных болей, головокружений и нарушений зрения. Боли в грудном отделе позвоночника могут стать причиной нарушений работы сердца и дыхательной системы, а поясничные боли ведут к нарушению функций почек, органов ЖКТ, а также могут влиять на потенцию.
Вот почему для пациентов с болевым синдромом в спине, а особенно с уже имеющимися хроническим дегенеративными заболеваниями позвоночника и после перенесенных травм спины (переломов позвонков, растяжений мышц и связок, ушибов и т.д.) важно не только лечение у нейрохирурга или невролога, но и полноценный комплексный курс реабилитации, который лучше всего проводить в клинике, где большой опыт врачей и имеющееся современное реабилитационное оборудование от европейских производителей позволяет получить максимальный эффект в кратчайшие сроки.
Хотите восстановить здоровье после операции, травмы, заболевания? Быстрее вернуться в семью и на работу? Пациенты, перенесшие инсульт мозга, острый инфаркт миокарда, операции на сосудах сердца, позвоночнике, крупных суставах, травмы, а также страдающие деформирующими артрозами, артропатиями, дорсопатиями и другими заболеваниями позвоночника, гипертонической и ишемической болезнью сердца, имеют возможность получить абсолютно бесплатно комплексное реабилитационное лечение в условиях круглосуточного стационарного реабилитационного отделения санатория Медси Отрадное.
Санаторий МЕДСИ Отрадное участвует в реализации территориальной программы обязательного медицинского страхования (ОМС) Московской области и проводит стационарную медицинскую реабилитацию пациентов в возрасте от 18 до 70 лет, зарегистрированных по месту жительства в Московской области и имеющих полис ОМС Московской области.

По программе ОМС в санатории бесплатно проводится стационарная медицинская реабилитация пациентов с болезнями нервной системы, опорно-двигательного аппарата, системы кровообращения и органов дыхания:
- компрессионные переломы тел позвонков стабильные без нарушения целостности спинного мозга и его корешков;
- состояние после декомпрессионных нейрохирургических операций на позвоночнике;
- состояние после эндопротезирования тазобедренных, коленных суставов;
- дорсопатии (вертеброгенного и дискогенного характера) с длительно некупирующимся болевым синдромом в условиях амбулаторного лечения;
- последствия черепно-мозговой травмы;
- последствия поражения черепно-мозговых нервов и периферических нервных стволов;
- плексопатии, радикулопатии, полинейропатии, ограничивающие трудоспособность;
- последствия перенесенного мозгового инсульта;
- полиартроз, ревматоидный артрит;
- ишемическая болезнь сердца, стенокардия напряжения, постинфарктный кардиосклероз;
- состояние после баллонной ангиопластики и стентирования коронарных сосудов;
- гипертоническая болезнь;
- хроническая обструктивная болезнь легких;
- бронхиальная астма.
Санаторий Отрадное входит в Группу компаний МЕДСИ – крупнейшую в стране федеральную частную сеть лечебно-профилактических учреждений, предоставляющую полный комплекс услуг по профилактике, диагностике, лечению и реабилитации пациентов. МЕДСИ формирует ответственное отношение россиян к собственному здоровью.
Медицинская помощь по программе ОМС оказывается в рамках плановой госпитализации пациентов в реабилитационные отделения санатория. В реабилитационном отделении индивидуально для каждого больного разрабатывается программа медицинской реабилитации.
В программу входят:
- консультации врачей разных специальностей,
- групповые и индивидуальные занятия лечебной физкультурой,
- терренкур,
- лечебный массаж,
- физиотерапевтические воздействия синусоидальными модулированными токами,
- дарсонвализация,
- ДМВ-терапия, УВЧ-терапия, КВЧ-терапия, магнитотерапия, лазеротерапия, КУФ, ультразвуковая терапия,
- миостимуляция,
- лечебные ванны (сухие углекислые, вихревые ручные, вихревые ножные), оксигенотерапия
- и другие процедуры.
Сроки реабилитации по реализации Московской областной программы ОМС составляет в среднем 14 - 21 дней в зависимости от заболевания.
Комплекс лечебных процедур назначается лечащим врачом по основному заболеванию в соответствии с утвержденными схемами ведения пациентов при отсутствии противопоказаний, с учетом индивидуальных физиологических особенностей организма пациента.
Другие статьи о Санатории медицинской корпорации МЕДСИ
| Услуга | Цена, руб. |
|---|---|
| Бэк-Лайф терапия | 500 |
| Лечение болевых синдромов позвоночника | 2000 |
| Оказание неотложной медикаментозной помощи при болевом синдроме | 1000 |
Боль в спине — частый симптом множества заболеваний, в основном опорно-двигательного аппарата. Это признак поражения костных структур, межпозвоночных дисков, связочного аппарата, спинного мозга, органов малого таза, брюшной полости, нервов, мышц, кожи. При перечисленных патологиях боль локализуется в нижней части спины.
Если болезненные ощущения отмечаются в верхней части спины, это повод заподозрить заболевания аорты, наличие онкологических новообразований в грудной клетке, воспалительное поражение позвоночника.
Симптом возникает при повреждении связочного аппарата, суставов позвоночника после подъема тяжестей, резких поворотов, вследствие длительного сидения при искривленном позвоночнике (сколиоз). Также часто причиной боли становится межпозвоночная грыжа. К заболеваниям и патологическим состояниям, которые проявляются болевым синдромом в спине, относятся:
- остеохондроз;
- травматическое повреждение (растяжение, надрыв связок, разрыв мышц);
- метастатические поражения позвоночника, спинного мозга;
- поясничный стеноз позвоночного канала;
- аневризма аорты;
- кокцигодиния;
- анкилоз;
- дегенеративные поражения межпозвоночных дисков;
- эндометриоз;
- мочекаменная болезнь;
- заболевания почек;
- артрит (псориатический, реактивный);
- ишиас;
- опоясывающий лишай;
- радикулит.
Также боль в спине наблюдается при беременности вследствие большой нагрузки на поясничный отдел позвоночника.
Диагностические исследования
Первичную диагностику проводит, как правило, терапевт. На основании анализа клинических симптомов, проведения объективного осмотра, оценки симптома Пастернацкого он ставит предварительный диагноз. После этого пациент направляется к неврологу, вертебрологу, травматологу, нефрологу, гинекологу, инфекционисту.
Для полного обследования назначается:
- ультразвуковое исследование органов малого таза, брюшной полости, забрюшинного пространства;
- допплерография;
- компьютерная, магнитно-резонансная томография;
- рентгенография позвоночника;
- электронейрография;
- электромиография;
- лабораторные исследования крови, мочи (позволяют исключить заболевания почек).
Основные этапы лечения
План лечения составляет врач на основании результатов диагностики. Если причина боли — в почечной патологии, назначаются антибактериальные средства, сосудистые, противовоспалительные препараты. Хороший эффект дают фитопрепараты — Фитолизин, Канефрон и др.
Если боль стала следствием патологии опорно-двигательного аппарата, следует ограничить физическую активность, избегать подъема тяжестей, использовать корсет.
Для уменьшения болевых ощущений применяются нестероидные противовоспалительные средства (Диклофенак, Мовалис) в виде мазей, растворов для внутримышечного введения, таблетированных форм. Также назначаются блокады с местными анестетиками.
При чрезмерной зажатости мышц используются миорелаксанты (Мидокалм), которые устраняют мышечный спазм. При поражении хрящевой ткани назначаются хондропротекторы, что позволяет затормозить деструктивный процесс, стимулировать регенерацию.
Также широко применяются физиотерапевтические процедуры, ЛФК, мануальная терапия, иглорефлексотерапия.
Осложнения
Боли в спине опасны тем, что без выявления основного заболевания, их вызвавшего, оно будет и дальше прогрессировать. Поздно начатое лечение или его отсутствие чреваты возникновением кровотечения при повреждении стенки аорты, почечной недостаточности, ущемлением спинного мозга, корешков нервов с появлением неврологической симптоматики.
SL-Клиника оказывает весь спектр услуг по лечению заболеваний позвоночника. Опытные спинальные хирурги применяют в своей работе надежные, безопасные и проверенные временем технологии, следуют мировым стандартам в лечении различных патологий позвоночника. Мы проводим консервативное и хирургическое лечение на базе стационара 2-х клиник:
Клиническая больница МЕДСИ в Боткинском проезде
Докторами осуществляется лечение следующих заболеваний
- Боль в спине
- дегенеративные заболевания позвоночника ( остеохондроз ),
- протрузии межпозвонковых дисков,
- грыжи межпозвонковых дисков (шейног, грудного, поясничного отдела),
- гемантиома позвонков,
- неосложненные компрессионные переломы тел позвонков,
- осложненные компрессионные переломы тел позвонков,
- спондилолистез ,
- спондилоартроз, фасеточный болевой синдром,
- хронической головной боли,
- сколиоза и кифоза различной этиологии,
- опухоли спинного мозга,
- невралгия тройничного нерва,
- межреберная невралгия,
- туннельный синдром и т.д.
Уровень квалификации докторов и техническое оснащение клиник позволяет проводить безопасное, малотравматичное и качественное лечение пациентов, применяя надежные методы и технологии в спинальной хирургии.
Нами проводятся хирургические операции различной сложности.
Малоинвазивные операции позволяют в тот же день выписаться домой без каких-либо ограничений.
- РЧА (радиочастотная абляция фасеточных суставов) при стойком болевом синдроме в спине
- РЧА (радиочастотная абляция большого затылочного нерва) при головной боли
- РЧА при межреберной невралгии
- Нуклиопластика м/п диска: холодноплазменная, лазерная, радиочастотная
- Нуклиопластика м/п диска при небольших подсвязочных грыжах СпайнДжет (SpineJet™)
- Микрохирургическое удаление грыж м/п дисков позвоночника
- Эндоскопическое удаление грыж м/п дисков позвоночника
- Вертебропластика — укрепление тел позвонков за счет чрезкожного введения специального костного цемента при компрессионных переломах, остеопорозе, опухолях позвоночника, и других патологиях.

Радикальные реконструктивные операции -грамотно отработаны, имеют хорошие результаты и избавляют пациентов от боли:
- Протезирование дисков шейного отдела позвоночника;
- Оперативное лечение стеноза позвоночного канала — декомпрессия спинного мозга со стабилизацией позвонков
- Оперативное лечение сколиотических и кифосколиотических деформаций у детей и взрослых
- Хирургическое лечение нейромышечного сколиоза;
- Хирургическое лечение спондилолистеза (смещение позвонков)
- Оперативное лечение кифотических деформаций позвоночника у взрослых (в том числе болезни Бехтерева и болезни Шейермана- Мау)
- Хирургическое лечение последствий травм позвоночника всех категорий сложности
- Ревизионные операции при неудачно оперированном позвоночнике

Фиксирующие операции с использованием качественных импортных имплантов на позвоночнике проводятся с полным безопасным анестезиологическим сопровождением. Пациент получает качественное, современное и безопасное лечение, не уезжая из России.
Активное внедрение инноваций в деятельность спинального хирурга, дает возможности для снижения уровня хирургической агрессии, повышения общей безопасности и эффективности операции.
Мы поможем справиться с болью в спине и вернуть жизнь вашему позвоночнику.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в спине - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Боли в спине (дорсопатия) – это самый частый повод обращения к неврологу.
В зависимости от причин возникновения дорсопатий их разделяют на неспецифические, или первичные (85-80%) и специфические, или вторичные (15-20% случаев). Специфические боли обусловлены поражением не позвоночника, а различных внутренних органов.
Исследование молочных желез, позволяющее оценить структуру органа, для диагностики и выявления заболеваний молочных желез у женщин на ранних стадиях.
Белок, специфичный для ткани предстательной железы, используемый в качестве опухолевого маркёра. Физиологический экскреторный продукт предстательной железы. Гликопротеин с молекулярной массой 34 кДа. Обладает энзимной (протеазной) активностью, уменьшая вязкость спермы. Содержится .
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
начиная с 40 лет), которое позволяет обнаружить новообразование на ранней стадии, когда нет метастазов в костях.
Разновидности болей в спине
- мышечные боли – 50–60% от всех неспецифических болей,
- боли из-за поражений суставов и связок позвоночника (скелетные боли) – 40–50%,
![]()
- боли из-за поражений корешков спинного мозга (корешковые боли) – около 3–5%.
Возможные причины
Специфические боли в спине
К болезням, которые также могут вызывать специфические боли в спине, относятся: ревматические заболевания, которые в основном связаны с иммунными нарушениями и с поражением суставов (чаще) и сосудов (реже); болезни желудочно-кишечного тракта (панкреатит, холецистит, язва двенадцатиперстной кишки); сердечно-сосудистые заболевания (ишемическая болезнь сердца); инфекционные заболевания (туберкулез, герпес); урологические и гинекологические патологии (поражения органов малого таза).
Воспаление мышц в таких случаях вызывают не микробы, а нарушение метаболизма.
Чаще всего наступают из-за остеохондроза поясничного отдела позвоночника. Заболевание развивается в результате разрушения межпозвонковых дисков, суставов и связок. Исходной причиной служат нарушения обмена веществ и чрезмерные физические нагрузки.
В основе корешкового синдрома лежит невропатическая боль, вызванная сдавливанием спинномозговых корешков.
При каких заболеваниях возникают
Специфические боли в спине
Рассмотрим дорсопатию, вызванную почечной коликой. Самая частая причина такой колики – повреждение камнем, выходящим из почечной лоханки, поверхности мочеточника и острое нарушение оттока мочи.
В результате чашечно-лоханочная система переполняется мочой, повышается давление в почечных лоханках, нарушается кровообращение в почке.
Эти боли одновременно захватывают кости, суставы, связки и мышцы. Они возникают в результате нарушения функций скелетной мускулатуры, которое может быть вызвано перегрузкой или спазмом.
Диагностика и обследования
Специфические боли в спине
Так называется рентгенологический метод исследования мочевыделительной системы, позволяющий оценить поражение почек.
Очень важно отличить мышечную боль (миозит) спины от вертеброгенных болей (возникают при заболеваниях костно-мышечной и нервной системы позвоночника).
Скелетные боли чаще носят стреляющий характер. Они охватывают многие мышцы спины, усиливаются при нагрузках, а в покое утихают, подвижность позвоночника ограничивается.
Рентгенография – основное инструментальное исследование при остеохондрозе. Оно позволяет обнаружить ключевые признаки заболевания: уменьшение межпозвонковой щели, остеофиты, дегенеративные изменения позвонков, грыжи межпозвонковых дисков. Рентгенография дает возможность выявить переломы позвонков, обусловленные остеопорозом, метастазами опухолей и иными причинами.
Рентгенологическое исследование шейного отдела позвоночника для оценки состояния и структурной целостности позвонков.

Боль в спине – распространенная проблема среди пациентов среднего и старшего возраста. Она может быть обусловлена неправильным образом жизни, патологиями опорно-двигательного аппарата, заболеваниями внутренних органов. Лечением болей в спине, в зависимости от их происхождения, могут заниматься невролог, ортопед, нефролог и уролог. Пациенту сложно самому разобраться в причине возникновения неприятных ощущений и выбрать нужного врача. Поэтому изначально необходимо обратиться к терапевту, который, в зависимости от симптоматики, анамнеза и результатов проведенных исследований, направит вас к узкому специалисту.
Если у вас болит спина, запишитесь на прием в Поликлинике Отрадное. У нас вы сможете посетить терапевта и других необходимых вам врачей в удобное для вас время, без необходимости “подстраиваться” и долго ждать.
Классификация
Боли в спине могут быть:
- Миофасциальными.
- Ноцицептивными.
- Нейропатическими.
- Психогенными.
Миофасциальные боли наблюдаются при формировании т. н. триггерных точек в мышцах спины. Триггерными точками называют узлы, похожие на горошины и образующиеся при постоянной напряженности мышц (когда они просто не могут расслабиться). При этом когда один сегмент мышечного волокна сжат, другие – растянуты. Это влияет на подвижность мышечного волокна: она ограничивается. Само волокно укорачивается, становится более тугим.
Триггерные точки возникают из-за перенапряжения мышц. Причем перенапряжение может происходить не только из-за излишней физической активности, но и длительного нахождения в одной позе (например, сидения за компьютером). Также триггерные точки часто возникают при остеохондрозе.
Еще один фактор, который способствует образованию триггерных точек — излишняя стимуляция саркомеров (базовых сократительных единиц, представляющих собой комплекс белков). Если происходит излишняя стимуляция саркомеров, они постоянно находятся в сокращенном состоянии.
Наличие триггерных точек не дает мышце полноценно расслабиться. Она начинает быстро уставать даже при незначительных нагрузках, перенапрягается при движении и очень медленно восстанавливается. Ее ограниченность движений влияет на всю фасциальную цепь. Другие мышцы и даже некоторые суставы тоже становятся менее подвижными.
Страдает и кровоток в тканях, окружающих триггерную точку. Из-за этого в данной области наблюдается кислородное голодание. Продукты распада накапливаются, раздражают триггерную точку, из-за этого развиваются боли. Размер мышцы при этом не имеет значения, все зависит от степени раздраженности точки. Даже самая небольшая мышца при наличии в ней триггерных точек может доставить массу неприятных ощущений.
Характерной особенностью миофасциальных болей является их отраженность. Это значит, что боли отражаются в другие части тела. Они могут возникнуть в очень отдаленных от триггерных точек участках. Так, например, боли ниже лопаток или в пояснице способны развиться из-за наличия узлов в брюшных мышцах. Также поясница может болеть из-за триггерных точек в икроножной области или в ягодицах.
Миофасциальные боли обычно длительные и тупые. Иногда они возникают только при движении, иногда в покое. По силе они могут быть разными: от небольших неприятных ощущений до нестерпимой боли.
Ноцицептивная боль – ответ организма на непосредственное раздражение болевых рецепторов (ноцицепторов). В случае со спиной это рецепторы, расположенные в околопозвоночных связках, мышцах, сухожилиях, а также в суставных капсулах межпозвонковых суставов и наружной трети фиброзного кольца межпозвоночного диска. Пациент может испытывать боли при рефлекторном мышечном спазме, дистрофических или патологических процессах в дугоотросчатых суставах. При движении боли усиливаются.
Нейропатические боли развиваются при патологических процессах в нервной системе: повреждении нервов или корешков периферической нервной системы, нарушении работы центральной нервной системы. Такие боли могут наблюдаться при остеопорозе, спондилолистезе, грыжах, переломах позвоночника. Они усиливаются при наклонах, движении, натуживании, кашле, чихании, и в большинстве случаев отдают в конечность. Иногда бывают тупыми и ноющими, но чаще они острые, простреливающие.
Психогенные боли возникают из-за спазма мышц, вызванного эмоциональным перенапряжением, хроническим стрессом или тревожным расстройством.
В ряде случаев разновидности могут сочетаться между собой. Например, миофасциальные ощущения соседствовать с ноцицептивными.
Также боли в спине подразделяются на 3 вида:
- Острые (длительность менее 6 недель).
- Подострые (6-12 недель).
- Хронические (более 3 месяцев).
Острая/подострая боль обычно развивается из-за повреждения тканей (глубоких, поверхностных) вследствие порезов, ран, воспалений. Таким образом организм предупреждает нас о том, что что-то не в порядке. Боль проходит после полного заживления тканей.
Хроническая боль возникает вследствие заболеваний органов и систем или эмоциональных расстройств. При ее наличии необходимо тщательное медицинское обследование.
По расположению боль может быть:
- Локальной.
- Отраженной.
- Иррадиирующей.
Локальная боль развивается непосредственно в месте развития патологического процесса. Отраженная – при наличии триггерных точек. Иррадиирующая – при поражении внутренних органов, распространяется по ходу нервных волокон.
Почему болит спина
Боль в спине может быть обусловлена самыми разными причинами, к которым относятся:
- Искривления позвоночника: сколиоз, кифоз.
- Неврологические заболевания: грыжи межпозвонковых дисков, остеохондроз, спондилез, спондилоартроз.
- Эндокринные патологии: остеопороз.
- Болезни дыхательной системы: плеврит.
- Патологии почек и мочевыделительной системы: мочекаменная болезнь, пиелонефрит, гломерулонефрит.
- Опухоли.
Кратковременные боли (обычно сильные, жгучие) могут быть обусловлены различными причинами. К ним относятся:
- Травмы.
- Перенапряжение мышц (из-за однообразной позы или совершения однотипных повторяющихся движений).
- Переохлаждение.
Боли, вызванные дегенеративными процессами, возникают при следующих заболеваниях:
- Остеохондроз.
- Межпозвонковая грыжа.
- Протрузии межпозвоночного диска.
- Деформирующий спондилез.
- Дегенеративный сколиоз.
- Артроз.
- Спондилолистез (смещения позвонков).
- Спондилолиз (несращения дуги позвонка).
- Стеноз позвоночного канала.
Иррадиирующие в область позвоночника боли могут развиваться вследствие заболеваний:
- Сердца и магистральных сосудов: инфаркта миокарда, стенокардии, аневризмы аорты.
- Легких: раковых опухолей, плеврита.
- Пищевода.
- Желчного пузыря и желчевыводящих путей: острого и хронического холецистита.
- Почек и мочевыводящих путей.
- Поджелудочной железы.
Боли в спине в редких случаях могут иметь и инфекционное происхождение. Например, иногда болит спина при гриппе. Также инфекция может проникнуть в позвоночник из близлежащих органов: мочевыводящих путей, почек.
Другими причинами, по которым могут развиться боли в спине, могут стать изменения гормонального фона (например, возрастные, во время климакса или после него). В этом случае возникает гормональная спондилопатия (дистрофические изменения в позвоночнике)
Очень болит спина: что делать?
Если у вас начался сильный приступ боли, необходимо обязательно как можно скорее обратиться к врачу. Однако если ощущения настолько сильны, что любое движение вызывает мучения, необходима первая помощь. Нужно лечь на спину на ровную жесткую поверхность (например, пол). Это поможет снять спазм, расслабить мышцы, снизить болевые ощущения.
Опускаясь на ровную поверхность, не меняйте положения спины. Полежав на спине, постарайтесь перевернуться на бок. Это позволит разгрузить позвоночник. Когда болевые ощущения снизятся, перевернитесь обратно на спину. Рекомендуется что-нибудь подложить под ноги, приподняв их. Полежите в таком положении минут 10-15.
Подниматься тоже нужно правильно: сначала перевернуться на бок. Из этого положения встать на четвереньки. Затем обопритесь на что-нибудь (если опоры нет рядом – подползите к ней) и медленно встаньте. Только после этого осторожно выпрямите спину.
Чтобы узнать, почему сильно болит спина, не откладывайте визит к доктору. Это позволит избежать новых приступов.
Диагностика
Следует обязательно записаться на консультацию к терапевту, если боли в спине:
- появляются при физических нагрузках, напряжении мышц;
- длятся более 3 дней;
- эпизодически повторяются.
Безотлагательно посетить врача необходимо в следующих случаях:
- постоянно болит спина;
- к болевым ощущениям добавляются повышение температуры тела, онемение конечностей, вялость конечностей по утрам;
- в положении лежа боль не проходит;
- боли усиливаются по ночам.
На приеме врач соберет анамнез, осмотрит пациента (оценит состояние кожных покровов, положение и симметрию тела, походку и т.д.). Затем назначит исследования:
- общий анализ крови и мочи;
- рентген;
- компьютерную томографию;
- магнитно-резонансную томографию.
При необходимости терапевт направит пациента к неврологу, ортопеду, урологу, гинекологу или нефрологу.
Лечение болей в спине
Лечение болей в спине является комплексным и может включать в себя:
- прием медикаментов (противовоспалительных, обезболивающих, общеукрепляющих препараты);
- блокады (длительное обезболивание);
- физиотерапевтические процедуры;
- лечебную физкультуру;
- массажи;
- мануальную терапию.
Если консервативные методы не дают нужного результата, назначается хирургическое лечение. Современные методы позволяют проводить малотравматичные точные операции с коротким сроком реабилитации.
Профилактика болей в спине
Избежать развития болей в спине помогут простые профилактические меры. Необходимо:
- Следить за осанкой.
- Спать на кровати с жестким матрасом.
- Занимаясь деятельностью, которая подразумевает длительное нахождение в сидячем положении (вождение, работа за компьютером), необходимо время от времени менять позу, а также организовывать перерывы и разминаться.
- При длительном стоянии опираться на что-нибудь.
- Не носить высокие каблуки более 2 часов подряд.
- Уделять время умеренной физической активности (плаванию, фитнесу).
- Следить за весом – боли в спине могут возникать из-за наличия лишних килограммов.
- Стараться не поднимать тяжести.
- Не поворачиваться и не наклоняться резкими движениями.
- Своевременно лечить урологические и гинекологические заболевания.
На пользу пойдут и профилактические ежегодные визиты к терапевту. Патологии, выявленные на ранних сроках, можно будет устранить, не дожидаясь развития осложнений.
Читайте также: