Боль в правом боку под грудной клеткой и отдает в спину что это
Боль под правой грудью может сигнализировать о различных патологиях. Болезненные ощущения возникают вследствие травм, ушибов, переломов ребер, проблем с желудком, печенью и другими системами организма. Важно точно выявить этиологию синдрома, чтобы своевременно начать лечение.
Причины и симптоматика
Если больно снизу груди или рядом, режет и колет, это может указывать на следующие патологии:
- Печеночная колика. Образуется при излишнем увлечении жирными, жареными блюдами, спиртным, хронических болезнях органа. В первом случае проходит после приведения меню в норму.
- Онкология печени. При этой патологии болит спереди под правой стороной грудины и отдает в бок. Дополнительно появляется горький привкус, орган увеличивается. Кожа и склеры становятся желтоватого оттенка. Помимо всего перечисленного женщину будет тошнить, даже рвать, возможно резкое ухудшение состояния.
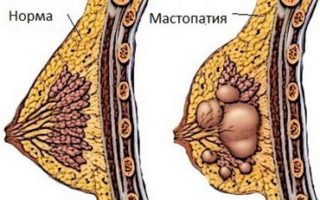
Для онкологических болезней тканей железы также характерна боль, которая переходит в подмышку и становится интенсивнее при надавливании. Но уплотнение в районе женской груди не означает именно рак. Оно возникает на фоне нарушения менструального цикла, искусственного прерывания беременности, а также использования гормональных противозачаточных средств. У девочек в период полового созревания и юных девушек грудь набухает в связи с ростом железистой ткани, прикосновения к ней неприятны.
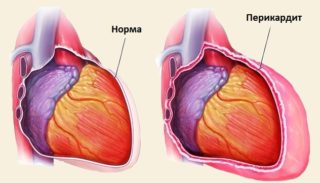
Боли с правой стороны пациентка может чувствовать и при сердечных болезнях – перикардите, стенокардии.
Считается, что сердце находится в левой стороне. Однако это не соответствует действительности. Сердечная мышца размещается вверху между легкими, практически посередине тела. Левее располагается только часть одного из желудочков. Боли в сердце кратковременны, нарастают стремительно, но не продолжаются более часа.
Возможны и психогенные причины дискомфорта: продолжительные стрессы, истерические синдромы. Специалисты в сфере психосоматики утверждают, что боль в молочной железе справа у правшей-женщин – главный признак проблем в отношениях с супругом. Психосоматические болезненные ощущения у левшей – верная примета проблем с детьми.
Характер болевых ощущений
По типу боли можно предположить, какое заболевание развивается:
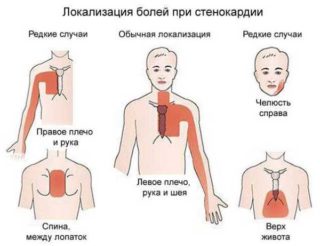
- Сильная. Указывает на инфаркт миокарда или стенокардию. При оценке нужно учитывать, что у каждого человека свой болевой порог, и для кого-то интенсивная боль терпима, а кто-то плохо переносит даже небольшой дискомфорт. Если же сильно болит именно сама железа, при этом жжет и пульсирует, это может говорить о воспалении. При грудном вскармливании вероятен лактостаз или мастит.
- Режущая. Есть риск проблем с позвоночным столбом, особенно, если она усиливается на вдохе, при движении либо наклонах тела, а в минуты спокойствия не ощущается. При межпозвоночной грыже или протрузии требуется незамедлительное вмешательство хирургов.
- Острая. Часто возникает при заболеваниях дыхательной системы. Но при сильных ушибах, повреждениях и лейкозе возможны схожие проявления.
![]()
- Тупая. Обычно связана с сердечными болезнями. Но может сигнализировать о межреберной невралгии, травме, трещине в ребрах.
- Колющая. Если под правой грудью покалывает, это первый признак перикардита. При этом недуге внешняя оболочка сердца воспаляется, что и провоцирует сильное покалывание. Колоть сбоку чуть ниже грудины может при проблемах с работой желудочного тракта.
Если под грудью справа слегка ноет и тянет, объяснением этому может быть малоподвижный образ жизни, инфекционное поражение, простуда. При резких, нестерпимых болях рекомендуется незамедлительно обратиться в поликлинику.
Все виды болей, которые появляются при надавливании, могут быть разделены на цикличные и нецикличные. Первые наиболее часто появляются в преддверии менструации. Как правило, такой вариант указывает на доброкачественность процесса. С нецикличными болями под грудью спереди все обстоит гораздо сложнее. В лучшем случае их могут спровоцировать повреждения, кисты, перенесенное ранее оперативное вмешательство. В худшем – серьезная патология.
Диагностика и лечение
При появлении болевых ощущений под правой грудью не следует ждать, что они пройдут сами. Лучше всего немедленно обратиться к доктору, чтобы вовремя провести диагностику.
Основные методы обследования:
- Флюорография. Посредством подобной диагностической процедуры выявляют патологические изменения в легких, что в особенности важно при правосторонней пневмонии.
- Тактильный осмотр живота и грудины. Выполняется с целью установления состояния печени, ее отклонения от нормальной величины. При пальпации молочных желез доктор может обнаружить уплотнения и узелки.
- Электрокардиограмма. Необходима для выявления проблем с сердцем.
- Ультразвуковое исследование. Помогает обнаружить мастопатию, холецистит и патологии печени.
- Аппаратное обследование позвоночника. Проводится для исключения остеохондроза и грыжи.
Женщинам старше 40 лет делают маммографию, чтобы исключить патологию тканей молочной железы. Особенно важна эта процедура после 50 лет.
Лечение врач назначает в зависимости от выявленной причины боли, первичного заболевания.

Требуется незамедлительное обращение за медицинской помощью, когда боль под правой грудью усиливается, не проходит продолжительное время, сопровождается тревожными симптомами:
- иррадиацией в другие части тела – в живот, руку, подмышечную впадину, под лопатку;
- посинением губ и кожи;
- кашлем с кровью;
- повышением температуры;
- трудностями с дыханием;
- помутнением сознания, головокружением и обмороком.
Профилактические меры

Специфической профилактики неприятных ощущений не существует. Но соблюдение правил здорового образа жизни сильно снижает риск патологий:
- ЖКТ, печени, желчного пузыря – при правильном питании, отсутствии в рационе острых блюд, спиртного;
- органов дыхания – при отказе от сигарет;
- сердечно-сосудистой системы – при физической активности.
Если избегать неблагоприятных нагрузок и свести к минимуму риск травм, можно не волноваться о работоспособности позвоночника и целостности грудной клетки.
Боли в области правой груди и под ней редко говорят о серьезных проблемах со здоровьем и обычно являются результатом мышечных растяжений, незначительных травм либо гормональных изменений.
Однако симптом может сообщать о развитии опасных болезней, к примеру, инфекций, воспалений в грудной клетке и даже онкологии. Причем не только у представительниц прекрасного пола, но и у мужчин. Поэтому так важно при появлении подозрительной симптоматики пройти медицинский осмотр.
Область, расположенную под нижними ребрами со стороны спины, тоже можно считать левым и правым подреберьем, хотя более понятное название — поясница. Спереди, говоря о подреберье, мы имеем в виду область печени, прилегающую нижним краем к реберной дуге.
Если рассматривать эту зону в переднезаднем направлении, то мы убедимся, что боль в правом подреберье, отдающую в спину, может вызвать разная патология. Диагностика причин болей очень сложна. Необходимо учитывать топографические особенности и анатомическое строение всех локальных структур и возможность иррадиации.
Область подреберья хорошо защищена плотными мышцами живота и спины, реберным каркасом, листками брюшины, диафрагмой. Здесь плотно прилегают друг к другу важные паренхиматозные органы.
Почка расположена забрюшинно на уровне от III поясничного до XI грудного позвонка. Самым последним ребром пересекается по задней поверхности на границе верхней и средней трети. Поддерживается связками, особым мышечным ложем и внутрибрюшным давлением, создаваемым сокращением брюшного пресса и диафрагмы.
Далее к передней поверхности на уровне верхних 2/3 прилежит печень, к нижней 1/3 — изгиб ободочной кишки. Центральная зона соприкасается с двенадцатиперстной кишкой. На поверхности печени имеются анатомические ямки, куда компактно помещаются правый полюс почки, головка поджелудочной железы, изгиб двенадцатиперстной кишки, желчный пузырь.
Листки брюшины окружают их полностью или частично. Мощные связки прикрепляют к диафрагме. Возможные причины болей мы рассмотрим в зависимости от локализации источника и с учетом характера распространения.
Если боль распространяется по подреберью сзади наперед
Наиболее частой причиной являются заболевания почек и костно-мышечного аппарата.
Воспаление в почечных лоханках вызывается инфекцией, поступившей с кровью из хронических очагов (фурункулов, небных миндалин, гайморовой пазухи, остеомиелита, внутренних половых органов) и из мочевыводящего тракта. Заболевание может быть одно- и двусторонним, острым и хроническим. При хроническом варианте течения образуются гнойники в тканях почки.
При острой форме симптоматика быстро нарастает: повышается температура до 39 градусов, у пациента озноб, интенсивное потовыделение, тошнота, головная боль, резкая слабость. Затем при правостороннем процессе появляется боль в правом подреберье сзади со спины.

Хронический пиелонефрит приводит к рубцеванию части паренхимы
Сначала она локальная, затем распространяется по подреберью кпереди в живот. При воспалении обеих почек — становятся опоясывающими. Больного беспокоят рези при мочеиспускании и учащенные позывы.
Гнойные осложнения развиваются по типу мелких множественных гнойничков (апостематозный пиелонефрит) или карбункулов, фурункулов. С пиелонефритом связана почечнокаменная болезнь, обеспечивающая благоприятные условия для инфицирования паренхимы.
Диагноз ставится на основании показателей анализа мочи (лейкоциты, гной, слизь, эритроциты), теста по Нечипоренко, подтверждения наличия инфекции при бак посеве. Аппаратные методики (УЗИ, экскреторная урография). При необходимости проводят цистоскопию и ангиографию почечных сосудов. Обязательна консультация гинеколога для женщин, у мужчин уролог исследует простату.
В лечении применяют диету, антибактериальные средства, противовоспалительные и мочегонные травы. При отсутствии результата и угрозе сепсиса удаляют гнойник в почке хирургическим путем вместе с пораженным участком органа. Если почка нежизнеспособна, то проводят нефрэктомию.
Образуется из-за выпадения солей в осадок, их склеивания в нерастворимые конкременты (камни). Причиной служит нарушенный обмен веществ, местный хронический воспалительный процесс, состояния, сопровождающиеся значительной потерей жидкости (поносы, рвота, отсутствие достаточного питья в жару, бесконтрольное использование мочегонных средств).
Наиболее часто обнаруживаются камни из кристаллов оксалатов, фосфатов и уратов.
Основной признак болезни — приступ почечной колики: острая боль в пояснице и в боку с иррадиацией в подреберье спереди, вниз живота, пах и наружные половые органы. Он вызван перекрытием камнем путей оттока мочи, спастическим сокращением мышечного слоя мочеточника.
Часто провоцируется перенесенной тряской в транспорте, бегом или прыжками в спортивном зале, тяжелой физической нагрузкой. На высоте болей пациенты возбуждены, возможна рвота, головная боль, вздутие живота, запор. Приступ длится от нескольких минут до 5–6 часов. По окончании с мочой выделяется свежая кровь.

В межприступном периоде пациент ощущает тупые боли в пояснице
Для диагностики, кроме анализа мочи, необходимы контрастные методы рентгеновского исследования мочевыделительных путей, УЗИ, цистоскопия. В лечении используется диета в зависимости от типа солевого осадка мочи, мочегонные травы, уроантисептики, витамины для восстановления правильного метаболизма, специальная минеральная вода. Отсутствие эффекта и частые приступы — показания для оперативного удаления камня.
При полученной закрытой травме правой стороны грудной клетки и поясничной области чаще всего страдают ребра. На ребра приходится до 15% от всех переломов. Важная особенность — возможность ранения внутренних органов.
Обязательно повреждается сосудисто-нервный пучок, питающий мышцы. Чаще ломаются ребра от V до VIII пары. Начиная с IX и ниже, переломы встречаются редко, поскольку эти ребра имеют достаточную подвижность.
Боль — один из основных признаков перелома. Она максимальна в зоне травмирования, отдается по межреберью кпереди. Типично усиление при дыхании, движениях, кашле. Уменьшается в сидячем положении.
Одновременно у пострадавшего наблюдаются:
- поверхностное учащенное дыхание;
- отставание травмированной части грудной клетки;
- кровоподтек и отечность в месте перелома.
При нескольких отломках врач ощущает при пальпации хруст, звук трения костей. В случае осложнений развиваются:
- подкожная эмфизема — из-за повреждения ребром ткани легкого воздух выходит под кожу;
- кровохарканье — дополняет картину поврежденного легкого;
- пневмоторакс — затягивание воздушной струи в плевральную полость, может сместить легкое в средостение и вызвать остановку сердца, плевропульмональный шок;
- гемоторакс — скопление крови в плевральной полости.
- воспаление легкого.
Диагностика начинается с осмотра, врач обращает внимание на кровоподтек, невозможность пациентом глубоко вздохнуть, болезненность и местные признаки при пальпации
В сомнительных случаях используются пробы на сдавливание грудной клетки, наклон туловища в здоровую сторону. При переломе ребер болезненность резко усиливается. Рентген подтверждает наличие костных отломков. Лечение сводится к обезболиванию с помощью блокады введением спиртового раствора Прокаина, наложению циркулярной повязки для создания неподвижности.
Образуется скоплением крови в результате разрыва сосудов, повреждения органов, переломов костей таза, ребер, позвоночника. Возможная причина — сильный удар при ДТП, падении с высоты. Гематома может вместить до 3 л крови. В зоне правого подреберья травме подвержены паренхиматозные органы (печень, почки, поджелудочная железа).
В зависимости от глубины и характера поражения органа выделяют разрывы:
- поверхностные — их глубина до 3 см;
- глубокие — проникают глубже 3 см;
- центральные — локализуются в области ворот органа;
- подкапсульные — повреждения носят поверхностный или центральный характер при сохраненной капсуле;
- отрыв и размозжение части или всего органа.
Полые органы правого подреберья (желчный пузырь, двенадцатиперстная кишка) при травме повреждаются в виде: надрыва оболочки, полного разрыва, отрыва или размозжения. Характер болей определяется тяжестью травмы.
Пациенты жалуются на резкую боль в животе, под ребрами, по боковой поверхности, в пояснице, при движениях она становится нестерпимой, головокружение, слабость, обусловленную кровопотерей, в шоковом состоянии возможен парез кишечника с прекращением перистальтики.
При небольшой гематоме симптоматика скудная: тупые или ноющие боли, которые вызваны сдавлением окружающих органов. В диагностике важен опыт врача, умение пальпировать живот, выяснять сопутствующие признаки боли. Помогает УЗИ, магниторезонансная томография.
Лечение необходимо как можно раньше. Проводится борьба с шоком терапевтическими средствами, введение кровоостанавливающих препаратов. В случаях тяжелой травмы необходима операция по остановке кровотечения.
Если болит в подреберье спереди с иррадиацией в спину
Существует достаточно обратных вариантов болевого синдрома в подреберье. Рассмотрим заболевания, которые вызывают боли в правом подреберье с иррадиацией в спину.
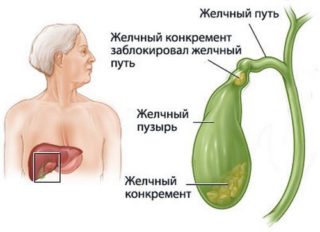
Образование камней и воспаление в желчном пузыре связаны общими отягчающими обстоятельствами. Что первично – инфекция или застой желчи, – выяснить сложно. Одна патология осложняет и провоцирует другую. Существует калькулезный холецистит, объединяющий обе нозологии.
Воспалительный отек или камни в пузыре вызывают растяжение органа и болевые ощущения в правом подреберье. Обострение холецистита сопровождается резкими болями, отдающими в спину, высокой температурой, тошнотой, рвотой горечью, отрыжкой.
Провоцируют состояние: нарушение диеты (жирная, острая и жареная еда), длительные голодные дни, перерывы в приеме пищи, прием алкоголя, стрессовые ситуации, физическая работа, инфекционные болезни.
Вне обострения боли носят тупой, ноющий характер. Приступ желчекаменной болезни отличается отсутствием повышения температуры, внезапной болью режущего типа в подреберье справа и иррадиацией по правой стороне живота в бок и спину, правое плечо, ключицу, лопатку.
Из-за выброса в кровь билирубина у пациента желтеют склеры, затем кожа. Отмечается серый цвет кала, темная моча.
Приступ прекращается, если камень выходит в кишечник. При длительной закупорке желчного пузыря, появлении пульсирующей боли необходима срочная операция, поскольку гангренозный или флегмонозный желчный пузырь может в любой момент разорваться. Содержимое попав в брюшную полость вызовет тяжелый перитонит.
В диагностике используются биохимические тесты, определение билирубина в крови и моче, УЗИ области печени. Пациентам в терапевтических и профилактических целях рекомендуется соблюдать строгую диету и режим питания.
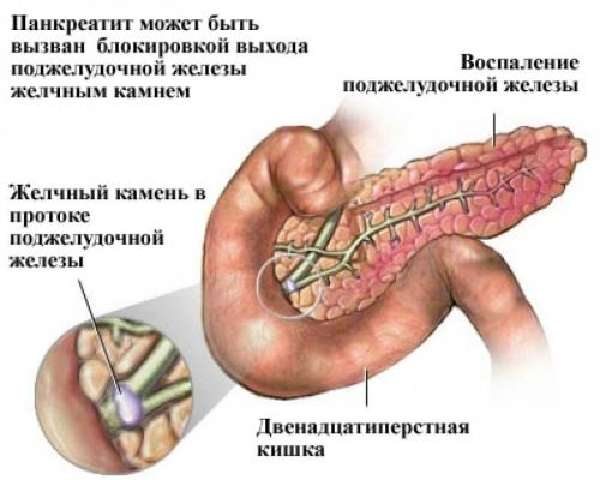
Одна из причин воспаления поджелудочной железы — нарушение оттока секрета
Воспаление поджелудочной железы провоцируется желчекаменной болезнью, холециститом и дуоденитом, приемом алкоголя, травмами органа, увлечением жирной и острой пищей. Протекает в острой и хронической форме. Они отличаются по интенсивности клинических проявлений, возможностям тканей к восстановлению функций и структуры.
Хронический панкреатит сопровождается необратимым замещением паренхимы рубцовой тканью. Боль в правом подреберье опоясывающего типа характерна для поражения головки поджелудочной железы. Одновременно возникают:
- тошнота со рвотой;
- повышается температура;
- нарастает слабость;
- вздутие живота;
- понос с жирной пленкой, покрывающей кал;
- снижение аппетита.
Для постановки диагноза исследуют ферментный состав крови, мочи, копрологический анализ. С помощью УЗИ, компьютерной томографии удается выявить отечность органа, нарушение проходимости протоков. В лечении используются: жесткая диета с голодом в первые дни, противовоспалительные средства, ферменты, спазмолитики, витамины.
Болезнь чаще всего является осложнением холецистита, гнойного аппендицита, острого некроза поджелудочной железы, сепсиса. Под нижней поверхностью печени между петель кишечника формируется осумкованный гнойник.
Симптоматика различается в зависимости от основного заболевания. Чаще всего среди признаков:
- интенсивные постоянные боли справа под ребрами, усиливаются при дыхании, иррадиируют в спину, ключицу, лопатку, плечо;
- высокая температура с ознобом;
- сердцебиение и склонность к гипотонии;
- выраженная интоксикация (тошнота, головная боль).
Возможно менее выраженное течение с умеренными болями, невысокой температурой. Для болевого синдрома характерно усиление при нажатии на область печени.
В диагностике используются УЗИ, компьютерная томография, показатели крови. Необходимо стационарное лечение антибиотиками, дезинтоксикация на фоне проведения операции по дренированию абсцесса.
Воспаление червеобразного отростка не всегда протекает классически. Болезнь провоцируют каловые массы, закупорившие просвет, нарушенное кровоснабжение, снижение перистальтики толстой кишки.
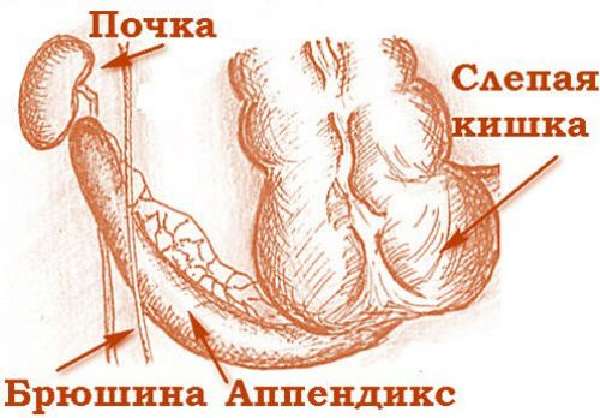
Аппендикс свободным краем может уходить в подпеченочное пространство и за брюшину
Атипичная боль во время приступа может возникнуть в правом подреберье. Ее усиливает дыхание, кашель, движения, положение на левом боку. Может вначале носить ноющий характер, отдавать в спину, сопровождаться недомоганием, тошнотой.
Затем температура повышается до высоких цифр, появляется рвота, неустойчивый стул, боли становятся интенсивнее. Для нагноения характерна пульсация в правой подвздошной зоне. Диагностические признаки сложно отличить от других заболеваний правого подреберья.
Поэтому врачи наблюдают динамику болезни, проводят повторные исследования крови. Очень важно своевременно прооперировать пациента и удалить воспаленный отросток. С каждым часом возрастает риск разрыва и перитонита. До и после операции назначаются антибиотики.
Когда боли в подреберье вызывают болезни органов дыхания?
Общая пограничная зона (диафрагма) и участие в акте дыхания способствуют отраженным болевым проявлениям в правом подреберье при болезни легкого и плевры с правосторонней локализацией.
Острое воспаление легочной ткани вызывается бактериальной флорой, вирусами, грибковой инфекцией, паразитами. Наиболее часто сопровождается болями в правом подреберье крупозная пневмония. Изменения легочной ткани проходят четыре этапа:
- прилив — вызывает наполнение легочных сосудов кровью и выход фибрина в альвеолы;
- красное опеченение — ткань уплотняется, по структуре становится похожей на печеночную, увеличивается число эритроцитов;
- серое опеченение — эритроциты распадаются, в альвеолах накапливаются лейкоциты;
- разрешение — обратное развитие процесса и восстановление ткани легкого.
Острая боль возникает в области лопатки, в других частях грудной клетки. Она способна иррадиировать в правое подреберье, живот. Боль усиливается при кашле, резких движениях, физической нагрузке. У пациентов повышена температура, одышка, откашливается мокрота с прожилками крови.
Диагноз подтверждается при перкуссии и аускультации легкого, на рентгенограмме. Имеются характерные изменения в крови, в анализе мокроты. Пневмонию лечат антибактериальными средствами или в зависимости от причины противогрибковыми и противовирусными препаратами.
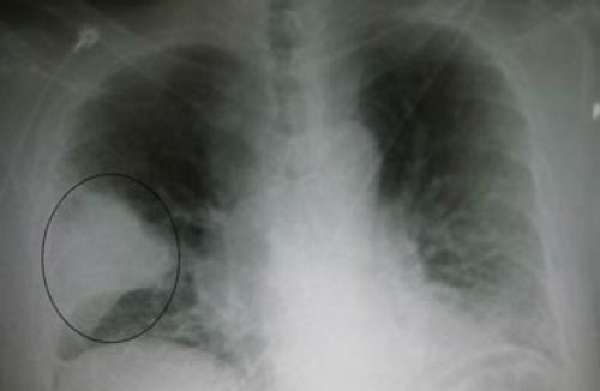
Судя по снимку, поражена целая доля правого легкого, она полностью выключается из дыхания
Воспаление плевральных листков сопровождает пневмонию, туберкулез, травмы грудной клетки, острый панкреатит, аллергические проявления. Характерны интенсивные режущие боли в грудной клетке, области лопатки, в пояснице, под ребрами. Пациента беспокоит одышка, болезненный кашель, высокая температура, выраженная интоксикация.
Диагноз подтверждается при рентгеновском обследовании. Лечат плеврит антибактериальными препаратами, противотуберкулезными и антигистаминными средствами. При значительном скоплении жидкости проводят пункцию с откачиванием и промыванием плевральной полости, в нее вводят антибиотики. Боли в спине и под ребрами нельзя рассматривать изолированно без других проявлений и по ним ставить диагноз. Симптом оценивается только после обследования и выявления причины.
В поясничной области находится большое скопление нервных волокон. Причин возникновения болевых ощущений – множество. Это может быть спортивная или бытовая травма, заболевание позвоночника или внутренних органов.
Сегодня мы расскажем, как по характеру и локализации боли определить патологию ее вызвавшую и что делать, если возникают боли в боках со спины.
Причины появления
Зачастую мы путаем тянущую боль в спине после спортивных тренировок или физических нагрузок с действительно серьезным заболеванием. Ноющие болевые ощущения – распространенный болевой симптом. Посмотрим, какие же причины могут его вызвать.
К объективным относятся:
- длительное пребывание в неудобном положении сидя или лежа,
- переохлаждение,
- интенсивные физические нагрузки.
Внимание! Если больно лежать на правом или левом боку после физических нагрузок или травмы, есть вероятность перелома ребер —, немедленно обращайтесь к врачу.
Патологические причины:
- инфекции,
- заболевания позвоночника,
- болезни почек,
- урологические и гинекологические заболевания,
- нарушение работы желудочно-кишечного тракта,
- сердечно-сосудистые заболевания.
В левом сегменте брюшной полости и подреберье расположены важные органы ЖКТ.
Боли, отдающие в спину, могут вызвать:
- заболевания селезенки,
- язвенный колит,
- синдром раздраженного кишечника,
- воспаление мочеточников, мочевого пузыря и почек,
- дивертикулез кишечника.
Среди других симптомов этих заболеваний – колики и тошнота.
Болевой синдром в правом боку со спины характерен для ряда почечных заболеваний и других патологий внутренних органов:
- пиелонефрит,
- забрюшинная гематома,
- острый панкреатит,
- мочекаменная болезнь.
На втором месте по частоте возникновения подобных болевых ощущений – заболевания позвоночника. Что может болеть в левом боку? Боль под ребрами с левой стороны характерна для таких заболеваний опорно-двигательного аппарата, как:
- мышечная дистрофия,
- поражение межпозвоночных дисков,
- радикулит,
- защемление нервов спинного мозга,
- остеохондроз.
К болям опоясывающего характера приводят:
- межпозвоночные грыжи,
- искривления и ущемления позвонков.
Если болит правый бок со спины в области поясницы, возможные причины следующие:
- спондилолистез,
- остеохондроз,
- остеомиелит,
- остеопороз,
- мышечные травмы, растяжения и воспаления.
Внимание! Такие симптомы, как тяжесть и острые сильные боли, отдающие в поясницу и ногу могут свидетельствовать о серьезных нарушениях в позвоночнике.
Причин неприятных ощущений в боках со стороны спины —, масса. Игнорировать болевые симптомы нельзя. Причину боли определяют по ее характеру.

В случае травмы боль сильная, резкая, на туловище проявляются синяки или гематомы. Как правило механические повреждения костей, мышц, связок или хрящей возникают в следствие сильного физического воздействия из вне – падениях, ударах.
Степень повреждения – от небольших ушибов до перелома ребер. В тяжелых случаях повреждения способны привести к разрыву и внутренних органов. Так, например, сломанное ребро может порвать легкое или задеть селезенку.
При межреберной невралгии боль может носить как постоянный характер, так и приступообразный, простреливающий, колющей или ноющий. Из-за сдавливания нервных окончаний отдает в грудь или в спину с левой стороны. При кашле, чихании и глубоком дыхании ощущается сильней в области ребер.
Если спазм в боковой области, специалисты могут диагностировать почечные болезни. При хроническом воспалении боль сосредотачивается в правом боку, сзади ниже талии. При физической нагрузке или в неудобной позе болезненность усиливается. Если боль тупая и ноет правый бок, то вероятней всего проблема с органами мочеполовой системы.
При воспалении в печени и желчном пузыре возникают ноющие, тянущие боли выше поясницы. Дискомфорт можно испытывать в течении нескольких дней, недель и даже месяцев. Для восстановления органов рекомендуется уделить внимание здоровью всего пищеварительного тракта.
Заболевания органов дыхательной системы характеризуются колющей болью в правом или левом боку, появляющейся при кашле и вдохе-выдохе. В самом начале заболевания боль локализуется в грудной клетке, а уже позже ощущается в ребрах, в боках и спине со стороны поражения.
Воспаленная селезенка увеличивается в размерах и начинает давить на органы желудочно-кишечного тракта. Болезненность при этом ощущается в левом боку под ребрами и иррадиирует в левую ключицу и лопатку. Главный признак воспаления селезенки – боль распространяется на верхнюю часть спины.
Половые органы мужчин и женщин имеют кардинальные различия.
К заболеваниям, вызывающим дискомфорт и рези в левом боку у женщин обычно приводят следующие заболевания:
- воспаления придатков матки,
- воспаление маточных труб,
- киста левого яичника,
- внематочная беременность,
- физиологические боли во время менструации.
Последнее часто проявляется болью в левом боку в пояснице. А для остальных случаев характерна температура и пульсирующая боль в левом боку при движении. Но в любом случае, назвать истинную причину болезненных ощущений сможет только специалист после тщательной диагностики.

Несильные и кратковременные болевые ощущения встречаются на любом сроке беременности. Но чаще всего они проявляются во время увеличения детородных органов во втором и третьем триместре. Рост матки сопровождается растягиванием связок. И это приводит к некоторому дискомфорту и болевым ощущениям. Ощущается боль над лобком, тянет в левом боку. Резкие движения, сильный кашель также приводят к дискомфорту.
В этом случае никакой опасности нет. А ноющие боли в правом и левом боку на уровне талии можно устранить, полностью расслабившись. Например, полежать в теплой ванне или выполнить упражнения из комплекса йоги для беременных. Но даже при таком характере болей, консультация со специалистом обязательна.
Сильный пол часто страдает от болей в левом или в правом боку совершенно по иным причинам. У мужчин левосторонние боли могут быть следствием воспалительного процесса в мочеполовой системе. А вот от чего болит правый бок сзади у мужчин:
- Камни в предстательной железе. При этой патологии бок болит справа, но может отдавать в поясницу.
- Кавернит – воспаление пещеристых тел члена. При острой форме бок мужчины справа сильно болит и режет, при хронической – ноет.
По особенностям болезненных ощущений можно судить о стадии патологического процесса. Чтобы определить, как срочно требуется медицинское вмешательство, проанализируйте, как именно болит бок.
- Сильные боли в районе талии (давящие, режущие, колющие) говорят о протекании острых процессов в организме. Они могут быть следствием внутренней травмы.
- Тупая боль характерна для хронического воспалительного процесса. Она ощущается как несильная, о ней можно ненадолго забыть или вовсе не заметить. При обострении заболевания болезненность становится сильнее и игнорировать ее уже не получается.
- «,Покалывание», вызывает нарушенное кровообращение. Когда воспаленный орган увеличивается и сдавливает окружающие ткани, нарушается нормальный кровоток. Кроме того, воспаленные ткани отекают, что также нарушает кровоснабжения. Так возникает периодическое чувство, при котором колет в левом боку. Ощущения покалывания сменяются онемением, когда в месте недавнего дискомфорта чувствительность снижается.
- Пульсирующая боль характерна для гнойных процессов.
Методы диагностики
Важно вовремя обратиться к врачу, ведь провоцирующие боли могут быть носить серьезный характер. Только своевременное выявление болезни уменьшает риск перехода заболевания в хроническую форму заболевания.
Первый врач, к которому следует обратиться – терапевт. Он обязательно расспросит об особенностях болей:
- точное место,
- вид (тянущая, острая, ноющая, режущая, пульсирующая),
- периодичность,
- интенсивность.
И уже после первичного осмотра терапевт направит к одному или нескольким узкопрофильным специалистам:
- гастроэнтерологу,
- урологу,
- гинекологу,
- инфекционисту,
- неврологу.
Обследования, назначающиеся при болях в боках со стороны спину:
- анализы крови, мочи, кала,
- УЗИ сердца, органов брюшной полости и малого таза,
- ЭКГ,
- КТ,
- МРТ,
- фиброгастродуоденоскопия,
- фиброколоноскопия,
- флюорография,
- рентгенография.
Внимание! Не пытайтесь поставить себе диагноз самостоятельно. Только квалифицированный специалист способен выявить причины болей по бокам с двух сторон и поставить окончательный диагноз.
Что делать, если болит бок слева или справа? Если боль в левом боку носит острый характер, немедленно обращайтесь за неотложной медицинской помощью. Большинство заболеваний с такой локализацией несет серьезную угрозу здоровью и жизни человека и нередко требуют срочного оперативного вмешательства. Но даже если левый и правый бок со спины в пояснице болит не так сильно, консультация и полная диагностика обязательны.
Лечение
Изучив результаты исследований, врач назначит консервативное или оперативное лечение. Для снятия неприятной симптоматики применяют как лекарственные препараты, так и рецепты народной медицины.
Если ситуация не критичная, то еще до обращения к специалисту можно облегчить свое состояние:
- Чтобы снизить боль в правом боку на уровне талии – принять анальгетик, попутно снимающий воспаление и снижающий температуру.
- Отказаться от приема жирной, жареной пищи, алкоголя.
- Исключить занятия спортом и физические нагрузки.
- Употреблять еду небольшими порциями, но часто. Это нормализует циркуляцию желчи, ускорит процессы метаболизма и снизит нагрузки на заболевший орган.
Более дорогие аналоги:
При сильных мучительных болях таблетки не всегда помогают. В этих случаях назначают уколы – те же препараты, только в форме растворов для внутримышечного использования.
Ослабить болевые симптомы способны и ректальные свечи. Они предотвращают развитие воспаления и расслабляют мышцы.
Из часто назначаемых:
Важно! Обратите внимание, что обезболивающие препараты используют только при мышечных болях для снятия спазма. Если проблема кроется в ЖКТ, почках или в дыхательных органах, специалист назначит другое лечение. В большинстве случаев сначала лучше показаться врачу, а потом уже пить спазмолитики, которые смажут картину заболевания и затруднят диагностику.
Народные средства помогают при первых признаках воспалительного процесса. Они оказывают успокоительное и обезболивающее действие. Боли в пояснице помогут снять компрессы. Но помните, что такой метод лечения используют только для снятия неприятных ощущений —, на причины болей они не влияют.
Предлагаем вам несколько вариантов компрессов:
- С горчицей. Разведите 1 ст. л. горчичного порошка в воде комнатной температуры до консистенции сметаны. Намажьте поясницу полученной смесью, накройте шерстяным шарфом или пледом и оставьте на 5-7 минут.
- С бодягой. Хорошим средством для лечения болей в спине считают бодягу. Разведите ее с растительным маслом в пропорции 1:3. Намажьте больной участок тела, укройте и оставьте на один час.
- С медом. Поясницу можно смазать натуральным пчелиным медом. Интенсивное растирание ускорит процесс, нормализует кровообращение и вернет тонус мышцам.
Заключение
Всегда прислушивайтесь к своему организму – посылая вам сигналы в виде болей, он сообщает, что с ним не все в порядке. Сначала обратите внимание на симптомы, попробуйте понять, что могло послужить причиной. Не игнорируйте боль, чтобы не упустить важное заболевание, которое впоследствии без надлежащей терапии перерастет в хроническую стадию.
Обязательно обратитесь к врачу, не занимайтесь самолечением. Специалист проведет диагностику организма и назначит грамотное лечение.
Читайте также: