Аппараты внешней фиксации для позвоночника

Проблема лечения неосложненных повреждений позвоночника – одна из наиболее актуальных проблем современной травматологии и ортопедии. Врачи целого ряда специальностей – травматологи, ортопеды, нейрохирурги, рентгенологи, специалисты по реабилитации, работники социальной сферы – вот далеко не полный перечень лиц, заинтересованных в решении проблем, которые встают перед пациентом после получения травмы позвоночника.
Многогранность клинических проявлений, сопровождающих повреждения позвоночника, обусловлена особенностями строения позвоночного столба. Так, например, повреждения таких анатомических структур, как поперечные, остистые, суставные отростки, могут протекать практически бессимптомно, являясь в ряде случаев случайной находкой. В свою очередь, нестабильные повреждения и особенно осложненные протекают с ярко выраженной классической клинической симптоматикой.
Создание классификации переломов позвоночника осуществлялось на разных этапах исследования данного вида повреждения. Так, Holdsworth (1970) был одним из первых исследователей, обративших внимание на особенности повреждений переднего и заднего опорного комплексов и предложивших двухколонную классификацию переломов позвоночника. Широкое распространение в отечественной травматологии получила классификация Я.Л. Цивьяна, предложенная им в 1971 г., с дополнениями и изменениями используемая и до наших дней. Классификация Denis (1983) давала исчерпывающую характеристику повреждений костных и связочных структур, степень сужения позвоночного канала на основе трехколонной теории строения позвоночника. Magerl (1994) с коллективом авторов разработал наиболее распространенную в Европе в наши дни классификацию Международной ассоциации остеосинтеза – АО, в которой все повреждения делятся на 3 группы: А, В, С, имеющие детализированные подгруппы.
В нашей стране приоритет внеочагового остеосинтеза повреждений всех локализаций, в том числе и позвоночника, принадлежит академику Г.А. Илизарову и ученым его научной школы. Учитывая особенности анатомического строения позвоночника, а также накопленный значительный опыт по фиксации позвонков за остистые и поперечные отростки, фиксирующие элементы первых аппаратов внешней фиксации вводились именно в эти анатомические образования (Филиппов В.А., Бызов Б.И., 1996). Нередко данные конструкции применялись не только как этап, предваряющий выполнение переднего спондилодеза, но и как фиксирующий элемент при уже произведенной декомпрессии или спондилодезе.
Одним из первых ученых, применивших принцип транспедикулярной фиксации, стал Roy-Camille (1976, 1979, 1986). Его идеи были развиты W. Dick (1984) и Magerl (1982, 1984, 1994). Ими был предложен новый способ остеосинтеза позвоночника, заключавшийся в введении резьбовых стержней вне зоны перелома и фиксации их в опорных пластинах аппарата.
Данная методика оперативного лечения широко распространялась по странам Западной Европы. Ряд авторов (Arnold W., 1986; Steffe A.D. et al., 1993) опубликовали результаты лечения пациентов с неосложненными переломами позвоночника, отмечая при этом появляющиеся осложнения и неудовлетворительные исходы. Учитывая недостатки имевшихся конструкций, авторы стали применять собственные модификации аппаратов (Knopf W., 1989). В нашей стране широкое применение получили аппараты внешней фиксации РНЦ ВТО им. академика Г.А. Илизарова.
Этим же авторам принадлежал целый ряд работ о результатах оперативного лечения заболеваний и повреждений позвоночника, где подробно описывались методики остеосинтеза позвоночника оригинальным аппаратом внешней фиксации и их результаты.
Лавруков А.М., Томилов А.Б. (2002) в качестве показаний для оперативного лечения переломов позвоночника в целом выделяли следующие диагностические признаки: нестабильный перелом позвоночника с компрессией тела позвонка более 10–15 градусов (тип В, С по АО); стабильный оскольчатый перелом позвоночника (тип А по АО); вертебро-медуллярный конфликт первой и более степени; ЭНМГ признаки аксонального или передне-рогового типа поражения спинного мозга и его корешков.
Проведенные авторами исследования позволили им сформулировать основные положения и показания для остеосинтеза позвоночника аппаратом внешней фиксации: Свежие компрессионные переломы позвоночника тип А и В (по АО) без неврологических расстройств; застарелые повреждения позвоночника с кифотическими деформациями и нестабильностью; позвоночно-спинномозговые травмы в остром, раннем, промежуточном и позднем периодах; травматические спондилолистезы и вывихи позвонков; дегенеративно-дистрофические заболевания пояснично-сакрального отдела позвоночника, приводящие к смещению поясничных позвонков; спондилиты и дисциты различных этиологий.
Противопоказания для использования метода: пиодермия и гнойно-воспалительные процессы в области предполагаемого использования аппарата внешней фиксации позвоночника. Относительными противопоказаниями являются пролежни в стадии репарации, расположенные в областях, близких к уровню поврежденного отдела позвоночника.
Показания для метода остеосинтеза позвоночника аппаратом внешней фиксации требовали дополнения положениями об одно- и двухэтапном оперативном лечении.
Показания к одноэтапному оперативному лечению: свежие переломы тел позвонков и позвоночно-спинномозговые травмы в остром и раннем периодах болезни до 10–14 дней с момента травмы; застарелые переломы позвоночника в сроки более 3 недель с момента травмы с признаками формирования дистракционного регенерата поврежденных позвонков в период 1,5–2 месяца с начала дистракции.
Показания ко второму этапу лечения – межтеловому спондилодезу поврежденных двигательных сегментов позвоночника; разрушение тела позвонка при повреждении смежных межпозвонковых дисков; отсутствие признаков формирования дистракционного регенерата при застарелых повреждениях.
Сохранение достигнутой коррекции формы позвоночного столба при застарелых повреждениях позвоночника, когда устранение деформации происходит за счет транспозиции позвонков.
Об эффективном применении аппаратов внешней фиксации при лечении переломов позвонков в поздние сроки после травмы и при наличии грубых деформаций позвоночника сообщал Афаунов А.А. (2006), причем продолжительность этапа внешнего остеосинтеза составляла всего 6–14 дней.
Жупанов А.С. с соавт. (2009) во всех случаях применения аппаратов внешней фиксации достигали полного восстановления нормальных анатомических взаимоотношений в измененном позвоночном двигательном сегменте и считали, что наиболее эффективным является широкое комбинирование методов внутренней и внешней фиксации. К недостаткам последней ими относятся сложности ухода за больным и его реабилитации.
Вместе с тем Прудникова О.Г. с соавт. (2008) отмечали наличие следующих осложнений: прооперировано 280 пациентов, из них у 24 (8,8 %) возникали осложнения: переломы стержней ‒ у 12 (4,4 %), воспаление мягких тканей – у 6 (2,2 %), появление кифоза после демонтажа аппарата – у 6 (2,2 %). При этом авторы связывали переломы 4 стержней с их неправильным проведением, 8 – с нарушением пациентами ортопедического режима. Причинами появления кифоза в 2 случаях стало неправильное планирование оперативного приема, в 4 – несоблюдение пациентами рекомендаций (отказ носить корсет). Худяев А.Т. с соавт. (2008) разработал систему контроля осевых усилий на стержни аппарата внешней фиксации, которая позволяла прогнозировать опасные ситуации, угрожающие переломом транспедикулярных стержней.
Таким образом, наряду с очевидными достоинствами фиксации позвоночника аппаратом можно выделить целую группу осложнений, связанных с его применением. Очевидно, что необходимо дальнейшее совершенствование метода внеочаговой фиксации позвоночника, имеющего колоссальные перспективы, особенно при устранении застарелых многокомпонентных деформаций, в лечении открытых переломов позвоночника и спондилитах различной этиологии.
Рецензенты:

Аппарат внешней фиксации Медбиотех НП Аппарат внешней фиксации
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект компрессионно-дистракционных стержневых аппаратов МКЦ-01 № 4 для тазобедренного сустава
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект компрессионно-дистракционных стержневых аппаратов МКЦ-01 № 3 для наложения на таз
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект компрессионно-дистракционных стержневых аппаратов МКЦ-01 № 2 для поясничного отдела позвоночника
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект компрессионно-дистракционных стержневых аппаратов МКЦ-01 № 1 для длинных трубчатых костей
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Универсальный комплект узлов и деталей стержневых компрессионно-дистракционных аппаратов МКЦ-01 с набором инструментов
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплекты аппаратов стержневых для удлинения длинных трубчатых костей с набором инструментов КСАУ-01 для детей
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплекты аппаратов стержневых для удлинения длинных трубчатых костей с набором инструментов КСАУ-01 для взрослых
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект узлов и деталей для сборки компрессионно-дистракционных стержневых аппаратов для остеосинтеза мелких трубчатых костей с набором инструмента КУД-САИ-01 с набором инструментов
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект аппаратов спице-стержневых для стопы АСС-ЧКС
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект аппаратов спице-стержневых для голени АСС-ЧКГ
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект аппаратов спице-стержневых для бедра АСС-ЧКБ
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Комплект аппаратов спице-стержневых для плеча и предплечья АСС-ЧКПП
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Базовый комплект аппаратов спице-стержневых для чрескостного остеосинтеза длинных и коротких трубчатых костей АСС-ЧК-ГЭП"ЦИТО" с набором инструментов для их установки
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Расширенный комплект аппаратов спице-стержневых для чрескостного остеосинтеза длинных и коротких трубчатых костей АСС-ЧК-ГЭП"ЦИТО" с набором инструментов для их установки
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Дистрактор универсальный
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Аппараты шарнирно-дистракционные для восстановления функций локтевого, лучезапястного, коленного и голеностопного суставов (по О.В.Оганесяну) (вариант комплектации 3)
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Аппараты шарнирно-дистракционные для восстановления функций локтевого, лучезапястного, коленного и голеностопного суставов (по О.В.Оганесяну) (вариант комплектации 2)
- Под заказ
- Гарантия 1 год

Аппарат внешней фиксации ЦИТО Аппараты шарнирно-дистракционные для восстановления функций локтевого, лучезапястного, коленного и голеностопного суставов (по О.В.Оганесяну) (вариант комплектации 1)
- Под заказ
- Гарантия 1 год

- Под заказ
- Гарантия 1 год
Скорее всего вам потребуется:




Наши высококлассные специалисты точно подберут для Вас идеальное сочетание с экономической и клинической точки зрения.
Если помощь нашего специалиста окажется бесполезной - мы расстанемся с таким сотрудником. Мы уверены в качестве нашего обслуживания
Подпишитесь на рассылку и узнавайте первыми о самых свежих скидках на оборудование!
Полезная модель относится к медицине, а именно к травматологии и ортопедии, в частности, к фиксаторам, используемых в устройствах для внешней стержневой фиксации и может быть использована при лечении повреждений и заболеваний позвоночника. Резьбовой стержень представляет собой резьбовой металлический стержень длиной 200 мм переменного диаметра. Часть стержня длиной 45 мм, и диаметром 3 мм имеет спонгиозную резьбу и на конце заострен, на остальной части металлического стержня длиной 155 мм и диаметром 5 мм выполнена метрическая резьба. Между частями стержня расположена шайба диаметром 12 мм, толщиной 2 мм, приваренная к стержню. Исключается выход резьбового стержня за пределы передней грани позвонка, что повышает безопасность закрытого введения резьбового стержня в тело позвонка. 3 ил.
Полезная модель относится к медицине, а именно к травматологии и ортопедии, в частности, к фиксаторам, используемых в устройствах для внешней стержневой фиксации и может быть использована при лечении повреждений и заболеваний позвоночника.
Известна конструкция резьбовых стержней, используемых в устройстве фиксации и коррекции позвоночника (патент РФ 2019148, 1994), имеющих спонгиозную и метрическую резьбу. На одном конце стержня выполнены лыски в виде треугольника, а на противоположном - режущая кромка. Через корни дужек позвонков, избранных в качестве базы фиксации и коррекции, проводят резьбовые стержни спонгиозной резьбой и режущими кромками в тела позвонков, а на участках стержней с метрической резьбой закрепляют основание устройства, что позволяет надежно удерживать поврежденные сегменты позвоночника и осуществлять коррекцию деформаций в различных плоскостях. Однако при проведении резьбовых стержней в тела позвонков не исключается возможность выхода концов стержней за пределы тела позвонка с повреждением элементов спинного мозга.
Наиболее близким к предлагаемой полезной модели является резьбовой стержень, входящий в комплект устройства для внеочагового остеосинтеза позвоночника (патент РФ 2115381, 1998). Стержень имеет резьбовую часть с режущей кромкой и винтовую часть. Стержни закрыто вводят в заранее определенные точки (через корень дужки в тело позвонка), выше и ниже лежащих от сломанного позвонков. Свободные концы стержней закрепляют на опорных пластинах с помощью компенсаторных шайб так, чтобы одна пластина фиксировала два позвонка. Пластины соединяют между собой, с возможностью перемещения пластин относительно друг друга в пределах 60°. С помощью пластин поэтапно осуществляют репозицию позвонков во всех плоскостях, восстанавливая форму поврежденного позвоночного сегмента, после чего устройство жестко фиксируют (На Фиг. 1 представлено устройство для внеочагового остеосинтеза позвоночника, смонтированное на муляже). Резьбовые стержни надежно удерживают позвонки.
Однако при использовании устройства при закрытом введении резьбового стержня в тело позвонка возникает проблема его выхода за пределы передней грани позвонка, вплоть до повреждения внутренних органов (на Фиг. 2 представлена рентгенограмма, на которой виден выход конца резьбового стержня из передней грани позвонка). Данное осложнение может встречаться в 5,5% случаев остеосинтеза позвоночника аппаратом внешней фиксации (Бердюгин К.А., Бердюгина О.В., Кутепов С.М. Ошибки и осложнения остеосинтеза позвоночника / под ред. Белокрылова Н.М. - Екатеринбург: Изд-во ГБОУ ВПО УГМА Минздравсоцразвития России, 2011. - С. 76.)
Техническая задача - повышение безопасности закрытого введения резьбового стержня в тело позвонка путем его модификации - решается следующим образом.
Резьбовой стержень для аппарата внешней фиксации позвоночника, имеющий резьбовую и винтовую части представляет собой резьбовой металлический стержень, переменного диаметра, меньшего 3 мм со стороны введения стержня в кость, длиной 45 мм и большего 5 мм по остальной части стержня длиной 155 мм, причем между частями стержня расположена шайба диаметром 12 мм и толщиной 2 мм.
Наличие переменного диаметра резьбового стержня позволяет минимизировать возникновение трещин и сколов при введении тонкой части стержня с меньшим диаметром в дужки и тела позвонков, при этом часть стержня с большим диаметром остается снаружи и позволяет проводить репозицию с большими усилиями. Наличие же упора на металлическом стержне между двумя частями с большим и меньшим диаметром в виде шайбы не позволяет провести стержень в дугу позвонка более чем на 45 мм, т.е. длину части с меньшим диаметром, что не позволяет выходить стержню за пределы передней грани позвонка.
Таким образом, модификация резьбового стержня обеспечивает профилактику выхода стержня за пределы передней грани позвонка, что повышает безопасность закрытого введения резьбового стержня в тело позвонка.
Резьбовой стержень представляет собой резьбовой металлический стержень длиной 200 мм переменного диаметра (на Фиг. 3 представлен внешний вид предлагаемого модифицированного резьбового стержня). Часть стержня длиной 45 мм, и диаметром 3 мм (1) имеет спонгиозную резьбу и на конце заострен, на остальной части металлического стержня длиной 155 мм и диаметром 5 мм (2) выполнена метрическая резьба. Между частями стержня расположена шайба (3) диаметром 12 мм, толщиной 2 мм, приваренная к стержню.
Предлагаемый резьбовой стержень в составе устройства для внеочагового остеосинтеза позвоночника используют при лечении повреждений и заболеваний позвоночника.
Под наркозом в положении больного на животе под контролем ЭОП в тела позвонков транспедикулярно вводят резьбовые стержни. Ориентирами для закрытого введения резьбовых стержней в тела позвонков служат доступные для пальпации анатомические ориентиры. Пальпаторно определяют остистый отросток поврежденного позвонка, который более других выстоит под кожей. Затем проводят две линии: одну по верхнему краю остистого отростка в горизонтальной плоскости через середину корня дужки и вдоль поперечного отростка; вторую - в сагиттальной плоскости через вершину поперечного отростка позвонка. В точке пересечения линий производят разрез кожи, подкожной клетчатки и фасции размером до 1,5 см, через который вводят троакар. Проверив правильность положения троакара на мониторе электронно-оптического преобразователя в позвонок вводят резьбовой стержень, фиксированный в ручке-ключе. Вращательным движением внедряют острие стержня в кортикальную пластинку дужки и вкручивают его в тело позвонка до упора в виде шайбы. Наличие упора в виде шайбы не позволяет провести стержень в дугу позвонка более чем на 45 мм, т.е. на длину части стержня со спонгиозной резьбой. После введения необходимого количества резьбовых стержней их свободные концы закрепляют на опорных пластинах с помощью компенсаторных шайб так, чтобы одна пластина фиксировала два позвонка. Производят необходимые дистракционно-репозиционные усилия для устранения смещений и деформаций позвонков и фиксируют устройство.
Достигнутый результат - профилактика выхода резьбовой части стержня за пределы передней грани позвонка, что устраняет возможность травматизации внутренних органов или крупных сосудов, что в свою очередь повышает безопасность проведения операции.
Резьбовой стержень для аппарата внешней фиксации позвоночника, выполненный в виде резьбового металлического стержня, имеющего на одном конце спонгиозную резьбу, а на другом - метрическую, отличающийся тем, что резьбовой металлический стержень выполнен переменного диаметра, меньшего 3 мм со стороны введения стержня в кость, длиной 45 мм и большего 5 мм по остальной части стержня, причем между частями стержня расположена шайба диаметром 12 мм и толщиной 2мм.
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
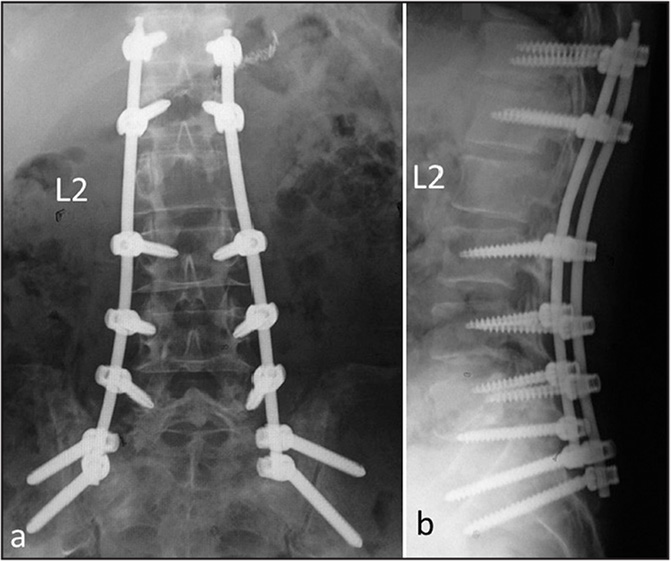
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
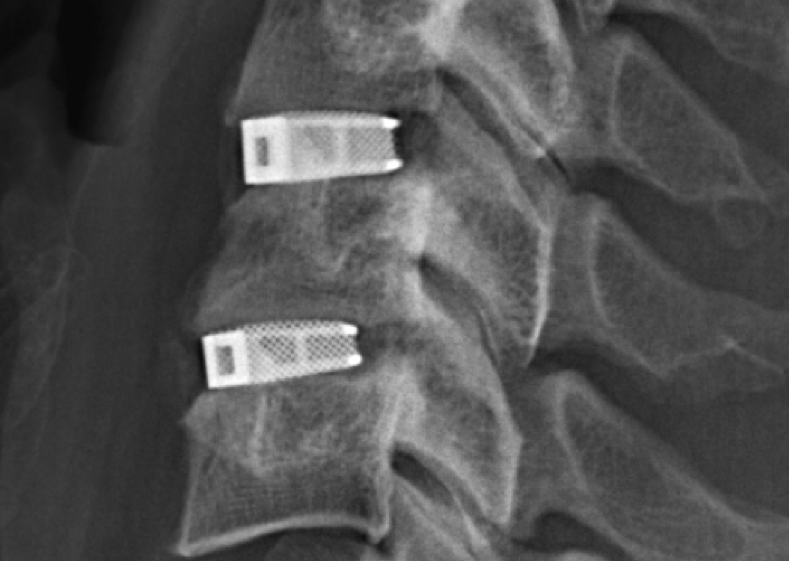
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.


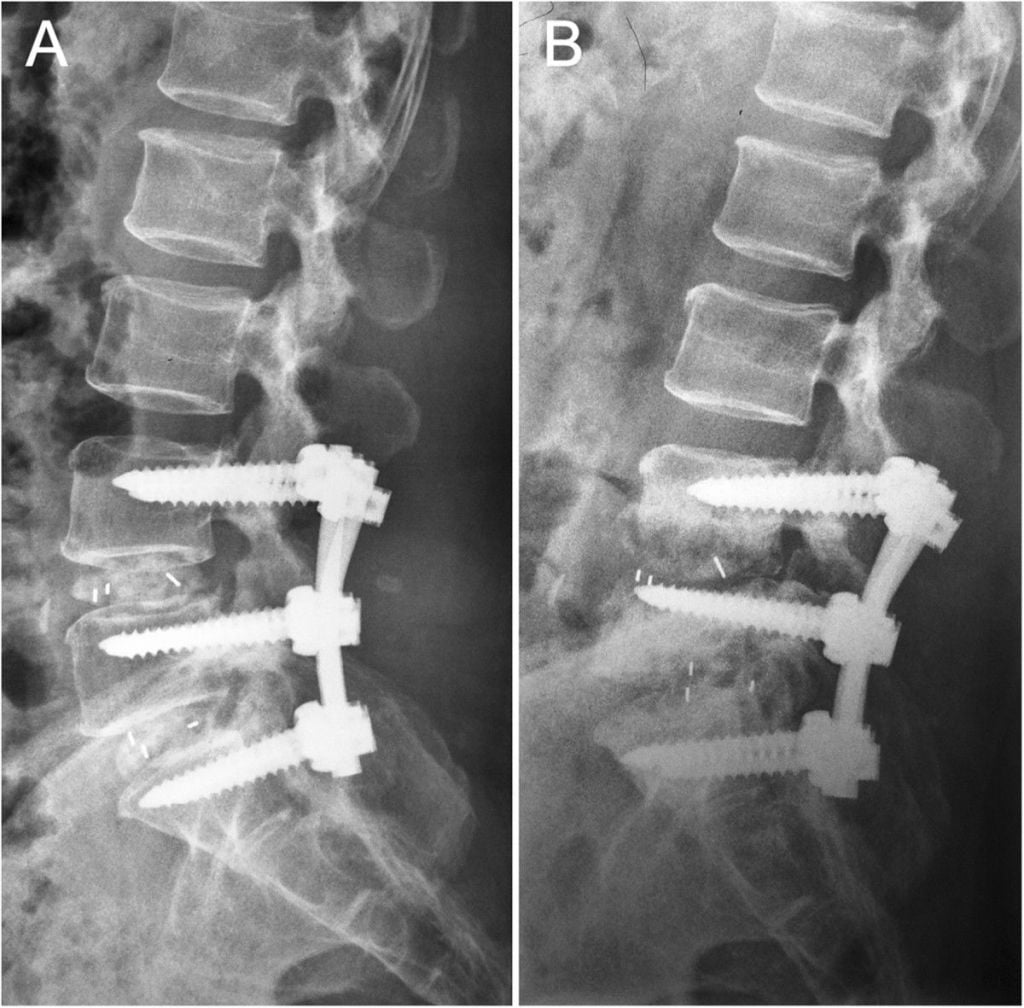
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
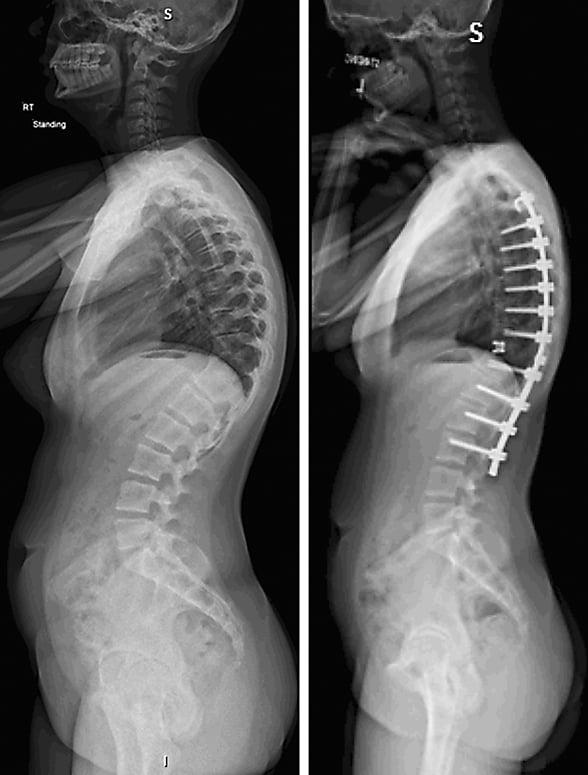
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
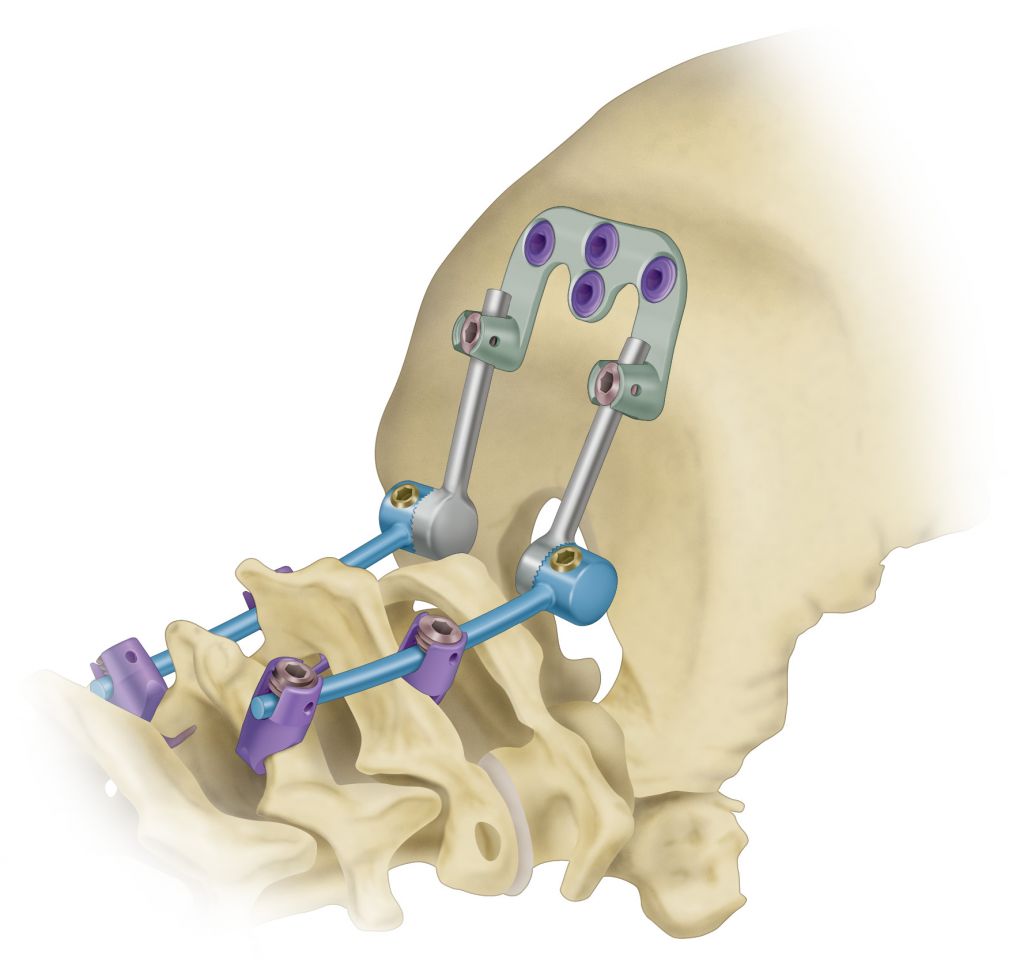
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Читайте также:


