Аппараты для лечения сосудов головы и шеи

Сосудистая система головы и шеи включает жизненно важные артерии, которые поставляют насыщенную кислородом кровь к мозгу, мышцам лица, структурам ротовой полости и глазам. В сеть кровоснабжения также входят вены, возвращающие лишенную кислорода кровь к сердцу и легким. Мозговая ткань считается метаболически активной, поскольку использует около 20% всего кислорода и глюкозы, поступающих в организм ежедневно. Любое нарушение притока крови к мозгу очень быстро приводит к снижению умственных функций, потере сознания, а при длительной ишемии – к смерти.
Сосуды головы и шеи, снабжающие кровью головной мозг, представлены парными структурами:
- левая и правая позвоночные;
- левая и правая общие сонные артерии.
Позвоночные артерии проходят через поперечные отверстия шейных позвонков. По своему ходу они отдают несколько менингеальных, мышечных и позвоночных ветвей для различных структур. Сосуды проникают в череп сквозь большое затылочное отверстие и соединяются в его основании. Оттуда они обеспечивает кровью структуры заднего мозга, включая ствол, мозжечок и продолговатый мозг. Именно затылочные отделы отвечают за функции дыхания, регуляции кровообращения и сердцебиения.
Позвоночные артерии отходят от подключичных артерий, расположенных в грудной клетке ниже ключиц, где крепятся мышцы шеи. Потому их состояние зависит от осанки и состояния шейного отдела.
Анатомия сосудов шеи имеет особенности, поскольку позвоночные и внутренние сонные артерии — это не отдельные образования. Сосуды соединяются в мозговом артериальном круге, который расположен в основании черепа. Виллизиев круг гарантирует, что мозг будет обеспечен кровью даже в случае блокировки одной из главных артерий.
Левая и правая сонные артерии делятся на две ветви:
- внутренние сонные артерии проходят в череп через отверстия, где в основании мозга разветвляются на левую и правую передние и средние мозговые артерии, которые поставляют кровь к соответствующим участкам;
- наружная сонная артерия разделяется на верхнюю щитовидную, восходящую глоточную, язычную, лицевую, затылочную, заднюю аурикулярную, верхнечелюстную и поверхностную височные артерии, которые обеспечивают приток крови к коже, мышцам и органам. Большинство из них снабжает голову и лицо кислородом, а только верхняя щитовидная и восходящая глоточная – структуры в области шеи.
Три пары крупных вен возвращают кровь из тканей головы и шеи к сердцу. Позвоночные вены спускаются сквозь поперечные отверстия шейных позвонков, обеспечивая отток от спинного мозга, позвонков и мышц шеи. Поверхностные структуры на внешней стороне черепа дренируются наружными яремными венами. Отток крови из мозга поддерживается венозными синусами в твердой мозговой оболочке, которые объединяются в яремные вены между затылочной и височными костями. Спазм мускулатуры шеи может нарушать отток венозной крови, провоцируя головные боли.

Основные патологии сосудов шеи и головы
Кровоснабжение мозга поддерживается только двумя парами главных артерий. Проблемы с сосудами шеи становятся причиной нарушений мозгового кровообращения – острых и хронических. При снижении притока крови клетки начинают испытывать кислородное голодание и нарушение обменных процессов. К основным патологиям сосудов шеи и головы относятся:
- Ишемические инсульты – вызваны блокировкой артерий тромбом или эмболом. Чаще всего сонные и позвоночные артерии перекрываются частично, но сниженное поступление крови приводит к голоданию клеток, нарушению проводимости сигналов и дисфункции участков ишемии.Полностью обескровленные ткани отмирают за пять минут, но вокруг них образуется полутень – зона с нарушенным энергетическим обменом. В этих клетках сохраняется активность еще три часа.
- Геморрагический инсульт провоцируется гипертонией, разрывом аневризмы или сосудистой мальформации, встречается как осложнение антикоагулянтной терапии. Внутримозговое кровоизлияние происходит непосредственно в мозговую ткань с образованием кровяного сгустка – гематомы. В зависимости от ее размеров повышается риск отека мозга и роста внутричерепного давления.
- Сонные артерии чаще всего блокируются скоплениями липидов и холестерина, что приводит к атеросклерозу. Тяжелая закупорка просвета называется каротидным стенозом. Сужение артерий приводит к транзиторным ишемическим атакам – микроинсультам.
- Аневризмы головного мозга – это ослабевание сосудистой стенки, приводящее к ее раздуванию. Обычно выпячивание развиваются в месте разветвления сосуда. Аневризма бывает следствием врожденных дефектов, высокого артериального давления, атеросклероза и травм головы.
- Артериовенозные мальформации – это клубки аномальных или плохо сформированных сосудов (вен и артерий) с повышенной скоростью кровотечения. Изменения в сосудах происходит в различных частях тела. Артерии головного мозга страдают при эмбриональном развитии или после черепно-мозговой травмы. Мальформации могут сдавливать мозговые ткани, вызывать судороги и головные боли. Иногда они разрываются, вызывая внутримозговое или субарахноидальное кровоизлияние.
Аномалии сосудистого кольца – Виллизиева круга – приводят к различным симптомам из-за асимметричного кровоснабжения головного мозга. Иногда из-за недоразвития артерий образование становится неполным. Страдают бассейны, снабжаемые задней мозговой артерией и зрительная кора, развиваются мигрени, появляется усталость.
Сонные артерии чаще всего поражаются атеросклерозом — прогрессирующим сосудистым заболеванием. Патология характеризуется накоплением жировых отложений вдоль внутреннего слоя артерий, что приводит к образованию бляшек. Бляшка состоит из гладкомышечных клеток, жировых веществ, холестерина, кальция и клеточных отходов. Утолщение на стенке сужает артерии и снижает приток крови к мозгу.
Патофизиология атеросклероза выходит за рамки упрощенной пассивной модели накопления холестерина в субинтимальном пространстве артерий. Внимание ученых сосредотачивается на механизмах воспаления и иммунного ответа в формировании и дестабилизации бляшек. Хроническое воспаление – это типичный признак болезней сердца вне зависимости от уровня холестерина в крови. Хронический стресс признан одним из самых важных сердечно-сосудистых факторов риска развития инсульта.
Уровень нейтрофилов и моноцитов повышается после стрессовой ситуации. Стресс увеличивает концентрацию норадреналина в крови, и этот гормон взаимодействует с рецепторами на стволовых клетках костного мозга. В ответ на это повышается активность лейкоцитов – воспалительных молекул.
Стресс связан с аномальной активацией симпатических нервов и снижением кровотока из-за взаимодействия α-адренорецепторами. Уровень норадреналина повышен у больных с артериальной гипертензией, что является одним из ведущих факторов атеросклероза и инсульта.
Между треугольниками, ограниченными мышцами шеи, находится прямоугольная грудино-сосцевидная область, где располагается общая сонная артерия и ее бифуркация на наружную и внутреннюю. От напряженности в грудино-ключично-сосцевидной мышце зависит состояние сонной артерии. Мышца перегружается в ответ на реакцию стресса, когда человек переходит на поверхностное дыхание.

Заболевание сонных артерий может протекать бессимптомно, и случайно во время обследования выявляются холестериновые отложения. Даже сильный стеноз не всегда проявляет себя. Транзиторные ишемические атаки, как результат атеросклероза сонных артерий, возникают при добавлении факторов – физической нагрузки, стресса. Временное снижение кровотока продолжается от нескольких минут до часа, а признаки полностью исчезают спустя сутки. К признакам транзиторной ишемической атаки относятся:
- внезапная слабость руки и ноги на одной стороне тела;
- паралич руки или ноги на одной стороне тела;
- нарушение координации движения;
- спутанность сознания, снижение концентрации внимания, головокружение, обмороки и головная боль;
- онемение или потеря чувствительности кожи лица, рук или ног;
- временное снижение или помутнение зрения;
- снижение четкости и внятности речи.
После транзиторной ишемической атаки редко бывает необратимое повреждение головного мозга. Симптомы заболеваний сосудов головы и шеи проявляются задолго до основной проблемы мигренями, болями при повороте головы, напряжением в затылке.
Две позвоночные артерии соединяются и образуют базилярную артерию. Сосуды, которые проходят через отверстия в поперечных отростках, обеспечивают приток крови к задней части мозга. Эти зоны мозга контролируют дыхание, частоту сердечных сокращений, глотание, зрение, движения, осанку или равновесие. Импульсы нервной системы, соединяющие центральную нервную систему и периферию, проходят через заднюю часть мозга.
Признаки сосудистых нарушений базилярного бассейна таковы:
- проблемы произношения слов, невнятная речь;
- затруднение глотания;
- двоение в глазах или потеря зрения;
- онемение или покалывание на лице или коже головы;
- внезапные падения;
- головокружение;
- нарушение памяти.
Прежде, чем лечить сосуды головы и шеи лекарствами, стоит исключить структуральные причины – со стороны осанки, проблем в шейном или грудном отделах.
Повлиять на проходимость артерий и приток крови могут разные факторы, помимо курения, гипертонии, диабета и холестерина. Чаще всего с этим связаны проблемы осанки, спазм мелких мышц шеи, вызывающий разворот позвонков и защемление артерии. Причиной не всегда является остеохондроз или грыжи шейного отдела.
Связь сосудов головного мозга и зрения как раз требует оценки позвоночных артерий, а также причин их изгибов – состояния мышц шеи. Иногда особенности расположения сосудов выявляются у ребенка, и тогда нужно обратить внимание на осанку. Обычно у таких детей одно плечо выше другого.
Методы диагностики состояния сосудов
Проверять сосуды нужно всем людям, которые часто испытывают стрессы, головные боли, напряжение в шее. Врач отправляет на инструментальное обследование только при наличии стойких симптомов: нарушения зрения, жалобы на головокружение и шум в ушах, онемение в руках.

Большинство сосудистых проблем выявляются с помощью методов визуализации:
- Церебральная ангиография или рентген с контрастом предполагает введение вещества с помощью катетера под контролем флюороскопа и последующее выполнение рентгеновских снимков.
- Каротидный дуплекс – это ультразвуковое исследование артерий, выявление бляшек, тромбов и оценки уровня кровотока в сонных артериях. Неизвазивный и быстрый способ диагностики.
- Компьютерная томография хорошо визуализирует состояние костной ткани, крови, мозга, используется при диагностике геморрагических инсультов. КТ-ангиография позволяет оценить состояние сосудов головного мозга и шеи вместо инвазивной ангиограммы.
- Допплеровское ультразвуковое исследование позволяет обследовать поверхностные и глубокие сосуды, вены. УЗИ применяется для оценки сонных артерий.
- Электроэнцефалограмма предполагает размещение электродов на кожу головы для оценки мозговых волн в различных областях.
- Люмбальная пункция — это инвазивный диагностический тест, который предполагает забор образца спинномозговой жидкости из пространства вокруг спинного мозга длинной иглой. Используется при обнаружении кровотечения, вызванного кровоизлиянием в мозг.
- Магнитно-резонансная томография – это получение трехмерного изображения структур тела с использованием магнитных полей и компьютерных технологий. МРТ обычно применяется для визуализации ствола и задних отделов мозга, оценить транзиторные ишемические атаки.
- Магнитно-резонансная ангиограмма — это неинвазивное исследование, которое оценивает состояние артерий головы и шеи. Сканирование направлено на выявление аневризм, стеноза и атеросклеротических бляшек.
Если причина симптомов не выявляется, МРТ показывает норму в отношении сосудов и позвонков, то пациента отправляют лечить психосоматические заболевания. Взрослым невропатолог назначает антидепрессанты, а детям – валерьянку.
Иногда отправляют на массаж, который нужно делать осторожно. Спазмированные мышцы реагируют на стимуляцию руками повторным сокращением, потому возможны рецидивы в виде головокружения, повышения артериального давления.
Основные методы лечения
Лечением сосудов головы и шеи обычно занимаются тогда, когда есть симптомы других заболеваний: гипертония, атеросклероз. Здоровый образ жизни позволяет снизить риски, связанные с этими дисфункциями. Физические нагрузки на 25% понижают вероятность инсультов, а правильное питание и отказ от курения – еще на 25%. Восстанавливать здоровье нужно с малого: больше ходить, правильно питаться, ограничить алкоголь и отказаться от курения.

Основной путь профилактики в медицине – медикаментозный. При выявлении повышенного артериального давления назначают антигипертензивные препараты. Даже если имеются жалобы на шейный отдел, то используются таблетки для улучшения кровоснабжения или миорелаксанты для уменьшения спазма.
Лечение сосудов головы и шеи народными средствами полагается на употребление чеснока для очистки, горчичных компрессов. На сосудистый спазм, опосредованный мышечными дисбалансами и стрессовыми ситуациями, воздействия не происходит.
В домашних условиях для снятия последствий стресса подходит диафрагмальное дыхание – с расширением ребер в стороны на вдохе. При этом плечи не должны подниматься. Подобное дыхание разгружает мышцы и фасции шеи, расслабляет сосуды. Для коррекции мышечного дисбаланса лучше обращаться к остеопатам, но избегать манипуляций на позвонках.
Первым симптомом атеросклероза сосудов с головного мозга могут стать головные боли, которые возникают из-за застоя в сосудах крови, дефицита кислорода в тканях мозга. Головные боли носят тупой, ноющий характер, часто усиливаются при переутомлении и могут постепенно приобрести постоянный характер.





Атеросклероз сосудов головного мозга – хроническое заболевание, одна из наиболее распространенных форм атеросклероза, при котором в стенках артерий головного мозга откладываются липидные бляшки с последующим замещением их соединительной тканью. Разрастаясь, бляшки сужают просвет сосудов, приводя к нарушению питания мозговой ткани.
Причины развития атеросклероза сосудов головного мозга
- курение;
- ожирение;
- артериальная гипертензия;
- малоподвижный образ жизни;
- сахарный диабет;
- злоупотребление алкоголем;
- повышенная свертываемость крови;
- наследственная предрасположенность;
- частые стрессовые ситуации.
Симптомы атеросклероза сосудов головного мозга
Атеросклероз сосудов головного мозга может поражать как внутричерепные, так и внечерепные сосуды, питающие головной мозг. Выраженность симптомов атеросклероза сосудов головного мозга зависит от степени поражения сосудов питающих мозг. На фоне атеросклероза сосудов головного мозга наблюдается постепенное ухудшение деятельности центральной нервной системы, возможно развитие инсульта или психических нарушений.
Первым симптомом атеросклерозасосудов головного мозга могут стать головные боли, которые возникают из-за застоя в сосудах крови, дефицита кислорода в тканях мозга. Головные боли носят тупой, ноющий характер, часто усиливаются при переутомлении и могут постепенно приобрести постоянный характер.
Кроме головной боли, могут быть следующие симптомы: звон в ушах, головокружение, мелькание мушек перед глазами , шаткость походки , трудности в координации мелких движений , покраснение лица , потливость лица , нарушение сна.
Лечение и профилактика атеросклероза сосудов головного мозга
Для эффективного лечения атеросклероза сосудов головного мозга необходимо, в первую очередь, максимально снизить воздействие имеющихся факторов риска. Нужно бросить курить, ограничить употребление продуктов, богатых холестерином (жирных сортов мяса, сливок), нормализовать уровень сахара крови и артериальное давление.
В лечении данного заболевания используют медикаментозные, физиотерапевтические и хирургические методы.
ДЭНС терапия (динамическая электронейростимуляция) – эффективный физиотерапевтический метод лечения, профилактики атеросклероза сосудов головного мозга в домашних условиях, направленный на устранение причины заболевания и повышение защитных сил организма, отличается отсутствием побочных эффектов с хорошим клиническим улучшением.
Простые методики ДЭНС-терапии сочетаются с высокой эффективностью лечения . В результате лечения практически все больные получают положительный терапевтический эффект, проявляющийся улучшением общего состояния, уменьшением клинических проявлений, сокращением сроков лечения.
В основе ДЭНС-терапии лежит воздействие на биологические активные зоны с помощью нейроимпульса.
С помощью курсового воздействия аппаратами ДЭНАС достигается стабилизирующий эффект, который наиболее ценен при хронических заболеваниях .

Для лечения в домашних условиях и лечебных учреждениях рекомендуем аппарат ДЭНАС - Т или ДЭHАC - ПКМ 4 поколения с комплектом массажных электродов.
Порядок оформления заказа, условия оплаты и доставки здесь.
Результат применения ДЭНС - терапии при лечении, профилактике атеросклероза сосудов головного мозга — уменьшение клинических проявлений атеросклероза, улучшение кровоснабжения головного мозга, профилактика и лечение сосудистых осложнений.
Методика ДЭНС - терапии при лечении атеросклероза сосудов головного мозга:
Для более комфортного и эффективного проведения процедуры используйте выносной электрод: электрод-расческа
Для более комфортного и эффективного проведения процедуры используйте выносной электрод: ДЭНС-аппликатор
Дополнительные возможности лечения атеросклероза сосудов головного мозга:
3. Лечебная одежда: ДЭНАС-ОЛМ-1 одеяло, 1-2 процедуры в день, 20-40 минут или ДЭНАС-ОЛМ-2 жилет, 1-2 процедуры в день, 30-40 минут.
Основная функция сонных артерий шеи — снабжение кровью головного мозга и обеспечение его питательными веществами и кислородом. От нормальной работы сосудов зависит правильное функционирование мозга, нервной системы, органов чувств. Когда человек ведет неправильный образ жизни, переутомляется, недосыпает, находится под постоянными стрессами — повышается риск появления серьезных заболеваний. И первое из них — атеросклероз артерий шейного отдела.
Что такое атеросклероз
Атеросклерозом называют хроническое поражение кровеносных сосудов мышечно-эластического и эластического вида, которое возникает на фоне нарушенного белкового и липидного обмена. Сопровождается болезнь отложением на стенках сосудов холестерина и фракциями липопротеидов.
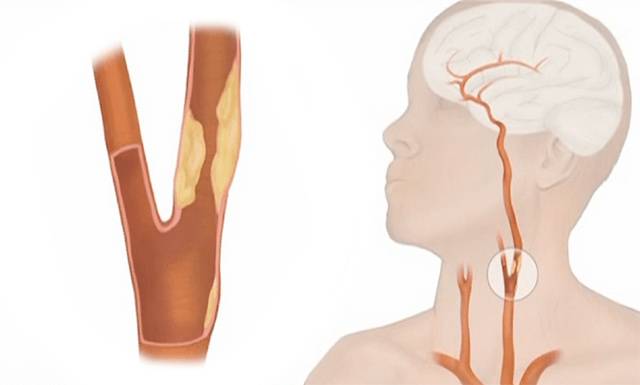
Болезнь начинает развиваться, когда нарушается целостность внутренней стенки сосуда. При нарушенном липидном обмене происходит образование вредного холестерина из липопротеидов низкой и очень низкой плотности, который начинает откладываться в месте повреждения. Это приводит к появлению на сосудной стенке желтых уплотнений.
На начальной стадии атеросклероза сосудов шеи возможно немедикаментозное лечение: для восстановления целостности сосудов достаточно лишь следить за питанием, заниматься спортом и отказаться от вредных привычек.
На второй стадии происходит образование атеросклеротических бляшек из соединительных тканей, которые постепенно заполняют просвет артерии. При разрыве происходит полная закупорка сосуда, которая ведет к инфаркту. Если бляшка продолжает уплотняться, то развивается ишемия сердца. На последней стадии болезни бляшка уплотняется солевыми отложениями минеральных соединений, что повышает ломкость сосуда. Атеросклеротические бляшки способны частично сузить просвет, а также привести к окклюзии или его полной закупорке.
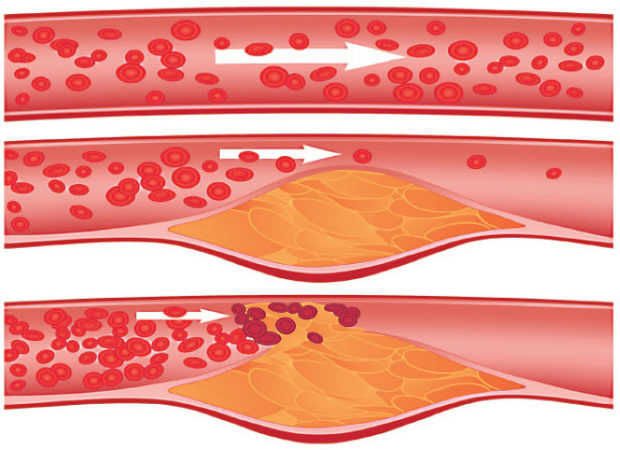
Заболевание подразделяют на 2 вида. При нестенозирующем атеросклерозе сосудов шеи бляшки растут вдоль сосудистой стенки. При стенозирующем нарост происходит внутри.
Атеросклероз способен вызвать нарушения работы мозга и привести к инвалидности. Развивается болезнь из-за неправильного жирового обмена, а к распространенным причинам атеросклероза сосудов шеи относят:
- Наследственность;
- Стрессы, депрессию;
- Лишний вес;
- Отсутствие физических нагрузок, гиподинамию;
- Гипертонию 2 и 3 степени;
- Сахарный диабет;
- Хронические заболевания печени и ССС;
- Нарушение работы щитовидной железы;
- Нарушение режима отдыха;
- Вредные привычки;
- Возраст.
Еще один важный фактор — пол. У мужчин возникает недуг чаще и раньше, чем у женщин. Объясняется это тем, что женщины обычно ведут более подвижный образ жизни, быстрее реагируют на эмоции, следят за питанием и имеют большую продолжительность жизни.
Ранняя стадия атеросклероза сосудов шеи не имеет выраженной или специфической симптоматики, и ее часто путают с усталостью, переутомлением, авитаминозом. На этом этапе болезнь можно выявить только по результатам общего анализа крови, если в титрах появляется повышенное содержание холестерина.

При прогрессировании атеросклероза шеи появляются такие симптомы, как:
- Головокружения;
- Сильные боли в области шеи;
- Головные боли;
- Слабость;
- Рассеянность;
- Бессонница.
Стеноз сосудов по мере развития ухудшает кровообращение головного мозга, что приводит к нарушению памяти и быстрой усталости, снижению остроты зрения и слуха. На поздних стадиях признаки атеросклероза сосудов головы и шеи усиливаются и проявляются в виде:
- Внезапной слепоты одного глаза;
- Онемением и покалыванием в руках и ногах, которое сопровождается потерей контроля двигательных функций;
- Потерей сознания;
- Проблем с речью, формированием предложений и сложностей в выражении мыслей;
- Трудностей с поиском привычных вещей;
- Потерей ориентации в пространстве;
- Снижения работоспособности и невозможности долго концентрироваться на чем-то;
- Нарушения кратковременной и длительной памяти.
Болезнь приводит к ряду осложнений. Атеросклероз магистральных артерий вызывает постепенное сосудное сужение, стеноз легких, инфаркт и инсульт.

Если сосуды головного мозга сужены или закупорены, то развивается ишемический инсульт, а если происходит кровоизлияние в результате разрыва сосуда — то геморрагический.
Диагностика стеноза сонных артерий
Во время общего осмотра врач устанавливает следующие физиологические признаки болезни:
- Повышенная волосатость ушной раковины;
- Патология ногтей на пальцах стопы;
- Большое количество жировиков;
- Отечность;
- Выпадение волос;
- Внезапная и сильная потеря веса без диет и физических нагрузок.
После осмотра прослушиваются систолические шумы и сердечные тоны, проводится пальпация внутренних органов. При сборе анамнеза определяют наличие ожирения, повышенного давления и гипертонии, диабета. Важную роль играет образ жизни пациента, условия работы, питание. Эти факторы способствуют развитию атеросклероза сосудов и осложнений.
Лабораторную диагностику стеноза сонных артерий начинают с общего и биохимического анализа крови и мочи. Большое количество гомоцистеина в крови приводит к повреждению внутренних стенок сосудов и началу отложения холестерина. Нормальное значение этого показателя:
- Для мужчин — 5-15 мкмоль/л;
- Для женщин — до 12 мкмоль/л.

Триглицеридами называют нерастворимые жиры, которые переносятся по крови липопротеидами очень низкой плотности. Превышение нормального показателя (1,7 ммоль/л) говорит о высоком риске атеросклероза. По коэффициенту атерогенности судят о развитии атеросклероза, осложненном ишемией сердца. Рассчитывают его как разницу между показателями общего холестерина и ЛВП, разделенную на уровень липопротеидов высокой плотности. Его норма — 1,98-2,51. Чем выше значение коэффициента, тем выше риск летального исхода от болезни.
При превышении уровня холестерина назначают дополнительный анализ на аполипротеин. Его норма — 1,08-2,25 г/л для женщин и 1,04-2,03 г/л — для мужчин. Пониженные показатели говорят о недостатке хорошего холестерина и риске развития атеросклероза шейных артерий.
Нормальные показатели липопротеидов:
- ЛПНП — 2,1-4,7 ммоль/л;
- ЛПОНП — 0,2-0,5 ммоль/л.
- Для общего холестерина, который включает в себя все липопротеидные фракции, норма установлена в 3,5-5,2 ммоль/л.
При анализе мочи определяют уровень лактатдегидрогеназа, который характеризует процессы обмена глюкозы. Если показатель превышен (норма — 120-246 U/L), то это говорит о развитии дополнительной ишемии и риске инфаркта миокарда.
После проведения лабораторных анализов назначается дополнительная инструментальная диагностика. Зависит она от симптомов заболевания и возраста пациента, наличия сторонних хронических болезней.
Ангиография или контрастный рентген проходит при введении в сосуды через катетер контрастного вещества и последующего рентгеновского сканирования. Метод позволяет оценить состояние мелких и крупных кровеносных сосудов, наличие атеросклеротических уплотнений. Запрещена процедура при аллергии на йод, острых психических расстройствах, сердечной, почечной или печеночной недостаточности, беременности и во время лактации. После ангиографии первый прием пищи должен быть через 8-10 часов.
При помощи КТА (компьютерная томографическая ангиография) исследуют сосуды мозга и шеи. Этот способ позволяет не только выяснить их состояние, но и определить скорость течения крови. Из-за меньшего излучения томографы имеют всего несколько противопоказаний. К ним относятся:
- Клаустрофобия;
- Аритмия;
- Вес пациента: некоторые модели рассчитаны на вес до 100 кг.
УЗИ применяют для обследования артерий сердца и сонных артерий. Метод основан на исследовании сосудов при помощи ультразвуковых волн. Когда они проходят через участки разной плотности, то происходит изменение волны и ее отражения. Датчик фиксирует эти изменения, а процессор преобразует их в картинку на мониторе. УЗИ — это простой и доступный метод диагностики, не имеющий противопоказаний или ограничений для проведения.

Еще один диагностический метод — допплерометрия. Это совмещение УЗИ с функцией Допплера, что позволяет оценить проходимость артерий, скорость кровотока по сосудам и измерить степени стенозирования сосудного просвета.
МРТ относится к современным и более совершенным методам диагностики, позволяющим рассмотреть процессы, происходящие в организме. Больного помещают в капсулу, оснащенную магнитами. При помощи специального ПО происходит отражение на экране монитора состояния сосудов и артерий в реальном времени.
Методики лечения атеросклероза
После проведения диагностических процедур больного могут дополнительно направить на консультацию к врачу-кардиологу, если выявлены болезни сердца, или к неврологу, если обнаружены патологии сосудов мозга. Определение точной клинической картины необходимо для назначения комплексного метода лечения атеросклероза сосудов шеи.
Обычно назначается лекарственная терапия. К хирургическому вмешательству прибегают только в случаях, когда жизни пациента угрожает опасность. Комплексный метод предполагает вместе с приемом препаратов перемену образа жизни, соблюдение диеты, регулирование дневного режима и при необходимости — смену работы.
Традиционная терапия не дает мгновенных результатов, и в зависимости от степени заболевания лекарственные средства принимаются курсами или постоянно на протяжении многих лет. Лекарства имеют ряд побочных эффектов и совместимостей, поэтому принимать их нужно строго по назначению врача. Самолечение может закончиться обострением заболевания, инфарктом, развитием необратимых осложнений.

Для лечения атеросклероза сосудов шейного отдела позвоночника используют несколько групп лекарств. Первая и самая важная — статины. Их роль — блокирование ферментов, отвечающих за выработку клетками печени холестерина. Применение статинов уменьшает холестериновое отложение на стенках сосудов, понижает содержание липидов в бляшках и препятствует развитию тромбоза. Статины прописывают пациентам даже после перенесенного инсульта и инфаркта миокарда.
Следующая группа препаратов — это фибраты. Нужны они для сокращения количества жиров и активации липопротеинлипазов. Лекарства способствуют интенсивному процессу окисления липидов, улучшают питание стенок сосудов и уменьшают выраженность воспалительных внутренних процессов.
Лекарства гиполипидной группы направлены на увеличение количества белка и понижение в крови уровня холестерина, на балансирование пропорций ЛПНП и ЛПВП. Никотиновая кислота относится к группе лекарственных препаратов, но представляет собой витамин В3. Ежедневное употребление приводит к постепенному понижению объема холестерина и ЛПНП, повышению ЛПВП и улучшению способности крови растворять тромбы.
Если у пациента наблюдается непереносимость статинов, то назначают препараты из группы секвестрантов желчных кислот. Они связывают желчные кислоты, которые стимулируют всасывание жиров в ЖКТ. В результате происходит понижение уровня холестерина в крови и нормализация липидного уровня. Для разжижения крови назначают лекарства из группы дезагрегантов.
Одновременно с лекарственными препаратами больным назначаются антиоксидантные и витаминно-минеральные комплексы, гормональные и сосудорасширяющие лекарства, биостимуляторы.
Необходимость операции определяется по результатам диагностики и анализов врачом-кардиологом, неврологом, хирургом и нейрохирургом. Хирургические методы лечения атеросклероза назначают пациентам с высокой степенью стенозирования сосудов. Традиционная медикаментозная терапия на этой стадии болезни положительных эффектов уже не даст.
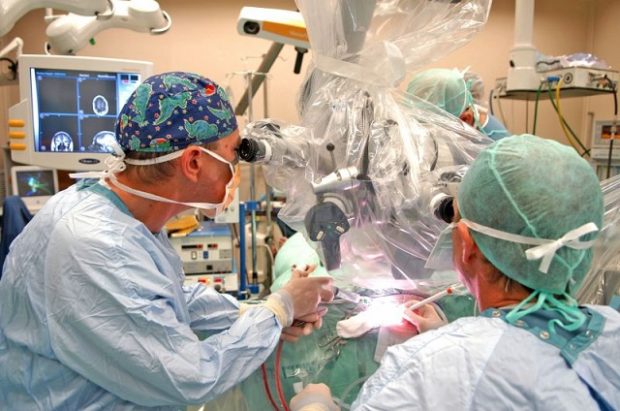
Каротидное стентирование предназначено для расширения диаметра кровеносных сосудов. В пораженную артерию вводят эластичный катетер, который к месту поражения сосудов доставляет основной катетер со специальным баллоном. В баллон подается воздух, в результате чего происходит расширение просвета и уменьшение атеросклеротической бляшки.
Эндартерэктомия представляет собой очищение стенок сосудов через надрезы. Еще один вид хирургического лечения — шунтирование. Это вживление в поврежденный сосуд шунта, по которому кровь идет в обход поврежденного участка. Обычно в роли анастомоза выступает часть вены или искусственный сосуд.
Применение средств народной медицины необходимо согласовывать с врачом: не все они сочетаются с лекарственными препаратами и могут спровоцировать появление неприятных побочных эффектов. Обычно народные средства назначают на начальной стадии атеросклероза шейных сосудов и в дополнение к лекарственной терапии.
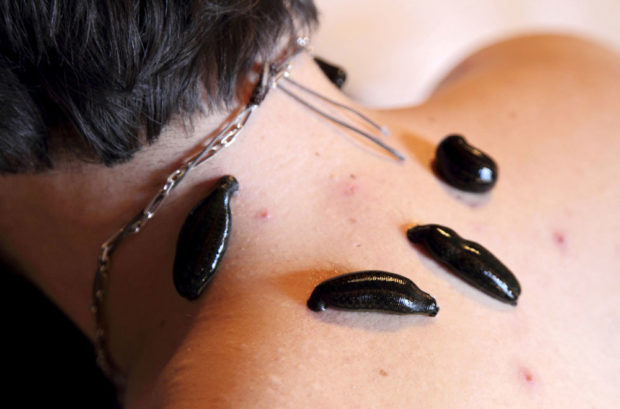
По назначению врача может быть проведено лечение атеросклероза сосудов шеи пиявками. Гирудотерапия включает от 7 до 12 сеансов, периодичность которых подбирается индивидуально. Размещают пиявок за ушами. Активные биологические вещества, содержащиеся в их слюне, понижают уровень холестерина, восстанавливают капиллярную структуру, улучшают движение биологических жидкостей.
Из простых народных методов рекомендовано нерафинированное кукурузное масло. Ежедневный прием 1 ст.л. улучшит состояние и эластичность сосудов. Перед завтраком можно принимать смесь из кукурузного или оливкового масла с медом и свежим соком лимона. Все компоненты берутся в равных пропорциях, а взрослому человеку нужно всего 1 ст.л.
При атеросклерозе и как его профилактика полезен свежий картофельный сок, смешанный с соком моркови или сельдерея. Еще один эффективный рецепт: 2 головки чеснока и лимон, смешанные в чаше блендера со стаканом горячей воды. Настаивают полученное пюре в течение 3-4 дней, а принимают перед завтраком по 40 мл.
Профилактика стеноза сонных артерий
Основная профилактическая мера — это ведение здорового образа жизни. Организация здорового питания при атеросклерозе сосудов необходима для успешного лечения, предотвращения развития осложнений, медленного понижения веса. Диета направлена на ограничение и исключение из рациона продуктов, повышающих в крови холестерин.
Под запрет попадают жирные сорта мяса и рыбы, сыров, молочных продуктов, копчености и фаст-фуд, консервы. Ограничить стоит выпечку и сладости, продукты из пшеничной муки. Жареную пищу необходимо заменить на еду, приготовленную на пару или в духовке.
Полезны при атеросклерозе артерий шеи крупы, особенно гречка, булгур и дикий рис. От обычного белого риса лучше отказаться. А дневной рацион желательно включить больше овощей, фруктов, свежей зелени. Бульоны можно варить из нежирного мяса индейки или телятины, овощные, рыбные. Наваристые супы разрешено есть не чаще, чем 2 раза в месяц. Также нужно употреблять больше морепродуктов, сухофруктов, орехов, меда и семечек. Полезны при атеросклерозе ржаные отруби и продукты из ржаной, миндальной, рисовой муки.

Профилактика и лечение болезни предусматривает соблюдение водно-солевого обмена. Под ним подразумевается отказ от соленой пищи: максимальная дневная норма соли — 5 г. Воды необходимо выпивать до 2,5 л. В этот объем не входит чай, соки, молочные напитки, настои и отвары. Только чистая вода способствует разжижению крови и выведению из организма токсинов и шлаков.
Отказ от вредных привычек — также важная часть профилактики болезни. Курение стимулирует развитие заболевания сосудов, повышает кровяное давление и частоту сердечного ритма, провоцирует активное отложение холестериновых клеток на стенках сосудов и понижает уровень кислорода в крови. У диабетиков при поражении сосудов через 2 минуты после выкуренной сигареты наблюдается снижение кровотока на 20% и развитие приступов стенокардии.
Для предотвращения развития болезни необходимо увеличить ежедневные физические нагрузки. Полезны длительные прогулки на свежем воздухе, плавание, катание на лыжах, лечебная физкультура, йога, разные виды аэробики и танцевальной аэробики, верховая езда и велопрогулки.

Обычно атеросклероз развивается на фоне таких факторов, как нарушенное питание и частые стрессы, лишний вес, гипертония или сахарный диабет. Симптоматика заболевания на ранних стадиях слабовыраженная, ее можно спутать с переутомлением. Диагностика и лечение атеросклероза зависит от стадии недуга, силы симптомов, возраста, веса и индивидуальных особенностей. Во время постановки диагноза пользуются лабораторными и инструментальными методами исследования. Если болезнь находится не в запущенной стадии, то назначают лекарственную терапию. Сложная ситуация, угрожающая жизни пациента, требует хирургического вмешательства. В дополнение к медикаментам назначают диету и лечебную физкультуру для улучшения кровообращения, снижения веса и повышения сопротивляемости организма.
Читайте также:


