Агенезия копчика что это
Синдром хвостовой регрессии является термином, которым описывают широкий и редкий комплекс расстройств, характеризующихся аномальным развитием нижней (хвостовой) концевой части позвоночника. Позвоночник состоит из множества мелких костей (позвонков), в совокупности образующих позвоночный столб. Позвоночник разделен на три сегмента: шейный отдел позвоночника (он состоит из позвонков чуть ниже черепа), грудной отдел позвоночника (он состоит из позвонков в области груди) и поясничный отдел позвоночника (он состоит из позвонков в нижней части спины). Костная структура треугольной формы, называемая крестцом, присоединена к поясничной части позвоночника. Крестец состоит из пяти слившихся позвонков. В конце крестца расположен копчик.
У детей с синдромом хвостовой регрессии могут наблюдаться аномалии широкого диапазона, включая агенезию крестца / копчика и нарушения в поясничном отделе позвоночника. У некоторых детей могут быть более тяжелые пороки развития. Аномалии нижней части позвоночника могут вызвать различные дополнительные осложнения, включая контрактуры суставов и недержание мочи. Дополнительные аномалии желудочно-кишечного тракта, почек, сердца, дыхательной системы, верхних конечностей и верхних частей позвоночника также могут быть у некоторых пациентов. Точная причина развития синдрома хвостовой регрессии неизвестна.
Синдром хвостовой регрессии. Эпидемиология
Синдром хвостовой регрессии развивается у лиц обоих полов с равным соотношением. По оценкам, этот синдром развивается у 1-5 из 100 000 живорожденных.
Синдром хвостовой регрессии. Причины

Синдром хвостовой регрессии
Точные причины развития синдрома хвостовой регрессии неизвестны. Исследователи полагают, что как экологические так и генетические факторы могут играть определенную роль в развитии этого нарушения. В большинстве случаев, по всей видимости, этот синдром развивается случайным образом и без всякой видимой причины. Скорее всего, синдром хвостовой регрессии является многофакторным нарушением, это означает то, что несколько различных факторов могут играть причинную роль.
Одним из факторов повышенного риска развития синдрома хвостовой регрессии является материнский диабет. Действительно, синдром хвостовой регрессии происходит с большей частотой у тех детей, чьи матери имеют сахарный диабет (около 16% от всех случаев). Экологические факторы, которые могут играть роль в развитии синдрома хвостовой регрессии, неизвестны. Хотя исследователями были предложены различные потенциальные факторы: алкоголь, ретиноевые кислоты, недостаток кислорода (гипоксия), дисбаланс аминокислот и др.
Некоторые младенцы могут иметь генетическую предрасположенность к развитию этого нарушения. В некоторых случаях, синдром хвостовой регрессии был связан с мутациями в гене VANGL1, расположенном на коротком плече (р) хромосомы 1 (1p13). Точная роль этой мутации в развитии синдрома неизвестна.
Исследователи считают, что экологические или генетические факторы, связанные с хвостовой регрессией, имеют тератогенное влияние на развивающийся плод. Тератогенным является любое вещество, которое может нарушить развитие эмбриона или плода. В теории, эти факторы могут ухудшить или полностью заблокировать поступление крови к хвостовой части развивающегося плода.
Синдром хвостовой регрессии. Похожие расстройства
- Сиреномелия (синдром русалки) – редкое врожденное расстройство, оно характеризуется аномалиями нижней части позвоночника и нижних конечностей (частичное либо полное слияние ног). Дополнительные пороки включают: аномалии мочеполовой системы, желудочно-кишечные нарушения, аномалии позвоночника и таза, отсутствие или недоразвитие одной или обеих почек. Копчик, как правило, отсутствует.
- VACTERL ассоциация – неслучайная ассоциация врожденных дефектов нескольких систем органов. Термин VACTERL является аббревиатурой каждая буква которого представляет собой первую букву одного из наиболее распространенных пороков: (V) = аномалии позвонков, (A) = анальная атрезия, (С) = сердечные дефекты, (Т) = аномалии трахеи, (Е) = атрезия пищевода, (R) = аномалии почек и пороки развития радиуса и (L) = аномалии конечностей.
- Синдром Куррарино – чрезвычайно редкое расстройство. Оно характеризуется частичным недоразвитием или отсутствием крестца и пороками развития заднего прохода и / или прямой кишки.
Синдром хвостовой регрессии. Симптомы и проявления
У одних детей может быть недоразвитие крестца, в то время как у других, крестец вообще может отсутствовать. Агенезия крестца часто ассоциируется с сужением бедер, слаборазвитостью мышц ягодиц, с кожными аномалиями в нижней части спины и с уплощением ягодиц.
Важно отметить то, что аномальное развитие хвостового отдела позвоночника может привести к появлению нарушений, влияющих на спинной мозг и на нижние конечности. В некоторых случаях, нарушения или повреждения нижней части спинного мозга могут привести к развитию большого спектра различных неврологических отклонений, включая плохой контроль мочевого пузыря и кишечника, увеличение частоты мочеиспускания и некоторые другие отклонения. Урологические аномалии, потенциально связанные с синдромом хвостовой регрессии, могут иметь весьма значительные последствия для ребенка.
Младенцы с синдромом хвостовой регрессии могут иметь широкий спектр дополнительных физических отклонений, включая аномалии почек, аномалии верхних позвонков, лицевые аномалии (заячья губа, волчья пасть, анальная атрезия). Почечные аномалии, у лиц с синдромом хвостовой регрессии, могут включать в себя отсутствие одной почки (почечная агенезия), почечные эктопии и слитые мочеточники. Такие нарушения могут привести к обструкции мочевыводящих путей, мочевого пузыря или к ненормальному рефлюксу мочи из мочевого пузыря обратно в мочеточники, а возможно и в почки.
Некоторые пациенты могут иметь менингомиелоцеле, это такое состояние, при котором мембраны, а иногда и сам спинной мозг, будут выступать со спины через дефектное отверстие в спинномозговом канале. Врожденные пороки сердца и дыхательные осложнения также могут быть связаны с синдромом хвостовой регрессии.
Синдром хвостовой регрессии. Диагностика
Диагноз синдрома хвостовой регрессии ставится (часто, но не всегда) еще до рождения (пренатально) по результатам проведения УЗИ плода, в остальных случаях он ставится почти сразу после рождения. После того, как будет выполнено УЗИ и нарушение будет подтверждено, новорожденных часто направляют на прохождение магнитно-резонансной томографии (МРТ), по ходу которой, можно будет оценить степень и особенности аномалий.
Синдром хвостовой регрессии. Лечение
Стратегии лечения детей с синдромом хвостовой регрессии будут варьироваться от одного ребенка к другому (на основе различных факторов). Поскольку синдром хвостовой регрессии характеризуется широким спектром тяжести, прогноз для детей будет существенно отличаться от одного пациента к другому. Большинству детей требуется проведение сложных хирургических операций. Причем, хирурги могут настоять на проведении серии операций, которыми можно будет устранить различные урологические, сердечные, костные аномалии, анальную атрезию и другие пороки развития. Другие методы лечения только симптоматические и поддерживающие.
Крестцом называется отдел позвоночника, расположенный между поясницей и копчиком. В отличие от остальных его частей, расположенных выше, полностью неподвижен, выглядит как массивная кость треугольной формы, образованная пятью сросшимися крупными позвонками. Строение крестца у женщин и мужчин имеет некоторые различия: женский крестец более широкий и менее изогнутый, чем мужской. На данный сегмент позвоночного столба ложится большая нагрузка при движении и в сидячем положении, поэтому при наличии каких-либо аномалий крестца, в этой зоне возникают боли. В некоторых случаях подобные дефекты не проявляются никакой внешней симптоматикой.
Врожденные аномалии
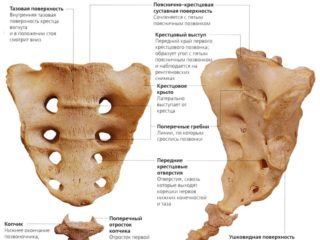
Крестцовые аномалии могут иметь врожденный и приобретенный характер. Причиной врожденных аномалий являются нарушения внутриутробного развития ребенка. Самой распространенной формой порока позвоночного столба у новорожденных является гипоплазия (недоразвитие) позвонков крестцового отдела позвоночника. Чаще всего встречается незаращение дужек пятого поясничного или первого крестцового позвонка — дужкой называется находящееся позади цилиндрического позвонкового тела полукольцо с отходящими от него отростками. В результате в позвоночном столбе возникает расщепление, которое может быть:
- Закрытым – наиболее часто встречающаяся разновидность, протекающая бессимптомно, либо сопровождающаяся умеренно выраженным болевым синдромом в области пояснично-крестцового отдела.
- Открытым – обнаруживается у одного из полутора тысяч младенцев. Имеет вид грыжевого мешка, не покрытого мышечной тканью и кожей. Содержимым такого мешка может быть только оболочка спинного мозга (менингоцеле), либо оболочка и содержимое спинномозгового канала (менингомиелоцеле). Тяжелые формы подобных спинномозговых грыж могут вызвать потерю чувствительности, нарушение двигательных и тазовых функций.
В международной классификации болезней – МКБ – этот вид аномалии крестца обозначен кодом Q05.
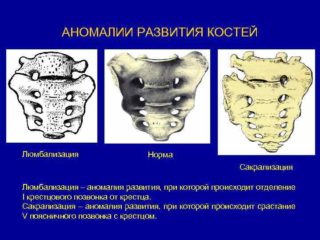
Существуют и другие виды врожденных пороков развития крестцового сегмента позвоночного столба:
- Люмбализация – отделение от крестцового массива верхнего позвонка, который путем сращения с поясничным отделом превращается в его дополнительный позвонок. При рентгеноскопии эта форма патологии имеет вид межпозвонковой щели в крестце с правой или левой стороны. В детстве и ранней юности она протекает бессимптомно. Первые внешние проявления становятся заметны к 30 годам: боли в поясничном отделе, иррадиирующие в правую или левую ногу.
- Сакрализация, или синостоз – прямая противоположность люмбализации. Происходит сращивание крестца с последним поясничным позвонком. Может быть односторонней и двухсторонней. В основном протекает бессимптомно – болевой синдром при такой патологии является редкостью.
Еще одна разновидность сакрализации – синостоз l5 поперечного отростка поясничного отдела с крестцом. Сращение может быть:
- полным;
- односторонним;
- истинным;
- ложным: в некоторых случаях локализация l5 поперечного отростка приходится на крестцовый отдел, что является индивидуальной особенностью строения позвоночного столба.
Спондилолистез – смещение тел позвонков относительно друг друга – также считается распространенной формой патологии крестцового отдела, которая может иметь врожденный характер. Международная классификация обозначает этот вид аномалии крестца кодом Q76.2.
Приобретенные аномалии

Основной причиной такого рода аномалий являются травмы – ушибы и переломы. Женщины чаще мужчин страдают от искривления позвоночника в крестцово-копчиковой зоне. В норме копчик должен быть направлен вниз и вперед, но в результате травматизации его кончик может отогнуться назад и приобрести горизонтальную направленность. Подобная деформация приводит к тому, что оконечность копчика начинает сильно выступать над остальными позвонками, становясь похожим на хвостовой отросток или выпуклую шишку. Это причиняет психологический дискомфорт и создает помехи при сидении и лежании на спине.
Из-за деформированного копчика у женщины может возникнуть проблема при беременности и родах, поскольку на пояснично-крестцовый отдел ложится основная нагрузка, которая возрастает при деформации одной из его частей.
Спондилолистезный синостоз также может стать причиной выпуклого крестца: смещение позвонков приводит к тому, что он начинает заметно выпирать из позвоночного столба. Чаще всего приобретенный спондилолистез возникает в результате компрессионного перелома позвонков крестцового отдела. Из-за этого крестец у женщин и мужчин начинает сильно выпирать.
Диагностика и лечение
Врожденные патологии крестца у младенцев определяются вскоре после их рождения врачами роддома. Диагностикой и лечением аномалий развития крестца у взрослых занимается вертебролог – врач, специализирующийся на различных формах патологий позвоночного столба. Диагностирование начинается с внешнего осмотра и пальпации пораженной зоны. Специалист-мануал высокого уровня способен поставить предварительный диагноз после первого прима пациента, но для полной уверенности врачу необходимо подтверждение методами инструментальной диагностики:
- Рентгеноскопия – на снимке четко видны все признаки любой из форм патологии.
- Магнитно-резонансная томография (МРТ) позволяет увидеть состояние крестца и близлежащих тканей в трехмерной проекции.
- Компьютерная томография (КТ) также дает врачу обширный материал для диагностики.
Проводятся лабораторные анализы крови и мочи с целью окончательной дифференциации от патологий, имеющих сходную симптоматику. После установления диагноза принимается решение о том, какие методы терапии допустимо использовать. Это могут быть инъекции анальгезирующих препаратов, механическое вытяжение позвоночного столба, массаж и лечебная гимнастика.
В особо сложных случаях, когда консервативная терапия не дает результата и возможны серьезные осложнения, врачам приходится исправлять деформации крестца путем хирургического вмешательства. Операции на позвоночнике проводятся только в специализированных профильных клиниках. Восстановление после таких процедур занимает около года.
Профилактика
Профилактика аномалий крестца у новорожденных предполагает тщательный медицинский контроль за беременными с использованием лабораторных и ультразвуковых методик исследования. Ранняя диагностика патологий во многих случаях дает хорошие шансы на устранение выявленных пороков развития.
Взрослых от развития заболеваний и их последствий может спасти укрепление костно-мышечного аппарата путем постоянных упражнений, но без фанатизма – перегрузки не только не помогут, но повредят здоровью. Необходимо нормализовать режим труда и отдыха, стараясь проводить как можно меньше времени в статичных позах, связанных с нагрузкой на позвоночник. Не стоит перегружать спину подъемом чрезмерных тяжестей. Нужно помнить о том, что любую болезнь легче предупредить, чем вылечить.
Ребенок из асоциальной семьи, мать во время беременности нигде не наблюдалась, УЗИ плода не выполнялись.
Частичная агенезия поясничного отдела позвоночника и полная агенезия крестца.
Полная агенезия грудного и поясничного отделов позвоночника плода встречается редко. Менее тяжелые нарушения, такие как отсутствие нижних сегментов копчика, часто остаются незамеченными и обычно диагностируются случайно при рентгенологическом исследовании. Большее вовлечение вероятно несовместимо с жизнью и описывается редко [1, 2]. Начиная с первого описания этого повреждения Ноhl [3] в 1857 г., все формы агенезии крестца были даны в литературе [4, 5].
Агенезия тораколюмбального отдела позвоночного столба частичная или полная - редкая врожденная аномалия позвоночника. Как полагают, причиной агенезии нижних сенгментов позвоночника является отсутствие организационного центра (центра Шпеманна) в период эмбрионального развития. Это расстройство возникает на ранних этапах жизни эмбриона (окостенение первого крестцового позвонка на восьмой или девятой неделе, а грудных и поясничных - в 9-12 недель). Но патогенез этого нарушения ясен не полностью. В экспериментах на животных агенезию хвостового отдела позвоночника удалось индуцировать, подвергая эмбрион воздействию высокой температуры, солей лития, рентгеновского излучения при легкой травматизации. Применение инсулина у цыплят в присутствии 2-дезокси-D-глюкозы вызвало замедление развития нижних отделов позвоночного столба [8]. Повышенная частота возникновения агенезии крестца, по литературным данным, отмечается у младенцев матерей, страдающих диабетом.
Роль наследственных факторов. Единственный случай врожденного отсутствия крестца у отца и сына был опубликован Pouzet в 1938 г. Возникновение агенезии позвоночника в сочетании с миеломенингоцеле позволяет предположить, что эти два заболевания могут иметь общую этиологию. В пользу этого свидетельствуют данные Lendon, которому удалось индуцировать возникновение расщелины позвоночника у крыс введением красителя трипана синего. У пациентов с полной тораколюмбальной агенезией, отсутствием тел позвонков появляется горб в поясничной области. Таз имеет маленькие размеры, и расстояние между ребрами и подвздошными гребнями значительно уменьшено. Также может наблюдаться большое количество неврологических нарушений и деформаций нижних конечностей.
Нередко паралич нижних конечностей связан с недоразвитием нервных корешков, что сочетается с отсутствием позвоночника. Если аномалия обнаружена в начале второго триместра беременности, семье следует решить вопрос о прерывании беременности.
Литература
1. Frantz СH, Aitkingt. Complete absence of the lumbar spine and sacrum. J Bone Joint Surg 1967; 49A: 1531.
2. Freedman B. Congenital of the sacrum and coccyx: report of a case and review of the literature. RJ Surg 1950:87:299.
3. Hohl AF. Zur pathologic des beckens. I. das shary -orale becken wilhelm engelmevn. Leipzig. Germany, 1852:61.
4. Thompson IM, Kirk RM, Dal EM. Sacral agenesis. Pediatrics 1976:8:54.
5. White Rl, Klauber GI. Sacral agenesis. Analysis of 22 cases. Urology 1976;8:54.
6. SonekJD, Gabbe SG, Laudon MB, et al. Antenatal diagnosis of sacral agenesis syndrome in a pregnancy complicated by diabetes mellitus. Am J Obstet Gynecol 1990:162:806.
7. Baxi L, Warren W, Collins MH, et al. Early detection of caudal regression syndrome with transvaginal scanning. Obstet Gynecol 1990:74:486.
8. Dassal P. Agenesis of the sacral and coccyx. AJR 1961:85:697.
9. Landauer W, Clark EM. Teratogenic interaction of insulin and 2 deoxy-d-glucose, in chick development. J Exp Zool 1962:157:245.
10. Passarge H, Long W. Syndrome of caudal regression in infants of diabetic mothers: observations of further cases. Pediatrics 1966;35:672.
11. Pouzet F. Les anomalies du development du sacrum. Lyon Chir 1938:35:371.
12. London RG. The embryogenesis of trypan blue induced spina bifida aperta and short tail: in the rat. Develop Mod Child Nenrol 1975:17 (Suppl):3.
Выдержка из статьи:
Abbasse Honarbakhsh, M.D., рентгенолог.
Отделение лучевой диагностики,
Иран / Тегеран Valiassre Sq., Sout Seba Street, Medaen Hospital.
N.B. У меня в таких случаях возникает вопрос; почему такая патология не диагносцируется на УЗИ пренатально.
- Login to post comments
Вот рентгенограммы мальчика 9 лет с врожденной аномалией развития поясничного отдела позвоночника и крестца.
Кокцигодиния – заболевание, при котором постоянно присутствуют или регулярно возникают болевые ощущения разной степени интенсивности в копчике, области прямой кишки и анального отверстия. При этом не удается обнаружить никаких органических отклонений от нормы, что свидетельствует о невралгической природе болевого синдрома.

У женщин кокцигодиния диагностируется в 3 раза чаще, чем у мужчин, что обусловлено особенностями строения органов малого таза. Причем чаще всего заболевание возникает у людей 40–50 лет.
Причины развития кокцигодинии
Основной причиной возникновения кокцигодинии является ущемление или травмирование нервов в области крестца и копчика. Подобное может быть даже следствием длительного сидения на твердой поверхности, за рулем автомобиля, особенно с упором на копчик. Особенная нагрузка на него приходится при сидении в позе с подтянутыми к животу ногами. Многие именно в такой позиции проводят большое количество времени перед телевизором, что становится предпосылкой для возникновений нейродистрофической кокцигодинии.

Также причиной развития болевого синдрома может становиться остеохондроз , в особенности пояснично-крестцового отдела, и травмы крестцово-копчикового отдела:
- переломы;
- растяжение связок;
- ушибы;
- травмы мягких тканей.
Они возникают в результате падения с высоты на ягодицы или прямого удара в область копчика тяжелым предметом. На фоне полученных травм, развития воспалительных процессов и развивающейся в результате этого ишемии в надкостнице возникают функциональные и морфологические изменения, нередко присоединяется миозит. В результате появляются стойкие боли.
При отсутствии грамотного лечения образованная соединительной тканью наружная оболочка копчика начинает утолщаться и склерозироваться. Постепенно остеогенные клетки надкостницы изменяются, развивается отечность и сдавление капилляров, что приводит к формированию очагов патологического костеобразования. В таких случаях диагностируют травматическую кокцигодинию.

Также боль в копчике может возникать на фоне формирования кисты на нем. Длительное время новообразование существует незаметно для больного. Но по мере роста оно начинает сдавливать окружающие ткани или происходит инфицирование его жидкого содержимого. Это запускает цепочку воспалительных реакций и требует немедленной медицинской помощи.
Нередко причины возникновения болей в копчике кроются в развитии изменений и болезней органов малого таза, что становится причиной возникновения ложной кокцигодинии. У женщин в качестве таковых может выступать:
- эндометриоз;
- кисты яичника;
- аномальное положение матки;
- беременность и роды.
Также боли в копчике могут ощущаться при колитах, наружном и внутреннем геморрое, анальных трещинах, проктите и парапроктите, а у мужчин и при заболеваниях предстательной железы. Ведь аденома простаты и патологи мочевого пузыря так же способны провоцировать боли в копчике.

Ожирение тоже не способствует укреплению здоровья. Повышенная нагрузка на позвоночник и копчик в частности приводит к увеличению риска его повреждения или вывиха, что и станет причиной возникновения болевого синдрома.
Предпосылками для развития кокцигодинии служат:
- синдром Бехтерева;
- наличие новообразований разной природы в области таза;
- системные заболевания соединительной ткани, в частности ревматоидный артрит;
- хронические запоры;
- перенесенные ранее операции в области органов малого таза, провоцирующие формирование грубых рубцов мягких тканей;
- слабость мышечно-связочного аппарата.
В трети всех случаев определить причины возникновения болей в копчике не удается, поскольку любые органические нарушения отсутствуют, а травм не наблюдалось. Тогда говорят об идиопатической кокцигодинии. Считается, что она является следствием поражения соответствующих нервных сплетений, что приводит к развитию болевого синдрома и нарушению оттока венозной крови.
Виды и симптомы кокцигодинии
Основным симптомом заболевания является ноющая, тянущая, иногда жгучая и резкая боль в копчике, возникающая при сидении или продолжительном стоянии. Боли склонны усиливаться в момент подъема из сидячего положения и затем постепенно уменьшаться. Она появляется в области копчика и может отдавать в близлежащие органы. Болевой синдром усиливается при физических нагрузках, кашле, чихании, наклонах или непосредственном надавливании на копчик, а в области ниже поясницы постоянно присутствует давление или чувство тяжести.
При сильных приступах боли возникает потливость и бледность кожи. Иногда они провоцируют возникновение синдрома раздраженного кишечника. Это сопровождается диареей, рвотой, нарушениями работы органов брюшной полости и органов малого таза, дискомфортом внизу живота. Это может провоцировать раздражительность, проблемы со сном, повышенную утомляемость и снижение работоспособности.

Провокаторами приступов могут выступать:
- смена времени года;
- физическая усталость;
- психологическая нагрузка;
- обострение хронических заболеваний;
- переохлаждение;
- повторные травмы;
- гинекологические или ректальные осмотры.
В тяжелых случаях боли могут достигать такой выраженности, что человек практически неспособен согнуть ноги в тазобедренных суставах, развести ноги в стороны или приседать, а также нарушается походка.

Если заболевание развивается на фоне травмы, диагностируют первичную форму кокцигодинии. В таких ситуациях боли возникают сразу же после удара и исчезают через несколько дней. Спустя несколько недель или месяцев они возвращаются, но больной редко может связать их появление с произошедшей травмой.

В случаях, когда причиной ее возникновения стали гинекологические, урологические, проктологические нарушения, кокцигодиния является вторичным заболеванием.
В течение кокцигодинии боли могут преобладать в разных областях. Они могут наблюдаться также в ягодицах, области промежности, анального отверстия и в прямой кишке. В любом случае кокцигодиния отрицательно сказывается на качестве жизни человека. Она вызывает:
- боли во время дефекации, что заставляет человека стараться как можно реже испражняться, следствием чего становятся запоры;
- снижение качества и регулярности сексуальной жизни, поскольку интимная близость провоцирует усиление болей в копчике;
- снижение социальной активности, так как больной не может долго сидеть и вынужден отказываться от посещений массовых мероприятий или даже менять род трудовой деятельности.
Боль в копчике у ребенка
Кокцигодиния у детей – довольно редкое явление. Хотя в последние годы отмечается тенденция к увеличению частоты появления болей в копчике у подростков. Это обусловлено склонностью проводить много времени за компьютером или с другими гаджетами, низким уровнем физической активности и неправильным питанием. Травмы, а также другие заболевания, могут являться одной из причин появления болей в копчике.
Диагностика и лечение кокцигодинии у детей проводится так же, как и у взрослых. Причем в зависимости от показаний для устранения болей могут применяться как консервативные, так и хирургические методы лечения.
Диагностика
При возникновении болей в копчике, прямой кишке и половых органах следует получить консультацию невролога, проктолога или гинеколога. Благодаря визуальному и ручному осмотру специалист сможет обнаружить признаки органических заболеваний и назначить дополнительные методы исследований: УЗИ, колоноскопию, лабораторные анализы и т. д.
В результате удается обнаружить или исключить опухоли, геморрой, простатит, уретрит и ряд других заболеваний, для которых характерна боль в копчике и промежности. Если подобные патологии не обнаружены, больного направляют на рентген или КТ позвоночника, результаты которого позволяют диагностировать кокцигодинию.

Лечение кокцигодинии
Лечение боли в копчике включает мероприятия, направленные на улучшение состояния пациента и устранение причин, приведших к их появлению. Эффективность терапии зависит от правильности определения причин возникновения заболевания. Пациентам с болями в копчике назначаются:
- медикаментозная терапия;
- физиотерапия;
- ЛФК;
- диета.
В части случаев консервативная терапия оказывается безрезультатной, и людей продолжают донимать мучительные боли в копчике. В таких ситуациях, а также при наличии переломов, рекомендовано хирургическое лечение кокцигодинии. Современные методы нейрохирургии позволяют проводить полноценные операции, практически не травмируя здоровые ткани и получать превосходные результаты. Они отличаются минимальным риском, а также быстрым и легким периодом восстановления.
Целями медикаментозной терапии являются уменьшение болевого синдрома, улучшение состояния костной и хрящевой ткани, нервной проводимости, устранение воспалительного процесса и повышение качества перистальтики. Поэтому пациентам назначаются:
- НПВС в виде таблеток, средств для наружного применения;
- миорелаксанты;
- хондропротекторы;
- витамины группы В;
- слабительные средства.
При сильном болевом синдроме проводятся новокаиново-спиртовые и лидокаиновые околокопчиковые блокады. Для ее выполнения больной должен лечь на правый бок и подогнуть ноги. Кожа в области крестца и копчика обрабатывается раствором антисептика, например, раствором Люголя. Медсестра вводит указательный палец левой руки в прямую кишку больного. Это обеспечивает точность выполнения блокады.
Непосредственно укол анестетика делается длинной иглой, вводимой по средней линии между задним проходом и верхушкой копчика. Меняя направление иглы, раствор анестетика вводится вокруг всего копчика, но особое внимание уделяется его передней части. При необходимости блокаду повторяют через 10–15 дней.

Обязательно проводится терапия обнаруженных гинекологических, урологических и проктологических заболеваний. Ее характер подбирается индивидуально в зависимости от вида имеющегося нарушения, возраста пациента и его общего состояния.
Методы физиотерапевтического лечения способствуют улучшению состояния больного и повышению эффективности медикаментозного лечения. Они включают сеансы:
- электрофореза;
- УВЧ-терапии;
- ректальной дарсонвализации;
- диадинамических токов;
- лазеротерапии;
- лечебного массажа;
- иглорефлексотерапии;
- парафиновых аппликаций.

Процедуры проводятся курсами по 10–15 сеансов.
Лечебная гимнастика положительно сказывается на состоянии пациента. Регулярные занятия по индивидуально составленному плану способствуют уменьшению болей и нормализации кровотока в органах малого таза.
Всем пациентам с целью повышения качества пищеварения назначается диета. Ее соблюдение позволяет устранить запоры и дискомфорт при дефекации, что положительно сказывается на самочувствии больного.
В рационе должны преобладать овощные блюда, отварное нежирное мясо и рыба, а также каши и цельнозерновые продукты. В меню можно включать кисломолочную продукцию, кислые фрукты, компоты, зелень и растительные масла.
Отказаться придется от жареной, жирной пищи, газированных напитков и алкоголя. Предпочтение отдается блюдам, приготовленным на пару или запеченным в духовке, хотя также допускается употребление отварной пищи.
Показаниями к проведению операции на копчике являются:
- выраженный болевой синдром, не поддающийся устранению посредством консервативной терапии;
- патологическая подвижность копчика, что типично для его вывихов или переломов;
- кистозное новообразование на копчике.
До недавнего времени при переломах копчика или неэффективности консервативной терапии лечение кокцигодинии осуществлялось только путем открытой операции, в ходе которой восстанавливалась анатомия копчика или проводилось его удаление. Такое хирургическое вмешательство носит название кокцигэктомии и сопряжено с рисками травмирования нервных структур, крупных кровеносных сосудов и развития ряда других осложнений.
Сегодня альтернативой методу является радиочастотная абляция, отличающаяся минимальной травматизацией тканей, быстротой и легкостью восстановления, а также минимальным количеством интраоперационных рисков.
В ходе операции удаляется не только деформированный копчик, но и участки нервов. Также хирург рассекает сухожилия спазмированных мышц, что в комплексе приводит к устранению болевого синдрома.
Операция проводится путем удаления копчика от Со1 к последнему копчиковому позвонку (антеградное удаление) или в обратном порядке (ретроградное удаление). Методики отличаются видом созданного доступа.
Так, ретроградная операция выполняется из продольного доступа, который делают параллельно межягодичной складке на расстоянии пары сантиметров от анального отверстия. Такой подход предполагает высокий уровень повреждения мягких тканей и сопряжен с развитием достаточно большого количества послеоперационных осложнений и тяжелым восстановительным периодом. Одним из самых опасных последствий кокцигэктомии, проведенной ретроградным доступом, является повреждение наружного сфинктера и оболочек прямой кишки.
Кокцигэктомия антеградным методом осуществляется через сформированный вблизи крестцово-копчикового сочленения доступ. Нейрохирург выполняет разрез продольно или поперечно, не задевая межъягодичную складку. В результате врач получает возможность удалить копчик целиком вместе с надкостницей или частями.
На первом этапе осуществляется рассечение крестцового-копчиковой связки и удаление диска S5–Cо1. После этого последовательно удаляют позвонки копчика по принципу разборки столбика монет, начиная с Со1.
Но в результате удаления копчика на его месте формируется прямокишечно-копчиковая ямка, в которой скапливается кровь и экссудат. Это создает веские предпосылки для возникновения гематомы, серомы или присоединения инфекции, что впоследствии приводит к возникновению абсцесса. Предпринимаются разные попытки закрыть образовавшийся дефект собственными тканями пациента, но это только незначительно уменьшает риск развития осложнений.
Таким образом, кокцигэктомия – довольно травматичная операция. Поэтому по возможности от нее стараются отказаться в пользу радиочастотной абляции.
Радиочастотная абляция – малоинвазивный метод лечения заболеваний позвоночника, широко применяющийся в современной нейрохирургии с целью устранения сильных болей. Он обеспечивает получение длительно сохраняющегося эффекта за счет устранения пути передачи болевого импульса от места раздражения к ЦНС.
Суть радиочастотной абляции заключается во введении в тело пациента непосредственно в область прохождения нерва проблемой зоны длинной проводниковой иглы. Ее погружение контролируется посредством ЭОП .

Сквозь иглу погружается повреждающий электрод, который имеет оголенный рабочий конец. С другой стороны копчика устанавливают индифферентный электрод. Первый подключают к радиочастотному генератору, который поддерживает требуемое напряжение. В результате на рабочий конец активного электрода подается электрический ток, требуемую частоту которого выбирают индивидуально. Таким образом, между двумя электродами формируется электрическое поле, что создает тепловую энергию, под действием которой происходит разрушение нервных волокон, провоцирующих возникновение болевого синдрома.
После завершения РЧА в область копчика вводится раствор местных анестетиков и гидрокортизона. Только после этого проводниковая игла удаляется из тела пациента, а оставшиеся проколы закрываются стерильной повязкой.
После операции пациенты могут уже через 2 часа самостоятельно передвигаться и возвращаться к повседневным обязанностям.
Единственным ограничением после нее является необходимость отказаться от подъема тяжелых предметов и приседаний. Таким образом, радиочастотная абляция представляет собой операцию одного дня, которая при минимальном количестве рисков способна надолго решить проблему болевого синдрома.

Но радиочастотная абляция при кокцигодинии не может быть проведена при:
- локальном или генерализованном инфекционном процессе;
- геморрагическом диатезе;
- беременности.
Возможные осложнения и последствия
От своевременности начала и правильности подбора терапии во многом зависит исход заболевания. Если игнорировать боль в копчике и пренебрегать медицинской помощью, это может привести к возникновению таких нежелательных явлений, как:
- хронические запоры;
- хронические заболевания органов малого таза;
- снижение работоспособности;
- выраженные боли при сексуальных контактах;
- болезненность эрекции;
- импотенция.
Таким образом, кокцигодиния представляет собой довольно проблемное заболевание, существенно отравляющее жизнь человеку, но не грозящее инвалидностью и смертельным исходом. Тем не менее оно провоцирует возникновение существенных ограничений в повседневной жизни и способно приводить к стойкой депрессии. Поэтому стоит внимательно относиться к причинам появления болей в копчике и сразу принимать меры для их устранения, например, с помощью радиочастотной абляции. Как показывает практика, именно этот метод дает наилучший результат в кратчайшие сроки и не связан с серьезными рисками ухудшения состояния.
Читайте также:


